Бешенство (rabies, гидрофобия, водобоязнь) — это острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который через специфическое воспаление тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Может быть предотвращено путем проведения своевременной вакцинации до (в профилактических целях) или после момента заражения.
Укус собаки, заражённой вирусом бешенства
Этиология
Царство — вирусы
Группа — миксовирусы
Род — Lyssavirus
Семейство — Rhabdoviridae
Вид — вирус бешенства Rabies virus:
- дикий — патогенный для человека;
- фиксированный — лабораторный, лишённый заражающей способности.
Вид вируса бешенства
Вирус бешенства имеет форму винтовочной пули, диаметром 75-175 нм, с одним плоским и другим закругленным концами. РНК-содержащий вирус покрыт гликопротеиновым оболочкой с специфическими шипами (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Существует семь серотипов вируса бешенства. В РФ наиболее распространен серотип 1.
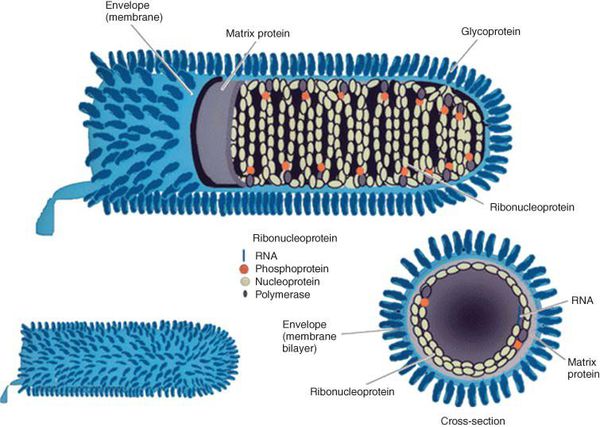
Строение вируса бешенства
Вирус бешенства неустойчив в окружающей среде, практически мгновенно гибнет под прямыми солнечными лучами, при обогреве до 60°C инактивируется в течение 10 минут, при воздействии различных бытовых дезинфицирующих средств и спирта, а также при высушивании — практически мгновенно, под действием желудочного сока — за 20 минут.
В трупах погибших животных вирус может сохраняться до трех месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать болезнь. При размораживании и повторной заморозке гибнет — это сочетание с другими факторами делает такой путь заражения невозможным.
Выращивание вируса происходит путем внутримозгового инфицирования лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней.
Эпидемиология
Бешенство — зоонозное природно-очаговое инфекционное заболевание. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида).
Какие животные переносят бешенство
Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут заболеть бешенством, но в подавляющем большинстве не представляют угрозы для человека (например, птицы).
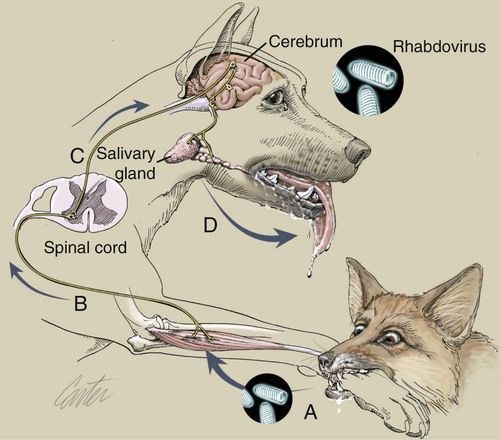
Механизм передачи вируса
Как можно заразиться бешенством
Механизм передачи:
- контактный — при укусе или ослюнении, редко возможно заражение при разделке убитого животного;
- маловероятен аэрозольный механизм заражения — например, в пещере, населенной летучими мышами;
- алиментарный — при поедании погибших от бешенства животных;
- трансплацентарный путь — при передаче вируса от зараженной матери к ребенку;
- трансплантационный путь — при пересадке органов от людей, умерших от бешенства (при неверно установленном диагнозе).
В широкой практике вирус передается только через слюну, все остальное является исключениями (при поедании животного — через мозговое вещество, при пересадке роговицы и так далее).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний численности плотоядных животных.
Заражение может произойти при:
- укусе больного животного (становится заразным за несколько дней до начала клинических проявлений — в среднем 5-7 дней, максимально до 10);
- прямом контакте с повреждёнными кожными покровами и слизистыми оболочками (даже микроскопическом);
- теоретически возможно заражение при царапинах кожи когтями больного животного (на когтях вируса нет, но после получения царапины слюна животного может попасть в свежую рану, например, при лае).
Важно понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передает человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии прививки против бешенства у укушенного заболеют не более 30% людей. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и так далее не представляет опасности для человека.
Предрасположенность у всех. Наибольший риск подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Каждый год от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересным фактом является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб.
Если у вас обнаружатся схожие симптомы, то важно обратиться к врачу для консультации. Не стоит заниматься самолечением, так как это может нанести вред вашему здоровью!
Признаки бешенства
Период инкубации бешенства может варьироваться от 10 дней до 3 месяцев, в зависимости от места укуса:
- заболевание развивается быстрее при укусах в область лица, шеи, головы и других больших повреждениях;
- процесс продолжается дольше при укусах на конечностях, туловище и особенно отдельных местах.
Есть случаи скрытого периода заболевания, который может длиться до 1 года.
Развитие бешенства проходит через несколько последовательных периодов (иногда без четкой динамики):
- инкубационный (10 дней — 1 год);
- продромальный (1-3 дня);
- фаза возбуждения (2-3 дня);
- паралитическая стадия (1-3 дня).
- смерть.
После укуса формируется рубец, который не отличается от других рубцов.
Первыми признаками бешенства у человека являются:
- зуд;
- неприятные ощущения;
- легкая боль в месте укуса и около него;
- воспаление тканей рубца (иногда).
Зуд — начальный признак развития бешенства
Симптомы бешенства у человека: общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон нарушен — первые симптомы бешенства включают в себя:
- беспокойство, страх смерти (с нарастающим характером);
- беспричинная тревога, тоска;
- повышенная чувствительность к звукам, свету, тактильным раздражителям;
- гидрофобия;
Часто сопровождается икотой и рвотой, образованием густой слюны во рту, покрытием потом и увеличением пульса.
При прогрессировании болезни возникает возбуждение, с последующим переходом в состояние покоя и вновь возможным возбуждением.
Главный признак бешенства — гидрофобия, при которой судороги развиваются при попытке пить воду. Обезвоживание и другие симптомы приводят к смерти через несколько дней.

Ранние и поздние симптомы бешенства
Бешенство может проявляться не всегда во всех стадиях, иногда отсутствует первоначальный период, фаза возбуждения, что делает диагностику сложной.
У детей бешенство протекает быстрее и без выраженного возбуждения.
У беременных возможны измененные проявления бешенства с смертельным исходом и влиянием на плод, хотя эта тема требует дополнительного изучения.
Патогенез бешенства
После укуса или осльения поврежденной кожи вирус бешенства остается в месте проникновения в течение некоторого времени (до трех недель). После этого начинается его распространение в сторону центральной нервной системы (ЦНС) со средней скоростью 3 мм/ч (аксоплазматический ток). Никаких существенных изменений в структуре нервной ткани не наблюдается.

Механизм развития бешенства
Возможно, вирус может распространяться лимфатическим путем, но это не оказывает влияния на патогенез и заражение.
Попав в ЦНС, вирус активно умножается в клетках (аммонов рог, мозжечок, продолговатый мозг), приводя к умеренным воспалительно-дистрофическим изменениям (негнойный полиэнцефалит), вызывающим нарушение функций организма, паралич и смерть (от паралича дыхательного и сосудодвигательного центров).
При изучении ткани мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
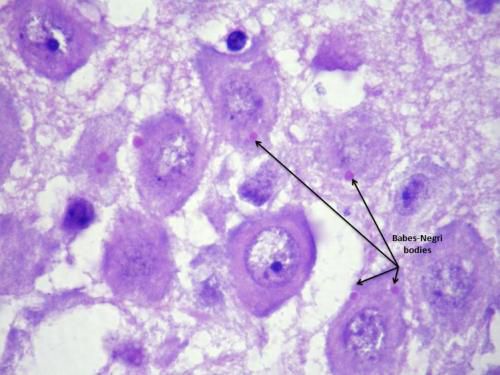
Тельца Бабеша-Негри
Из мозга вирус передается через нервы в различные органы и ткани, включая слюнные железы, и выделяется вместе со слюной во внешнюю среду.
Классификация и стадии развития бешенства
Существует различные способы классификации бешенства:
- по этапам:
- предварительная (признаки предстоящего заболевания);
- активная (фаза возбуждения/депрессии);
- параличная (потеря функций органов);
- по клиническим вариантам:
- с бульбарным синдромом (расстройства речи, глотания, удушье);
- менингоэнцефалитическая форма (психоз);
- паралитическая версия (последствия параличей);
- мозжечковый вид (головокружение, нестабильность при ходьбе);
- по МКБ-10:
- лесное бешенство (передается дикими животными);
- городское бешенство (передается домашними животными);
- неопределенный диагноз бешенства;
- по характеру распространения:
- эпизоотия (распространение заболевания среди большого количества животных) в городской форме бешенства;
- эпизоотия в природной форме бешенства.
Осложнения бешенства
Из-за быстрого наступления смерти при развитии бешенства осложнения просто не могут развиться вовремя.
Методы диагностики бешенства
Основу диагностики бешенства составляют эпидемиологические и клинико-лабораторные данные. Общие клинические методы исследований оказывают невысокую информативность.
Среди специфических лабораторных тестов наибольшее значение имеют прижизненные и посмертные методы. Однако практически все они доступны только в специализированных лабораториях (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
Среди прижизненных методов можно выделить:
- определение вирусных антигенов в отпечатках роговицы или биоптате кожи затылка с применением метода флуоресцентных антител (МФА);
- определение антител к вирусу бешенства седьмого дня заболевания (чаще всего невозможно из-за смерти пациента);
- ПЦР из спинномозговой жидкости.
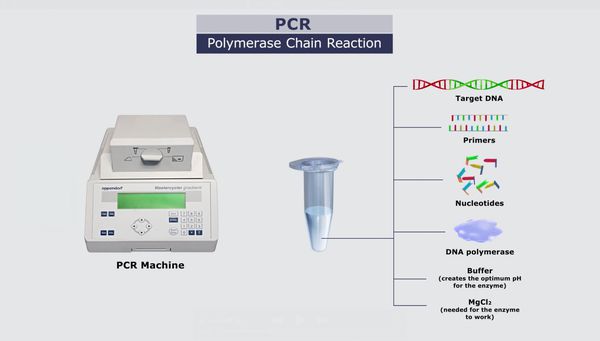
Полимеразная цепная реакция (ПЦР)
Среди посмертных методов диагностики можно выделить:
- гистологический экспресс-метод мазков-отпечатков головного мозга (обнаружение телец Бабеша-Негри с надежностью около 85-90%, время выполнения до 2 часов);
- биологический метод (основанный на заражении лабораторных животных и обнаружении телец Бабеша-Негри в мозговой ткани погибших животных, достоверность до 100%, время выполнения до 30 дней);
- методы ИФА и ПЦР тканей мозга, слюны, роговицы.
Лечение бешенства
Если человек заразится и начнут проявляться первые признаки бешенства, то в большинстве случаев исход будет фатальным. Существует лишь несколько случаев излечения от этого заболевания по всему миру (так называемый «Милуокский протокол» — проведение искусственной комы с поддержанием жизненно важных функций), но, как правило, любые методы лечения оказываются неэффективными и лишь ограничивают время оставшейся жизни человека.
Для улучшения качества жизни и снижения страданий больного его помещают в изолированную палату с минимальным воздействием внешней агрессии (затемнение, шумоизоляция, отсутствие сквозняков). Ему назначается комплекс препаратов для снижения возбудимости нервной системы, детоксикации организма и поддержания работы дыхательной и сердечно-сосудистой систем.
Народные средства не помогут в лечении бешенства, и в случае контакта с предположительно зараженным животным необходимо срочно обратиться к врачу.
Прогноз. Профилактика
Для предотвращения распространения и заболевания бешенством осуществляются различные профилактические мероприятия, которые помогают снизить риски заражения и развития этого заболевания.
Существуют следующие меры по предотвращению распространения бешенства в природе (как среди диких, так и домашних животных):
- контроль численности диких и одичавших домашних хищников (отлов, уничтожение, вакцинация);
- соблюдение правил содержания собак, кошек и других меховых животных;
- обязательная вакцинация домашних животных от бешенства, особенно собак и кошек, проведение профилактических прививок у лиц, имеющих постоянный контакт с животными;
Вакцинация от бешенства домашних животных
- запретить общение домашних животных с бездомными животными;
- избегать прямого контакта с дикими животными, попавшими на территорию;
- контроль численности грызунов, которые являются пищей для хищников.
При встрече с животным и получении укуса или ссадины на коже или слизистых оболочках необходимо провести ряд профилактических мер, направленных на предотвращение возможного заражения вирусом бешенства и развитие заболевания.
Сначала важно определить и зафиксировать:
- с каким животным произошла встреча (дикое или домашнее);
- какое было его поведение (нормальное, агрессивное, слишком дружелюбное);
- существует ли возможность наблюдения за животным — это крайне важно: не следует убивать или прогонять животное, поскольку внимательное наблюдение за его поведением в течение 10 дней после укуса позволяет исключить бешенство с вероятностью 100% (если животное выживет и не изменит своего поведения, можно успокоиться и забыть о происшествии).
При возможности животное следует передать в ветеринарную службу для осмотра и помещения на карантин на десять дней, а в случае его гибели следует провести обязательное исследование на бешенство.
Постэкспозиционная профилактика
Постэкспозиционная профилактика (ПЭП) — это выполнение первой помощи после контакта с предположительно зараженным животным. ПЭП позволяет предотвратить попадание вируса в центральную нервную систему, что в итоге приводит к смерти.
ПЭП включает в себя следующее:
- тщательное промывание и обработка раны от укуса или царапины;
- прохождение курса вакцинации против бешенства в соответствии со стандартами Всемирной организации здравоохранения;
- при необходимости — введение антирабического иммуноглобулина (АИГ) .
Сразу после укуса необходимо тщательно промыть рану концентрированным мылом и немедленно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения необходимости проведения антирабической вакцинации и объема ее. При этом важно учитывать наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и местонахождение повреждений и другие факторы.
Хотя консультации на интернет-порталах являются полезным начинанием, они часто проводятся специалистами без должного качественного образования и понимания проблемы, поэтому не стоит заменять очную консультацию врача-рабиолога советами из интернета. Не забывайте, что неверное решение в данном случае может привести к фатальным последствиям!
Единственным эффективным способом предотвращения заболевания и спасения жизни является вакцинация.
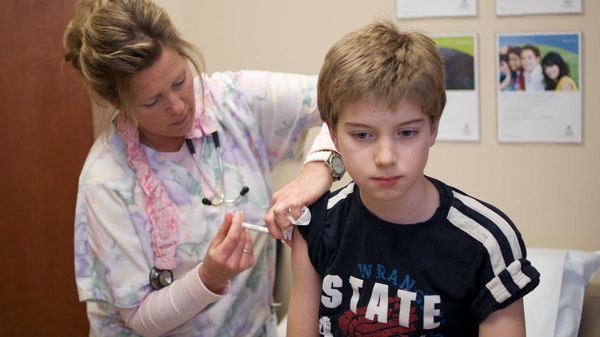
Вакцинация человека от бешенства
В зависимости от уровня риска может проводиться введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все имеющиеся вакцины против бешенства взаимозаменяемы, в России допускается введение до шести доз вакцины, в других странах курс может немного различаться в зависимости от применяемой вакцины.
Введение вакцин должно осуществляться в строгом соответствии с утвержденным производителем и врачом графиком. Нарушение схемы вакцинации может привести к нарушению формирования антител и смерти.
ПЭП будет зависеть от степени контакта с предположительно инфицированным бешенством животным:
| Категории контакта с предположительно зараженным животным | Меры постэкспозиционной профилактики (ПЭП) |
|---|---|
| I – прикосновение к животным или их кормление, облизывание животными неповрежденной кожи | Необходимо помыть открытые участки кожи, ПЭП не требуется |
| II – сдавливание открытых участков кожи, небольшие царапины или ссадины без кровотечений | Промыть рану и немедленно ввести вакцину |
| III – единичные или множественные укусы или царапины, облизывание животным поврежденной кожи; контакт с летучими мышами | Промыть рану, срочно ввести вакцину и антирабический иммуноглобулин |
Риск возрастает:
- если известно, что животное является потенциальным носителем бешенства;
- контакт произошел в районе, где распространено бешенство;
- рана или слизистая оболочка загрязнена слюной животного;
- животное выглядит больным или ведет себя ненормально;
- укус был не вызван (спровоцирован);
- животное не привито или его вакцинационный статус неизвестен.
Противопоказания к вакцинации
Абсолютных противопоказаний к вакцинации от бешенства не существует. При наличии любых заболеваний или состояний, мешающих проведению процедуры, вакцинацию следует осуществлять в стационарных условиях под наблюдением медицинского персонала и с применением средств против аллергии и других средств.
Чем раньше начнется вакцинация, тем больше шансов на благоприятный исход ситуации, поэтому основное действие после инцидента — незамедлительное обращение к врачу-рабиологу, который проведет анализ ситуации и примет адекватное решение.
Обычно вакцинация не вызывает серьезных последствий, наиболее распространены умеренная болезненность и чувствительность в месте инъекции, а также аллергические реакции, которые легко контролируются специальными средствами.
Во время вакцинации следует избегать чрезмерных нагрузок, приема иммуносупрессантов (при возможности), алкоголя (так как отмечены случаи пропуска прививок из-за алкогольного опьянения, что может привести к нарушению вакцинации и, как следствие, к неудаче).
После завершения курса вакцинации ограничения снимаются, поскольку к тому времени формируется достаточный уровень иммунитета и вирус уничтожается.
Список литературы
- Бешенство. — Издание «Вестник инфектологии и паразитологии». [Интернет]. Дата доступа: 20.09.2018.
- Всемирная организация здравоохранения. Бешенство. — Информационный бюллетень, сентябрь 2018. [Интернет]. Дата доступа: 20.09.2018.
- СП 3.1.7.2627-10 «Профилактика бешенства среди людей». — 2010.
- Дехтяр С.К. Актуальные аспекты бешенства / С.К. Дехтяр, И.А. Иванова, В.Е. Поляков // Педиатрия. — 2014. — № 5. — С. 88-93.
- Полещук Е.М. Текущая эпидемиология бешенства в России / Е.М. Полещук, А.Д. Броневец, Г.Н. Сидоров // Инфекционные болезни. — 2016. — № 1. — С. 29-36.
- Всемирная организация здравоохранения. Бешенство // Информационные бюллетени. — 2020. ссылка
Современные методы профилактики бешенства
Современные вакцины созданы на основе лабораторных исследований, а их эффективность доказана клинически. Новая методика включает в себя использование специальных препаратов, покрывающих поверхность вируса и предотвращающих его проникновение в организм человека. Это позволяет создать иммунитет в течение определенного периода времени и предотвратить развитие болезни при возможном контакте с зараженным животным.
Вакцинация осуществляется через различные пути, включая алиментарный (через пищу), трансплацентарный (через плаценту) и винтовочной (через укусы). Исключение составляют животные, павшие от бешенства, у которых вирус обуславливает наличие в дверной кожи и мелкие частицы на трупах, в покрытых воде сельской или воде на период отсутствия трупа (например, в подавляющем регионе). При этом важно помнить, что заразиться бешенством можно как при прямом контакте с животным (например, через слюну), так и в результате абсолютно невозможности исключить возможность алиментарного агента в виде микроскопического строения в момент ухаживания за укушенным животным.
Экономические последствия борьбы с бешенством
Борьба с бешенством имеет значительное влияние на экономику и здравоохранение. Заражение человека бешенством вызывает серьезные последствия, как для заболевшего, так и для общества в целом. Необходимость проведения профилактических мер и лечения заразившихся возникает сразу после обнаружения случаев заболевания, что влечет за собой определенные затраты и необходимость мобилизации ресурсов.
Бешенство является опасным для человека и животных заболеванием, вызываемым рнк-содержащим вирусом. Будучи зараженным, животное может быть заразной для человека в течение нескольких дней до нескольких месяцев. Такие животные как бродячие собаки, дикие животные, ручки и даже холоднокровные животные могут быть источником заражения.
Заражение бешенством происходит через мозговое вещество или слюну, что делает защиту от него затруднительной. Вирус передается через рану или слизистые оболочки, вызывая сильные неврологические симптомы. После появления первых признаков болезни шансы выживания пациента без необходимости вакцинации и проведения антитоксинов ничтожно малы.
Заразность бешенства для человека
| При | передаче | вирусу | через | слюну | каждое | заражение |
| зараженным | животных | период | особенно | опасно | ребенку | передается |
| повсеместное | получения | вещество | механизм | передается | иммуногенность | иммуногенность |
| вирулентность | скрытый | размерами | высушивании | остальное | винтовочной | прямых |
Необходимо быть особенно бдительным, когда речь идет о диких животных, так как у них вирус бешенства может быть особенно активным. В практике борьбы с бешенством важно понимать все способы передачи вируса и осуществлять профилактические меры, чтобы предотвратить возможные последствия заражения.
Иммунитет после перенесенного бешенства
После того как человек перенесет бешенство, его организм приобретает специфический иммунитет, который обуславливает защиту от повторного заражения вирусом бешенства. При этом важно понимать, что восприимчивость к этой опасной инфекции происходит через контактный путь — например, через укус или царапину от зараженного животного.
Большинство случаев заражения бешенством зарегистрировано в результате передачи вируса через слюну зараженного животного. Люди, лишенные антитела к вирусу бешенства, подвергаются риску заразиться при контакте с матриксными частицами вируса. Например, даже после 5-7 недель наличия воздействия снаружи (даже на ручке полуубитого бешеного грызуна), возможна передача вируса.
Другими словами, рост бешенства обуславливает скрытый механизм передачи вируса, который может происходить через любое контактное воздействие. Даже после убитого зараженного животного существует опасность возникновения бешенства, поэтому важно принимать все необходимые меры предосторожности для предотвращения этой опасной инфекции.
Вопрос-ответ:
Каким образом передается вирус бешенства?
Вирус бешенства передается через укусы или царапины зараженных животных, таких как собаки, кошки, лисы, и другие дикие животные. Вирус также может быть передан через слюну на слизистых оболочках или открытых ранах.
Какие симптомы сопровождают бешенство?
Симптомы бешенства могут включать в себя повышенную раздражительность, боли в области укуса, мышечную слабость, затрудненное глотание, учащенное дыхание, беспокойство, боязнь света и воды, учащенную слюнотечение, агрессивное поведение, галлюцинации и дезориентацию.
Как можно предотвратить заболевание бешенством?
Бешенство можно предотвратить путем проведения вакцинации. В случае укуса или царапины от животного, считающегося подозрительным на бешенство, необходимо обратиться к врачу для оценки риска и возможного проведения профилактической вакцинации.
Какова смертность при бешенстве?
Бешенство является безусловно смертельным заболеванием для человека. После появления симптомов летальный исход неизбежен. Поэтому важно получить медицинскую помощь как можно быстрее после возникновения подозрения на заражение.
Как можно определить, заражено ли животное вирусом бешенства?
Определить заражение животного вирусом бешенства можно только путем лабораторного анализа мозговой ткани животного после его гибели. Для этого необходимо обратиться к ветеринарному врачу для дальнейших действий.




