Мышцы, сокращающиеся при заболевании (blepharo — веко, spasm — спазм) — это расстройство, вызывающее утечку неврологии, когда человек часто моргает и непроизвольно сжимает глаза. Это приводит к стойкому сокращению и закрытию век из-за непроизвольных сокращений круговых мышц глаз. Также мышцами гордейцев (мыщелмус прокерус) и мышцами размышления (мыщелмус корругатор суперцилии) часто участвуют в данном сокращении.
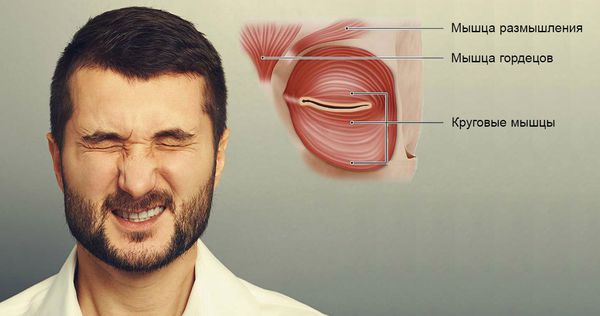
Мышцы, сокращающиеся при блефароспазме
В соответствии с МКДР заболевание относится к дистонии из группы гиперкинезов — внезапных непроизвольных движений . Это форма лицевой фокальной дистонии, когда затрагивается только одна область анатомии . Помимо шейной дистонии (патологического сокращения мышц шеи и затылка), блефароспазм является наиболее частой формой дистонии. В среднем он встречается не чаще, чем у 5 людей на 100 тысяч населения .
Обычно этим расстройством страдают люди, чья деятельность связана с большим напряжением на глаза: врачи, музыканты, наборщики и другие. Чаще всего пациенты с этим заболеванием проживают в южных регионах с высоким уровнем инсоляции (солнечным облучением) . Причем женщины сталкиваются с блефароспазмом втрое чаще, чем мужчины .
Причины развития данного заболевания пока не установлены окончательно. Выделяют три формы блефароспазма: врожденную, приобретенную и идиопатическую.
Врожденный блефароспазм связан с генетическими нарушениями, передаваемыми в определенных типах наследования:
- аутосомно-доминантном — болезнь возникает в каждом поколении независимо от пола;
- аутосомно-рецессивном — болезнь передается через поколения, возникает независимо от пола;
- X-сцепленном рецессивном — болезнь передается через поколения, возникает только у мальчиков (девочки становятся носителями);
- митохондриальном — болезнь передается по материнской линии, возникает у детей независимо от пола.
Приобретенный блефароспазм вызывает другие заболевания и состояния:
- повреждение мозга ребенка в утробе матери, во время родов или в первую неделю жизни;
- нейроинфекции (менингит, энцефалит);
- лекарственное воздействие (леводопа, бромокриптин, агонисты дофамина, нейролептики, метоклопрамид, противосудорожные средства, антидепрессанты, блокаторы кальциевых каналов, СИОЗС и антигистаминные препараты);
- интоксикации (отравление цианидами, метанолом, марганцем, сероуглеродом, кобальтом, дисульфирамом, 3-нитропропионовой кислотой);
- дегенеративные и сосудистые заболевания центральной нервной системы (мультисистемная атрофия, дисциркуляторная энцефалопатия);
- неопластические процессы (опухоль мозга, паранеопластический энцефалит);
- травма головного мозга;
- функциональные нарушения (психогенные).
Идиопатическая форма блефароспазма появляется по неизвестным причинам .
При выявлении аналогичных признаков, обратитесь за консультацией к врачу. Самолечение недопустимо — это опасно для вашего организма!
Признаки блефароспазма
Чаще всего блефароспазм проявляется у людей старше 50 лет. Его основные признаки включают:
- Проблемы с удержанием глаз открытыми. Из-за нарушения тонуса мышц глаз пациент не может удержать веки открытыми и постоянно хочет закрыть глаза, это происходит часто.
- Смена тонических и клонических припадков: появление самопроизвольных ритмичных сокращений и расширений круговых мышц глаз. Усиление спазмов наблюдается при стрессовых ситуациях, психоэмоциональных переживаниях, переутомлении, напряжении глаз (при чтении), смотря на яркий свет, блеск от снега или воды, при воздействии холода (ветра). Симптомы исчезают во время сна, слабо проявляются после пробуждения, после употребления алкоголя и в состоянии гипноза. Некоторый волевой контроль сохраняется.
- Недостаток возможности открытия век — наблюдается у 20-25 % пациентов. Люди сталкиваются с проблемами в открывании век. При этом они способны закрывать и моргать глазами. Это расстройство вызвано слабой активностью мышц, поднимающих верхние веки.
- Характерные парадоксальные реакции: уменьшение или исчезновение блефароспазма при взгляде вниз и поворотах глаз в крайние наружные положения, а также на приеме у врача, во время еды, при разговоре и зевании;
- Самопроизвольные ремиссии: симптомы блефароспазма могут полностью исчезнуть на месяцы и годы, даже после продолжительного течения заболевания.
- Может возникнуть сочетание или переход в другой формы очаговой дистонии. Классическим является сочетание блефароспазма с оромандибулярной дистонией — непроизвольным сокращением мышц рта и нижней челюсти. Данное объединение дистоний называется синдромом Мейджа. Он характеризуется блефароспазмом, гиперкинезом в нижней части лица и/или жевательных мышцах. Начальным проявлением обычно является блефароспазм, к которому позднее добавляется оромандибулярная дистония .

Пример сочетания блефароспазма с гемифациальным спазмом (синдром Мейжа)
К дополнительным признакам блефароспазма относятся корригирующие жесты:
- приемы, прерывающие непрерывный поток нервных импульсов: закрывание одного глаза, моргание, снятие и надевание очков, ношение очков с темными стеклами;
- разнообразные манипуляции в верхней части лица: прикосновения или нажатия на лоб, лоб, переносицу, веки, виски;
- различные манипуляции в нижней части лица, отвлекающие от моргания: курение и манипуляции с сигаретой во рту, прикосновение к подбородку, кашель, добровольные движения нижней челюстью, наличие во рту семечек, жевательной резинки, конфеты, косточки и прочее.
К недвигательным признакам блефароспазма входят: боли, депрессия, тревога, социофобия. Они характерны для пациентов с блефароспазмом и сильно влияют на их качество жизни . Эти симптомы являются вторичными, то есть сопутствующими.
Патогенез блефароспазма
Развитие блефароспазма связано с генетическими факторами и мутациями в генах, обозначаемых как DYT. Они приводят к нарушению синтеза определенных белков, необходимых для взаимодействия внутри клеток, высвобождения нейромедиаторов, контроля двигательной активности и обеспечения энергией нейронов, выделяющих дофамин (который также влияет на двигательную активность).

Принцип передачи нервного импульса
Недавние исследования у пациентов с блефароспазмом выявили изменения серого вещества в базальных ганглиях, таламусе и мозжечке, а также нарушения баланса нейромедиаторов. Множество функциональных исследований показали патологическую активность ствола головного мозга и сенсомоторной коры, что приводит к гипервозбудимости ингибирующих нейронов коры. Это создает условия для развития блефароспазма.
Риск возникновения заболевания увеличивается при неправильной сенсомоторной реакции на периферические раздражители. Например, при синдроме «сухого глаза» или блефарите моргание учащается из-за раздражения глаз, что приводит к блефароспазму. При травме лица усиливается болевая реакция, развивается гиперчувствительность к свету, моргание и блефароспазм. Эти процессы связаны с нарушением сенсомоторной интеграции, то есть адаптивным ответом нервной системы на внешние раздражители.
Таким образом, основная роль в развитии блефароспазма принадлежит наследственности, дефектам работы мозга, сопутствующим глазным заболеваниям, травмам лица и внешним раздражителям .
Классификация и стадии развития блефароспазма
В соответствии с Международной классификацией болезней (МКБ-10), блефароспазм относится к категории дистонии — нарушения движения, вызванного дисбалансом возбуждающих нейромедиаторов. Для этого состояния присвоен код G24.5 .
Клиницисты выделяют пять форм блефароспазма:
- частое моргание — наблюдается в 10 % случаев;
- частые кратковременные эпизоды закрытия век — в 17 % случаев;
- продолжительные эпизоды закрытия век — в 46 % случаев;
- частые ритмичные сокращения круговых мышц глаз в сочетании с подергиваниями век — в 7 % случаев;
- апраксия открытия век (закрывание глаз) — в 20 % случаев .
В начальной стадии блефароспазма в 75 % случаев также наблюдаются сенсорные симптомы: раздражение слизистой оболочки глаз, слезотечение, боли, ощущение «песка», жжение, дискомфорт, сухость глаз (до синдрома «сухого глаза»). Часто эти симптомы комбинируются, что могут привести к преобладанию патологических двигательных нарушений с увеличением моргания. Они свидетельствуют о значительном воздействии избыточного сенсорного потока от рецепторов кожи, мышц, сухожилий, глаз и сосудов. Несколько месяцев или лет до начала заболевания происходят разнообразные провоцирующие факторы: длительное напряжение окологлазных мышц, болевой синдром, локальные травмы. Постепенно моргание значительно учащается, иногда приводя к полному закрытию век.
Осложнения блефароспазма
Люди, работающие, часто сталкиваются со случаями блефароспазма. При наличии этого заболевания, они часто не могут нормально функционировать в социуме. Откладывая лечение, они рискуют осложниться дополнительными проблемами: депрессией, тревогой, социофобией. Кроме того, увеличивается вероятность развития функциональной «слепоты», что может привести к инвалидности. При таком рефлекторном зажмуривании пациент подвергается риску упасть, попасть в аварию и получить травму.
Методы диагностики блефароспазма
Блефароспазм диагностируется врачами на основе жалоб пациента и клинических проявлений заболевания. Процесс диагностики включает следующие этапы:
- Клиническое обследование: выявление синдрома блефароспазма и оценка симптомов согласно новой Классификации дистоний 2013 года (возраст, причины, области поражения, наличие сопутствующих дистоний).
- Документирование клинической картины: видео- и фотофиксация для планирования лечения и контроля его результатов.
- Генетическое тестирование: проводится при подозрении на наследственную форму заболевания.
Оценка клинических проявлений блефароспазма осуществляется с помощью стандартных шкал, таких как шкала Скотта, шкала Jankovich (JRS) и функциональная шкала оценки повседневной активности при блефароспазме (BSDI). Эти инструменты помогают провести объективную оценку пациента и оценить эффективность лечения в динамике.
Балльная шкала зрительной функции при блефароспазме:
- 1 балл — слепота;
- 2 балла — зависимость за пределами дома;
- 3 балла — независимость при плохой зрительной функции;
- 4 балла — независимость при недостаточной зрительной функции;
- 5 баллов — неудобство;
- 6 баллов — нормальная функция зрения.
Электромиография может подтвердить функциональные нарушения, такие как мигательные паттерны и длительные нерегулярные сокращения мышц, приводящие к принудительному зажмуриванию глаз. Однако в клинической практике эта процедура редко используется из-за несоответствия результатов клинической картины. Обычно электромиография применяется только в рамках научных исследований.
Электромиография
Структурные нейровизуализационные методы (КТ, МРТ, функциональная МРТ) не рекомендуются для стандартной диагностики блефароспазма у взрослых из-за возможных ложных результатов. МРТ головного мозга показана для выявления наследственных форм блефароспазма. КТ может быть полезна для дифференциальной диагностики кальциевых и железистых отложений.
Дифференциальную диагностику блефароспазма проводят с другими похожими заболеваниями: миастенией, гемифациальным спазмом, светобоязнью, тиками, апраксией открытия глаз, невритом лицевого нерва, психогенным блефароспазмом. Особое внимание уделяется дифференциации блефароспазма от миастении, поскольку это абсолютное противопоказание к лечению ботулотоксином, применяемому при блефароспазме. Главным отличием гемифациального спазма является подъем бровей в связи со спазмом лобной мышцы, отсутствующим при блефароспазме.

Брови при блефароспазме и гемифациальном спазме
Лечение блефароспазма
Основная цель терапии блефароспазма заключается в достижении стойкой ремиссии с сохранением трудоспособности и участием в социальной жизни для пациентов.
«Золотым стандартом» в лечении блефароспазма является ботулинотерапия – инъекции ботулотоксина типа А (БТА) . Исходно этот метод использовался доктором Офтальмологом из Калифорнии А. Скоттом при лечении людей с косоглазием. Позже он применил инъекции БТА для лечения блефароспазма и гемифациального спазма. B. Фруэ и его коллеги описали применение БТА для блефароспазма годом раньше. С тех пор ботулотоксин используется не только в офтальмологии, но и для лечения заболеваний нервной системы.
Официально ботулинотерапия началась в 1989 году после одобрения FDA (Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Одним из первых показаний для использования БТА был блефароспазм. Согласно рекомендациям Европейской федерации неврологических обществ, препараты БТА являются первой линией лечения этого заболевания. Их безопасность и эффективность подтверждены различными исследованиями и 35-летней клинической практикой.
Ботулотоксин вводят в целевые мышцы: мышцы век и круговые мышцы глаз. При использовании правильной дозировки препарат устраняет патологические мышечные сокращения, не нарушая их функцию. Пациентам рекомендуется начать БТА сразу после установления диагноза и выполнять инъекции регулярно в зависимости от самочувствия – в среднем каждые 3-4 месяца.
Эффект от инъекций обычно начинается на 3-4-й день и постепенно увеличивается. Прекращается неконтролируемое зажмуривание, что улучшает зрение и возвращает контроль над открыванием и закрыванием глаз. Эффект длится от 3 до 4 месяцев и иногда дольше, что позволяет пациентам вести нормальный образ жизни.
Ботулотоксин производится грамположительной бактерией Clostridium botulinum (ботулином). Он воздействует на нервные клетки, блокируя высвобождение ацетилхолина – вещества, участвующего в передаче нервных сигналов. Это приводит к обратимому уменьшению мышечной силы в зависимости от дозы.
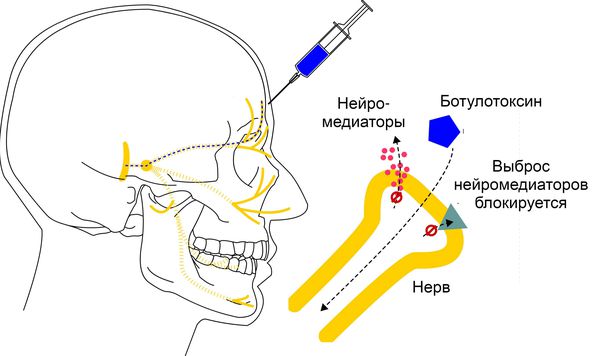
Принцип действия ботулотоксина
В России разрешено использование следующих препаратов БТА:
- 100-единичные: ботокс, лантокс, ксеомин, релатокс, ботулакс (некоторые варианты по 50 и 200 единиц);
- 300-500-единичный: диспорт.
Дозировка рассчитывается индивидуально в соответствии с инструкцией. Коэффициент пересчета действия между диспортом и 100-единичными препаратами для неврологических индикаций составляет 3:1, а для эстетических – 2,5:1. Окончательное определение дозировки остается за врачом.
Лечение БТА должно проводиться опытными специалистами с соответствующей подготовкой. Доза введения в одну точку для 100-единичных препаратов — 1,25-5 ЕД. Инъекции делаются в 3-6 точках с каждой стороны. Общая суммарная доза на каждую сторону – 15-30 ЕД, итого на процедуру израсходуется 30-60 ЕД. Нельзя вводить БТА в среднюю зону верхнего века, так как это может вызвать птоз (опущение века).
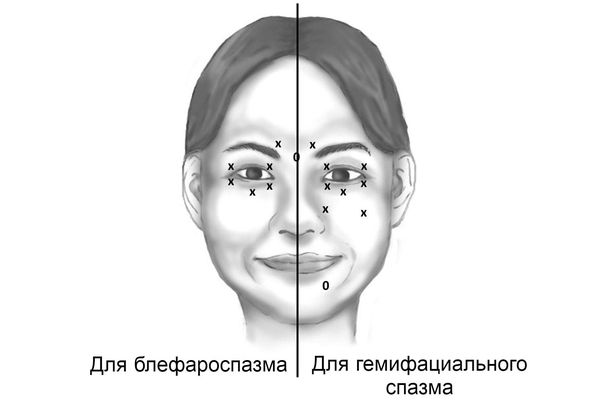
Примерная схема инъекций ботулотоксина
Побочные эффекты БТА:
- очень часто – птоз;
- часто – слабость мышц лица, диплопия (двоение в зрении), сухость глаз, отек века, повышенное слезотечение;
- не часто – парез лицевого нерва;
- редко – офтальмоплегия (поражение глазодвигательных нервов), искривление века.
Для снижения риска побочных эффектов важно строго придерживаться дозировки БТА и начинать лечение с минимальных эффективных доз. Препараты, влияющие на передачу нервных сигналов, такие как аминогликозидные антибиотики (амикацин, гентамицин и другие), должны применяться с осторожностью.
Перед проведением ботулинотерапии врач должен получить добровольное информированное согласие на процедуру. После инъекций БТА рекомендуется активно сокращать инъецированные мышцы в течение 20 минут и находиться под наблюдением в течение часа для контроля за возможными аллергическими реакциями. Чтобы предотвратить образование синяков на коже, места инъекций рекомендуется охлаждать в течение 10-20 минут.
Другим эффективным средством для снятия симптомов блефароспазма являются розовые солнцезащитные очки (с фильтром FL-41), которые используются для предотвращения зажмуривания.

Очки с фильтром FL-41
Лекарственная терапия блефароспазма сейчас утратила свою актуальность, однако в случае невозможности применения БТА могут быть рекомендованы различные препараты: дофаминергические, холинергические, серотонинергические, катехоламины, ГАМК, антиконвульсанты, бензодиазепины, нейролептики. Их эффективность составляет не более 20 %, часто временного характера, требуется увеличение дозы и длительный прием. Чаще всего используют клоназепам и баклофен. Однако следует помнить, что у многих препаратов есть побочные эффекты, в том числе зависимость.
Наименьшую эффективность показывают миорелаксанты (толперизон, тизанидин), бензамиды (сульпирид, тиаприд) и антидепрессанты (амитриптилин, флуоксетин, пароксетин, сертралин, флувоксамин, тразодон) и анксиолитики (противотревожные препараты). Они применяются в дополнение к другим препаратам для коррекции сопутствующих патологий (болевого синдрома, эмоциональных или соматоформных нарушений).
Как дополнительный метод терапии можно использовать блефаропластику – хирургическое удаление избыточной кожи и мягких тканей верхнего века. Это способствует лучшей переносимости и результатам инъекций БТА.
Глубокая мозговая стимуляция (введение специального устройства, посылающего электрические импульсы в нужную часть мозга) показала не очень значительную эффективность при блефароспазме. Кроме того, послеоперационные побочные эффекты могут включать нарушения речи, покалывание, развитие гипокинезий, координационные расстройства, инфекции, неполадки с имплантированным генератором, повреждение электродов. Процедуру можно рассмотреть только в случае отсутствия эффекта после 3-6 процедур БТА в достаточной дозе, то есть при резистентности к БТА, что встречается крайне редко.
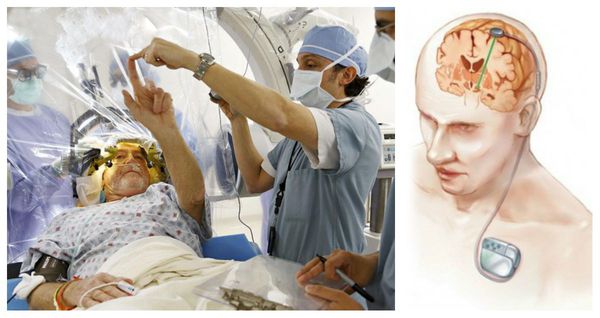
Глубокая стимуляция мозга
Отдельное внимание следует уделять социализации и адаптации пациента, включая его в группы психологической поддержки, проведение психотерапии и когнитивно-поведенческой терапии.
Прогноз. Профилактика
Путём систематического лечения блефароспазма можно добиться самопроизвольного восстановления на длительный период, однако следует помнить о высокой вероятности повторения заболевания.
Для предотвращения данного заболевания следует улучшить условия труда, особенно для тех, кто работает с высокой нагрузкой на глаза. Следует соблюдать правильный режим работы и отдыха, регулярно заниматься дозированными физическими упражнениями, избегать стрессов, травм и болезненных воздействий на голову и шею, включая мануальную терапию .
Список использованной литературы
- Орлова О. Р. Фокальные дистонии: современные подходы к диагностике и возможности ботулинотерапии // Нервные болезни. — 2016. — № 4. — С. 3-13.
- Одинак М. М., Дыскин Д. Е., Литвиненко И. В. Клиническая диагностика в неврологии: руководство для врачей. — СПб.: ВМедА, 2016. — 578 с.
- Всероссийское общество неврологов. Клинические рекомендации по диагностике и лечению дистонии. — М., 2014. — 26 с.
- Артеменко А. Р., Шавловская О. А., Мхитарян Э. Р. Актуальные вопросы применения ботулинического токсина типа А при лечении блефароспазма // Клиницист. — 2019. — № 3-4. — С.43-52.
- Molloy A., Williams L., Kimmich O., et al. Sun exposure is an environmental factor for the development of blepharospasm // J Neurol Neurosurg Psychiatry. — 2016; 87 (4): 420-424. ссылка
- Simpson D., Hallett M., Ashman E., Comella C., et al. Обновленное краткое руководство по применению ботулинического нейротоксина для лечения блефароспазма, цервикальной дистонии, взрослого спастичности и головной боли. Доклад Подкомитета по терапии и технологической оценке Американской академии неврологии // Неврология. — 2016; 86 (19): 1818-1826. ссылка
- Толмачева В. А. Краниальная дистония // Неврология, нейропсихиатрия, психосоматика. — 2018. — № 1. — С. 90-95.
- Залялова З. А. Синдром Мейжа или сегментарная краниоцервикальная дистония: терминология, история изучения и современный взгляд // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2015. — № 12. — С. 133-136.
- Орлова О. Р., Тимербаева С. Л., Хатькова С. Е. и др. Применение препарата Диспорт® (ботулинический токсин типа А) для лечения фокальных дистоний (медицинская технология). — М., 2011. — С. 66.
- Micheli F., Scorticati M., Folgar S., Gatto E. Развитие болезни Паркинсона у пациентов с блефароспазмом // Движение расстройство. — 2004; 19 (9): 1069-1072.
- Hallett M. Блефароспазм: последние достижения // Неврология. — 2002; 59 (9): 1306-1312. ссылка
- Allam N., Frank J., Pereira C., Tomaz C. Длительное внимание у пациентов с краниальной дистонией, лечащихся ботулиническим токсином // Нейрологический отдел. — 2007; 116 (3): 196-200.
- Albanese A., Lalli S. Это дистония? // Движение расстройство. — 2009; 24 (12): 1725-1731. ссылка
- Rutledge J., Hilal S., Silver A., Defendini R., Fahn S. Магнитно-резонансная томография дистонических состояний // Adv Neurol. — 1988; 50: 265-275.
- Meunier S., Lehericy S., Garnero L., Vidailhet M. Дистония: уроки от мозгового картирования // Нейронаука. — 2003; 9 (1): 76-81.ссылка
- Scott A., Kennedy R., Stubbs H. Инъекция ботулинического токсина А в качестве лечения блефароспазма // Архив Офтальмология. — 1985; 103 (3): 347-350.
- Frueh B., Felt D., Wojno T., Musch D. Лечение блефароспазма ботулиническим токсином. Предварительный отчет // Архив Офтальмология. — 1984; 102 (10): 1464-1468.ссылка
- Popescu M., Popescu S., Cernat C., Boariu A., et al. Инъекция ботулинического токсина в лечении блефароспазма // Ром J Ophthalmol. — 2018; 62 (2): 162-165. ссылка
- Оддерсон И. Ботулинотерапия. Карманный справочник / Пер. с англ. — М.: Практика, 2011. — 176 с.
- Орлова О. Р. Тимербаева С. Л., Хатькова С. Е., Костенко Е. В. и др. Соотношение единиц действия различных препаратов ботулинического нейропротеина при использовании в неврологической практике // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2017. — № 9. — С. 132-141.
- Jost W. Иллюстративный атлас инъекций ботулинического токсина: дозировка, локализация, применение. — 2013. — Р. 286.
- Ho R., Fang P., Chao T., Chien C., Kuo M. Увеличение толщины жировых слез после инъекции ботулинического нейротоксина A у пациентов с блефароспазмом и гемифациальным спазмом // Научные отчеты. — 2018; 8 (1): 8367. ссылка
- Лихачев С. А., Веевник Е. В., Василевская Л. А. Диагностика и лечение различных форм блефароспазма // Журнал ГрГМУ. — 2006. — № 3. — С. 111-113.
- Всемирная организация здравоохранения. Международная статистическая классификация болезней и связанных со здоровьем проблем. 10-й пересмотр (МКБ-10). — Женева, 1992.
Симптомы блефароспазма
| 1. | Мышечные сокращения век |
| 2. | Спазмическое сжатие век |
| 3. | Чувство необычного маятника глаз |
| 4. | Светочувствительность |
| 5. | Зрительные нарушения и образование двоения |
В центральной системе возникает атрофия и дегенеративные изменения из-за недостатка дофамина. Блефароспазм может быть идиопатическим, психогенным, генетическим, либо связанным с травмами или интоксикацией различными веществами. Лечение блефароспазма включает в себя применение антидепрессантов, противосудорожных средств, антигистаминных препаратов и других медикаментов.
Современные методы лечения блефароспазма
Существует множество различных способов лечения блефароспазма, который возникает из-за различных причин: генетических факторов, неврологических заболеваний, травмы или даже психогенных причин. Этот вид дистонии может возникнуть как у мужчин, так и у женщин, и в разном возрасте – у детей и взрослых. Симптомы могут проявляться в виде непроизвольного сокращения мышц век, что приводит к спазмам и затрудняет нормальное открывание и закрывание глаз.
Для лечения блефароспазма используются различные методы, такие как медикаментозная терапия с применением противосудорожных средств или агонистов дофамина. Также эффективным методом является реабилитация после лечения, которая включает в себя физическую терапию и психологическую поддержку для восстановления нормальной функции мышц и предотвращения возможного рецидива блефароспазма.
Современные методы лечения блефароспазма также могут включать хирургическое вмешательство для коррекции мускулатуры век и улучшения функции глаз. Кроме того, применяются инновационные методики, связанные с использованием митохондриальных агентов и препаратов для улучшения работы нервной системы.
Реабилитация после лечения блефароспазма
После успешного лечения блефароспазма необходима комплексная реабилитация для восстановления функциональности глазных мышц и предотвращения рецидивов. В процессе реабилитации широко используются различные физиотерапевтические методики, специальные упражнения для глаз, массаж, а также назначение специальных средств и препаратов.
- Один из ключевых моментов в реабилитации после блефароспазма – это восстановление кальциевых каналов в глазных мышцах с помощью антигистаминных препаратов.
- Также для укрепления мышц и нормализации нервной системы часто рекомендуют применение антидепрессантов и других средств, способствующих восстановлению функций глаз.
- Реабилитация может включать в себя и специальные комплексы упражнений, направленных на улучшение кровообращения в области глаз и предотвращение атрофии мышц.
- Для детей, страдающих от блефароспазма, особое внимание уделяется процессу реабилитации, который часто проводится под наблюдением специалистов и с учетом особенностей возраста и состояния маленького пациента.
Важно помнить, что временнОй и правильно организованной реабилитации после блефароспазма можно значительно снизить риск возникновения возможных осложнений и улучшить качество жизни пациента в будущем.
Возможные осложнения и их предотвращение при блефароспазме
Возникновение этих осложнений может быть вызвано различными факторами, такими как травма головы, болезни мозга, интоксикация цианидами или дофамином, антидепрессанты, препараты с кальциевыми блокаторами или противосудорожные средства.
Для предотвращения данных осложнений важно правильно диагностировать и лечить блефароспазм. Необходимо избегать контакта с потенциальными источниками токсичных веществ, следить за состоянием центральной нервной системы и своевременно обращаться к специалистам в случае возникновения каких-либо негативных симптомов.
Таким образом, предупреждение осложнений при блефароспазме играет ключевую роль в сохранении здоровья и качества жизни пациента.
Видео по теме:
Вопрос-ответ:
Как проявляется блефароспазм?
Блефароспазм проявляется усиленным морганием и невольным зажмуриванием глаз, вызванным спазмом круговых мышц глаз, мышц гордецов и мышц размышления.
Каковы причины возникновения блефароспазма?
Причины возникновения блефароспазма пока не установлены, выделяют три формы заболевания: врождённую, приобретённую и идиопатическую. Врождённый блефароспазм может быть связан с генетическими нарушениями.
Как часто встречается блефароспазм?
Блефароспазм встречается, в среднем, не более чем у 5 человек на 100 тысяч населения. Он является одной из наиболее распространённых форм дистонии.
Кто чаще всего сталкивается с блефароспазмом?
Блефароспазмом чаще болеют люди, чья профессия связана с повышенной нагрузкой на глаза, такие как врачи, музыканты, наборщики. Женщины сталкиваются с этим заболеванием в три раза чаще мужчин.