Злоупотребительская мигрень (Medication overuse headaches) — это постоянная головная боль, которая часто возникает как осложнение мигрени или головной боли напряжения при частом употреблении болеутоляющих препаратов. Обычно она развивается, если использовать лекарства более 15 дней в месяц в течение трех или более месяцев. Головная боль при этом возникает ежедневно или практически каждый день.
Синонимы: лекарственно-индуцированная головная боль, головная боль, связанная с избыточным употреблением лекарственных веществ, рикошетная головная боль, головная боль от обезболивающих.

Злоупотребительская мигрень
Не все знают, что препараты от боли могут вызывать головную боль. Если голова болит часто, то регулярное употребление анальгетиков опасно: приступы будут возникать ещё чаще и протекать тяжелее.
Распространённость
Злоупотребительская мигрень (от англ. «abuse» — злоупотребление) — это частая причина, с которой люди обращаются к врачу общей практики или неврологу. Эта болезнь встречается у 1–4 % населения, при этом женщины страдают в 3–5 раз чаще мужчин. Это составляет 60–70 % всех случаев хронической ежедневной головной боли.
Злоупотребительская боль развивается в 65 % случаев у пациентов с мигренью, в 27 % случаев — у пациентов с головной болью напряжения, и в 8 % случаев — у людей с другими формами головной боли. Средний возраст начала злоупотребительской головной боли составляет 40–60 лет, преимущественно страдают женщины примерно 50 лет .
Причины злоупотребительской головной боли
Лекарственная головная боль может возникнуть из-за избыточного потребления болеутоляющих препаратов:
- простых или комбинированных анальгетиков (с одним или несколькими активными веществами) — самый распространенный случай;
- нестероидных противовоспалительных препаратов;
- препаратов, содержащих эрготамин;
- лекарств, включающих кодеин и другие опиоидные анальгетики;
- триптанов;
- Аспирина и т. д.
Использование болеутоляющих становится злоупотреблением из-за того, что некоторые люди чрезмерно боятся боли. Любой, даже маленький болевой синдром заставляет человека прибегнуть к анальгетикам. Кроме того, большинство болеутоляющих можно приобрести в аптеке без рецепта. Иногда бывает трудно попасть на консультацию к неврологу — врачу-специалисту по головным болям. Все это приводит к автогенному лечению и переизбытку потребления болеутоляющих.
К факторам риска развития злоупотребительской головной боли относят депрессию и тревогу, которые способствуют развитию психологической зависимости от лекарств .
При обнаружении аналогичных признаков обратитесь к врачу. Не занимайтесь самостоятельным лечением — это опасно для вашего здоровья!
Признаки абузусной головной боли
Пациенты отмечают практически ежедневное возникновение головных болей, описывая их как умеренные, поносимые. Эти боли остроумные, двусторонние, распространяются по всей области головы. Характеристики первичной головной боли в данном случае становятся неотличимыми.
Обезболивающий эффект от приёма препаратов при абузусной боли оказывается недостаточным. Часто люди отмечают, что принимают таблетки больше из-за привычки, в надежде на улучшение. При этом боли резко усиливаются при попытке прекратить прием «виновного» препарата.
Обычно боль возникает сразу после пробуждения, достигает пика утром, изменяет интенсивность волнообразно в течение дня, увеличиваясь значительно при физической и умственной нагрузке.
Хроническая головная боль серьезно ухудшает качество жизни, затрудняет повседневную активность, вызывает сильный стресс. Сопровождается общей слабостью, тревожностью, раздражительностью, нарушением концентрации внимания и памятью.
Патогенез абузусной головной боли
Парадокс заключается в том, что головная боль возникает из-за лечения этого же симптома. Развитию заболевания способствуют как специфические препараты от мигрени — триптаны и алкалоиды спорыньи, так и неспецифические, такие как НПВП, Парацетамол, комбинированные анальгетики, опиоиды и барбитураты.
Развитие абузусной головной боли
Как правило, абузусный фактор формируется плавно: сначала пациент употребляет лекарство при первых симптомах головной боли или для профилактики, затем длительный прием препаратов становится образом жизни. Обезболивающий эффект при этом постепенно ослабевает, что приводит к увеличению дозы и смешиванию различных анальгетиков. Поэтому характер головной боли меняется — она становится хронической и стимулирует еще сильнее употребление лекарств.
Абузусная головная боль развивается у подверженных пациентов, также предполагается воздействие генетической предрасположенности: риск увеличивается, если родственники также страдают от таких болей или злоупотребляют другими психоактивными веществами.
Установлено, что пациенты с мигренью более подвержены развитию абузусной головной боли, значит у них есть общие механизмы. У людей, часто употребляющих анальгетики от других болей, кроме головных, риск развития лекарственных головных болей повышается только в случае, если у них есть мигрень или головная боль напряжения .
Длительное действие анальгетиков вызывает активацию болевых систем центральной нервной системы. Как и при мигрени, абузусная боль ассоциируется с повышенной возбудимостью тройничного нерва.
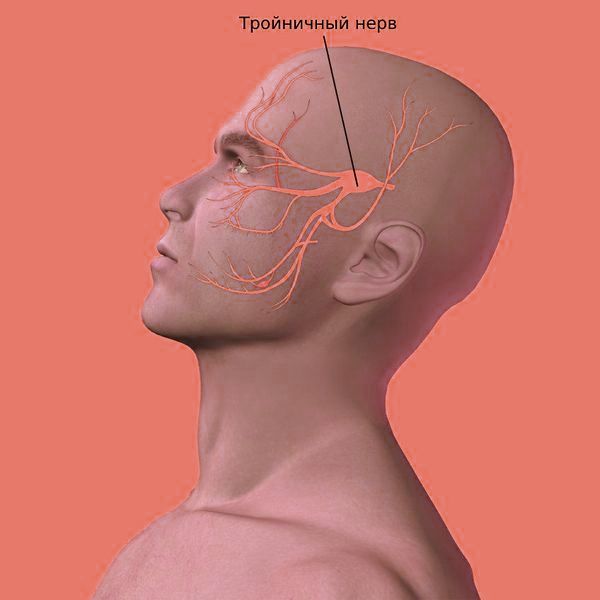
Тройничный нерв
С увеличением эпизодов головной боли повышается чувствительность болевых систем мозга и периферических и центральных рецепторов боли в системе тройничного нерва — увеличивается чувствительность к стимулам, которые ранее не вызывали боли, а также усиливается ее передача. Поэтому припадки возникают чаще и проходят тяжелее.
Классификация и стадии развития абузусной головной боли
Побочные головные боли, вызванные лекарствами, относятся к вторичным видам головной боли, которые развиваются как осложнение других заболеваний, чаще всего мигрени или головной боли напряжения.
В соответствии с Международной классификацией головных болей, выделяют различные типы абузусной головной боли в зависимости от причинных веществ:
- головная боль, вызванная применением лекарств с содержанием эрготамина;
- головная боль при приеме триптанов;
- прием неопиоидных обезболивающих препаратов;
- Парацетамол (Ацетаминофен);
- прием нестероидных противовоспалительных препаратов (НПВП);
- применение опиоидов;
- смешанные комбинации анальгетиков .
Осложнения абузусной головной боли
У пациентов с абузусной головной болью чаще возникают депрессивные расстройства и развивается склонность к злоупотреблению алкоголем и наркотиками . Также для них характерны повышенная физическая и умственная утомляемость, нарушение сна, снижение памяти и внимания.
Пациенты с трудом отказываются от лекарств из-за страха перед возможным усилением приступов головной боли. Помимо усиления боли, при отказе от препаратов иногда возникают тошнота и рвота, усиливается тревожность и депрессия, нарушается сон, развивается артериальная гипертензияя и тахикардия.
Диагностика абузусной головной боли
Если у вас часто беспокоят головные боли, которые не проходят даже после приема анальгетиков, необходимо обратиться к специалисту — цефалгологу или неврологу. Для диагностики лекарственно-индуцированных головных болей важно изучить историю болезни, обследовать пациента и выявить основные жалобы. Обычно не требуются специальные инструментальные исследования, так как они не всегда помогают установить диагноз. Иногда МРТ может ввести врача в заблуждение и затруднить назначение правильного лечения.
Подозрение на лекарственно-индуцированную головную боль возникает, когда боль становится ежедневной, а анальгетики не помогают. Важно выяснить, как связано появление головной боли с применением лекарств. Иногда диагноз становится ясным только после отмены препарата и уменьшения боли. Если после прекращения приема лекарства головная боль не снижается в течение двух месяцев, диагноз становится сомнительным. В таком случае следует искать другие возможные причины хронической боли, в первую очередь — эмоциональные расстройства.
Согласно Международной классификации головных болей, абузусная головная боль характеризуется следующими признаками:
- Боль беспокоит ≥ 15 дней в месяц.
- Пациент злоупотребляет одним или несколькими препаратами в течение трех и более месяцев:
- эрготамином, триптанами, опиоидами или комбинированными анальгетиками ≥ 10 дней в месяц;
- простыми анальгетиками ≥ 15 дней в месяц.
- Головная боль сильно усилилась при чрезмерном употреблении лекарств.
Для правильной постановки диагноза и отслеживания эффективности лечения полезными могут быть дневники головной боли — как бумажные, так и электронные (например, Migrebot в Телеграме).
Лечение абузусной головной боли
Излечение лекарственно-индуцированной головной боли — это сложная задача. Прежде всего, рекомендуется отказаться от приема болеутоляющих препаратов.
Прекращение приема лекарства
В большинстве случаев наилучшим вариантом будет полное и немедленное прекращение приема препарата. Существует также методика постепенного отказа: абузусное лекарство заменяется другим анальгетиком, например Напроксеном, который принимается в течение трех недель, постепенно снижая дозу. Однако эффект обычно нестабильный и не всегда удовлетворяет пациентов.
В условиях амбулаторного лечения возможно прекращение приема триптанов, неопиоидных анальгетиков и нестероидных противовоспалительных средств. В этом случае можно резко отказаться от лекарства.
Иногда препарат нужно отменять в стационарных условиях, особенно если зависимость вызвана транквилизаторами, барбитуратами, опиоидными анальгетиками, а также при тревожных расстройствах и депрессии. Этим пациентам трудно отказаться от лекарств из-за зависимости и страха возникновения сильной головной боли. При отмене анальгетиков часто наблюдается развитие тяжелого болевого синдрома, тошнота и рвота, усиление тревожности и депрессии, нарушения сна, повышение артериального давления и учащение сердцебиения.
Дезинтоксикационная терапия
Если при отмене анальгетиков возникают тяжелые симптомы, может потребоваться фармакологическая дезинтоксикационная инфузионная терапия. Утром внутривенно вводят глюкокортикоиды, вечером — Амитриптилин, при тошноте и рвоте — противорвотные, параллельно для восстановления водно-солевого баланса — солевые растворы. Дальнейшая тактика ведения таких пациентов зависит от типа первичной головной боли и свойств анальгетиков, вызвавших головные боли. Иногда простого прекращения приема «виновного» препарата недостаточно, и часто требуется проведение профилактической терапии одновременно.
Лечение антидепрессантами
При любой первичной головной боли, как головной боли напряжения, так и мигрени, целесообразно использование антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и коррекция эмоционально-психологического состояния. Лечение трициклическими антидепрессантами может прервать порочный круг, лежащий в основе развития абузусной головной боли у 72 % пациентов. У некоторых больных положительный эффект оказывают антидепрессанты из группы селективных ингибиторов обратного захвата серотонина, а также норадреналина.
Лечение другими препаратами
При сочетании абузусной боли с хронической мигренью препаратами выбора являются антиконвульсанты, при этом анальгетики прекращаются на период лечения.
Также при лечении абузусной боли применяют моноклональные антитела. В процессе такой терапии постепенно снижают прием анальгетиков.
Немедикаментозное лечение
Параллельно используют немедикаментозные методики: когнитивно-поведенческую терапию, методы релаксации и биологической обратной связи. Во время сеанса БОС человек через специальный датчик получает информацию об изменениях какого-либо своего физиологического показателя (например, мышечного напряжения) и пытается повлиять на него, что способствует усвоению и развитию навыков саморегуляции.

БОС
Нормализация состояния обычно занимает до 12 месяцев, причем наиболее тяжелый период — первые две недели после отмены препарата, когда боли становятся резкими и обостренными.
Редкие случаи, когда терапия абузусной головной боли оказывается неэффективной:
- человек злоупотребляет болеутоляющими пять лет и дольше;
- пациент продолжает принимать анальгетик, ставший причиной зависимости, в том числе для снижения боли при другом заболевании, например остеоартрозе;
- имеются другие виды зависимостей (например, злоупотребление алкоголем или наркотиками).
Прогноз. Профилактика
По прошествии двух месяцев после отмены лекарства у большинства пациентов наблюдается существенное уменьшение или возвращение головной боли к прежним эпизодическим проявлениям. Несмотря на успешное лечение, многие пациенты вновь начинают злоупотреблять обезболивающими уже через несколько месяцев. Через четыре года после отмены возврат случается у 45 % пациентов, из которых у 94 % это происходит уже в первый год.
Существует множество причин рецидивов. Например:
- необходимость продолжать лечение депрессии или других основных заболеваний;
- несоблюдение рекомендаций по здоровому образу жизни;
- возникновение новых проблем.
Это приводит к возобновлению головной боли и возвращению пациента к обычным способам борьбы с ней. Поэтому большинству больных требуется длительное наблюдение: даже после успешной отмены анальгетиков важно оставаться на связи с врачом и обращаться за поддержкой и контролем состояния.
Также важно помнить об альтернативных методах борьбы с болью и отсрочить возобновление приема абузивных лекарств. При необходимости их можно начать принимать осторожно через два месяца, но не чаще двух раз в неделю (не более 10 доз в месяц). При учащении приема следует незамедлительно обратиться к врачу.
Профилактика злоупотребления головной боли
Пациентам с мигренью и головной болью напряжения необходимо использовать лекарства только при необходимости и не чаще двух раз в неделю. При более частом использовании рекомендуется обратиться к цефалгологу. Специалист назначит профилактическую терапию, направленную на снижение и облегчение приступов боли.
Также важно правильно принимать обезболивающие. Часто люди торопятся с приемом анальгетиков или ждут до последнего, пока не испытают сильную боль и не начинают принимать их, что вызывает тошноту. В таких случаях анальгетик уже не срабатывает из-за задержки пищи и жидкости вжелудке.
Если боль только началась, а пациент не уверен, как она будет развиваться дальше, можно вздохнуть, расслабиться, выпить воду, чай или кофе, сделать самомассаж шеи. Если через 15–20 минут болевой синдром не уменьшается, а при мигрени даже усиливается, то следует принять лекарство. Иначе существует риск пропустить окно действия анальгетика.
При мигрени рекомендуется запивать простые обезболивающие чаем или кофе — они усиливают действие лекарственных препаратов. Важно не злоупотреблять кофеином. Рекомендуется не превышать двух чашек кофе в день, так как кофеин также может вызвать головную боль.
Список литературы
- Исследование Максимовой М. Ю., Хохловой Т. Ю., Моты Л. А. о головной боли от чрезмерного употребления лекарств // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2017. — № 9. — С. 99–102. ссылка
- Аллена М., Кацарава З., Наппи Г. и др. От головной боли, вызванной лекарствами, к головной боли от чрезмерного употребления лекарств. Краткий эпидемиологический обзор, с особым вниманием к латиноамериканским странам // J Headache Pain. — 2009. — № 2. — С. 71–76.ссылка
- Систематический обзор и критическая оценка исследований ассоциации полиморфизма генов при головной боли, связанной с чрезмерным использованием лекарств, проведенный Каргнином С., Вианой М., Сансес Г. и др. // Цефалгия. — 2018. — № 7. — С. 1361–1373.
- Исследование Менга И. Д., Додика Д., Оссипова М. Х., Порреки Ф. о патофизиологии головной боли от чрезмерного употребления лекарств: инсайты и гипотезы, полученные из предклинических исследований // Цефалгия. — 2011. — № 7. — С. 851–860. ссылка
- Феличе М. Д., Поррека Ф. об опиоид-индуцированных прочных проноцицептивных тригеминальных адаптациях: потенциальное значение для головной боли от чрезмерного употребления лекарств // Цефалгия. — 2009. — № 12. — С. 1277–1284. ссылка
- Додик Д., Сильберштейн С. Как врачи могут обнаружить, предотвратить и лечить головную боли от чрезмерного употребления лекарств // Цефалгия. — 2008. — № 11. — С. 1207–1217.ссылка
- Международная классификация головных болей, 3-е издание. [Электронный ресурс]. Дата обращения: 29.06.2023.
- Всероссийское общество неврологов. Мигрень у взрослых: клинические рекомендации. — М., 2016.
- Исследование Максимовой М. Ю., Хохловой Т. Ю., Моты Л. А. о головной боли от чрезмерного употребления лекарств // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2017. — № 9. — С. 99–102.
- Кацарава З., Мюссиг М., Дзагнидзе А. и др. Головная боль от чрезмерного употребления лекарств: частота и предикторы рецидива в 4-летнем проспективном исследовании // Цефалгия. — 2005. — № 1. — С. 12–15.
- Санцес Г., Гиотто Н., Галли Ф. и др. Факторы риска головной боли от чрезмерного употребления лекарств: результаты 1-летнего проследования (протокол CARE II) // Цефалгия. — 2010. — № 3. — С. 329–336.ссылка
- Шнайдер Н. А. Проблема головной боли от чрезмерного употребления лекарств в практике невролога // Вестник клинической больницы № 51. — С. 79.
Факторы риска для развития абузусной головной боли
В данном разделе мы рассмотрим, какие факторы могут способствовать развитию абузусной головной боли, помимо психологической составляющей. Очень важно осознавать, что самолечение и избыточный приём обезболивающих средств могут вынудить человека к развитию такого типа боли.
- Приём анальгетиков, включая нестероидные противовоспалительных препараты (НПВС), аспирин, триптаны, кодеин и другие могут увеличить риск образования абузусной головной боли.
- Люди, прибегающие к избыточному приёму лекарств от боли, всегда остаются на грани развития абузусной головной боли.
- Кроме того, психологические факторы, такие как депрессия, могут способствовать образованию абузусной головной боли.
При обращении к цефалгологу избегайте самолечения и принятия излишних обезболивающих средств. Важно обсудить с врачом возможность приёма лекарств от боли и выбрать наиболее эффективный способ лечения.
Сравнение различных методов лечения абузусной головной боли
В данном разделе представлено сравнение различных методов лечения абузусной головной боли. Врачи часто сталкиваются с этим типом боли, который может привести к развитию других психологических проблем. Любая головная боль требует внимания, но злоупотребление обезболивающими может вынудить человека обратиться за помощью к специалисту.
Один из способов лечения абузусной головной боли – приём обезболивающих. Чаще всего люди идут в аптеку и покупают анальгетики без рецепта. Однако, такой подход может привести к зависимости и усилению болей. Для лечения абузусной головной боли рекомендуется обратиться к цефалгологу, который специализируется на лечении головных болей.
Другим методом лечения абузусной головной боли может быть терапия, направленная на психологические аспекты. Депрессия, стресс, и другие эмоциональные состояния могут способствовать появлению и усилению болей. Важно понимать, что лечение абузусной головной боли требует комплексного подхода, включающего и физическое, и психологическое лечение.
Психологические аспекты абузусной головной боли
В данном разделе будет рассмотрено, как психологические факторы могут влиять на развитие и лечение абузусной головной боли. Любая боль, в том числе и головная, может привести к депрессии и другим психологическим проблемам. Это может способствовать самолечению обезболивающими и без консультации врача, что только усугубляет ситуацию.
- Один из рисков развития абузусной головной боли — использование обезболивающих, включая опиоидные препараты, без назначения врача. Это создает возможность попасть в зависимость от этих средств и увеличивает риск развития болей.
- Психологическая диагностика и поддержка также играют важную роль в лечении абузусной головной боли. Часто люди с болями принимают анальгетики, что в дальнейшем может привести к развитию более серьезных проблем.
- Некоторые препараты, такие как аспирин и эрготамин, могут вынуждать людей обращаться за помощью к врачу и вести к использованию противовоспалительных средств вместо простых обезболивающих.
Цефалголог, занимающийся диагностикой и лечением головных болей, поможет определить возможность развития психологической зависимости от обезболивающих и разработать соответствующий план лечения.
Современные подходы к профилактике абузусной головной боли
При рассмотрении современных методов предотвращения абузусной головной боли, необходимо обратить внимание на важность профессиональной консультации специалиста. Самолечение абузусной головной боли нередко приводит к ее усугублению и зависимости от обезболивающих препаратов, включая нестероидные противовоспалительных и опиоидных анальгетиков, которые могут быть приобретены без рецепта в аптеке. Это способствует злоупотреблению и избыточному потреблению препаратов, что может вызвать обратный эффект и усиление головных болей.
Для того чтобы предотвратить развитие абузусной головной боли, важно обращаться к врачу-цефалгологу для профессиональной диагностики и назначения эффективной терапии. Незначительная возможность купить обезболивающие препараты без рецепта подразумевает необходимость посещения врача и получения правильного лечения, а не самолечения. Психологическая составляющая также имеет большое значение в профилактике абузусной головной боли, поэтому важно обращаться к специалисту для получения поддержки и рекомендаций по изменению поведенческих привычек, способствующих злоупотреблению обезболивающими препаратами.
Вопрос-ответ:
Почему обезболивающие таблетки могут вызывать абузусную головную боль?
Обезболивающие таблетки могут вызывать абузусную головную боль из-за чрезмерного употребления, когда регулярное и частое использование анальгетиков приводит к усилению приступов боли и их тяжелому течению.
Как часто люди сталкиваются с абузусной головной болью?
Абузусная головная боль страдает 1–4 % населения, преимущественно женщины. Заболевание составляет 60–70 % от всех случаев хронической ежедневной головной боли.
Какие факторы могут способствовать развитию абузусной головной боли?
Факторами риска развития абузусной головной боли являются депрессия и тревога, которые могут способствовать психологической зависимости от лекарств, а также страх перед болью, который приводит к частому приёму анальгетиков.
Какие препараты чаще всего вызывают абузусную головную боль?
Простые или комбинированные анальгетики, среди которых наиболее часто встречаются препараты, включающие аспирин и другие вещества, могут привести к развитию абузусной головной боли при чрезмерном употреблении.





