Недостаток адреналина — это резкая реакция на аллергены, которая может стать угрозой для жизни. Чаще всего это происходит у детей и подростков. Обычно сопровождается поражением кожи, нарушением дыхания и пищеварения, иногда нарушается работа сердечно-сосудистой и нервной системы. Может привести к состоянию анафилактического шока, при котором резко снижается артериальное давление, даже до уровня 0 мм рт. ст. в тяжелых случаях. Этот состояние требует немедленного введения адреналина и предоставления медицинской помощи .

Аллергия на кожу во время анафилаксии
Реакция при анафилаксии развивается настолько быстро — от нескольких минут до 24 часов, но иногда проявляется лишь отсроченно и возвратно. Отсроченная реакция может возникнуть только через 3–6 часов после контакта с аллергенами, такими как пшеница или красное мясо . В случае возвратной реакции могут возникнуть несколько эпизодов анафилаксии, обычно в течение суток, без повторного контакта с аллергеном.
В сравнении с данными прошлых лет, случаи анафилаксии стали более частыми. Если в 2006 году их число оценивалось в 0,5–2 %, т.е. 500-2000 случаев на 100 000 человек, то в 2013 году это соотношение составило 1,5–7,9 %.
Индуцирование анафилаксии
Возникновение анафилаксии может быть вызвано любыми продуктами и веществами. У детей такое явление чаще всего ассоциируется с пищей, у взрослых — с лекарствами и ядами насекомых.
Среди пищевых причин можно выделить следующие:
- коровье и козье молоко;
- рыба, моллюски и ракообразные;
- орехи, в особенности арахис и фундук;
- куриные яйца;
- пшеница, гречка и соя .
Редко анафилаксию вызывают сельдерей, киви и семена кунжута.
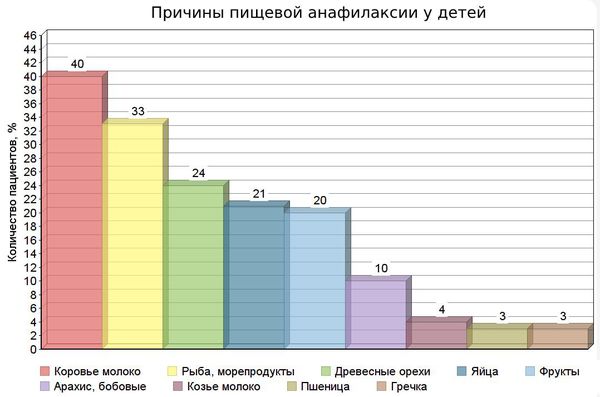
Причины пищевой анафилаксии у детей [21]
Среди лекарств, которые чаще вызывают острую аллергическую реакцию, можн…
В случае обнаружения похожих признаков, необходимо проконсультироваться с врачом. Не стоит заниматься лечением на свой страх и риск — это опасно для вашего состояния!
Признаки анафилаксии
К признакам анафилаксии можно отнести:
- поражение кожи и слизистой — зуд, покраснение, крапивница, плотные отёки любой локализации;
- дыхательные нарушения — свистящее дыхание, одышка, охриплость голоса, лающий кашель, боль в груди, отёк носовой полости, носо- и ротоглотки, иногда возникает заложенность носа с водянистыми выделениями;
- поражение пищеварительного тракта — отёк языка, затрудненное глотание, тошнота, рвота, боли в животе, понос;
- дополнительные признаки — снижение артериального давления, головная боль, головокружение, обморок, усиленное потоотделение, учащенное сердцебиение, страх скорой смерти.
Чем быстрее появляются признаки, тем тяжелее протекает анафилаксия.
Иногда скорость развития реакции зависит от того, каким путем аллерген попал в организм. Например, при укусе насекомого или внутривенном введении лекарства анафилаксия возникает в течение первых минут. При контакте аллергена с кожей или слизистой, например во время еды, реакция развивается медленнее — через 10–30 минут. Хотя при аллергии на арахис анафилаксия может развиться сразу после контакта со слизистой.
Первые признаки анафилаксии варьируют. Иногда реакция начинается со слабости и потливости. Возникает зуд и покалывание, лицо становится болезненным, особенно вокруг рта, отекают веки, губы и другие участки кожи и слизистой. Площадь покраснения увеличивается, образуется сыпь в виде крапивницы. Больного начинает тошнить, появляется чувство страха и беспокойства. Может возникнуть рвота, понос и боли в животе.
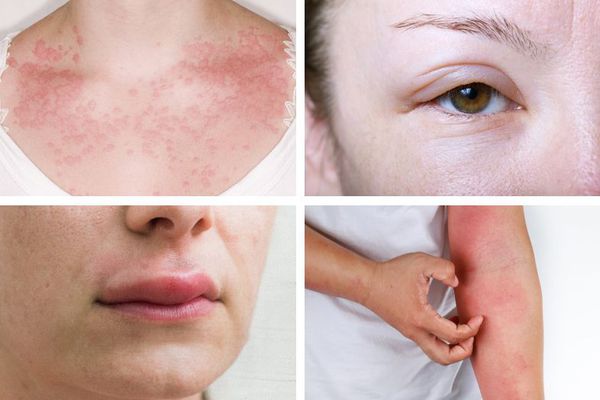
Первые признаки анафилаксии
Иногда возникает чувство стеснения в глотке, горле и груди, приступ удушья, кашля и другие дыхательные нарушения, больной может потерять сознание. При развитии серьезных нарушений сердце начинает биться чаще, артериальное давление падает.
В тяжелых случаях возникает анафилактический шок — конечная стадия анафилаксии. Давление опускается ниже критической отметки — 70/40 мм рт. ст. Серьезные нарушения приводят к остановке дыхания и кровообращения, часто с летальным исходом. Спасти жизнь может только вовремя оказанная помощь .
Признаки анафилаксии у детей
Симптомы анафилаксии у детей могут проявляться по-разному. Часто возникают крапивница, зуд кожи, отёк лица, языка и гортани, возможно повторная рвота. Ребенок испытывает затруднения с глотанием, дышит шумно, изо рта вытекает слюна. Может возникнуть одышка или кашель с сухими свистящими хрипами. Иногда меняется поведение: ребенок начинает плакать, становится вялым, заторможенным или, наоборот, раздражительным, перестает играть, приближается к родителям. Возможна потеря сознания.
Патогенез анафилаксии
Основной причиной анафилаксии является первый тип гиперчувствительной реакции, называемый анафилактической, или зависимой от иммуноглобулина E реакцией.
Процесс начинается с первого контакта организма с аллергеном. Этот этап называется сенсибилизацией, во время которого образуются антитела — иммуноглобулины E, или IgE. Они присоединяются к маст-клеткам. В это время симптомы аллергии не проявляются, поэтому никто не обращает на это внимания и даже не подозревает о наличии антител в организме.
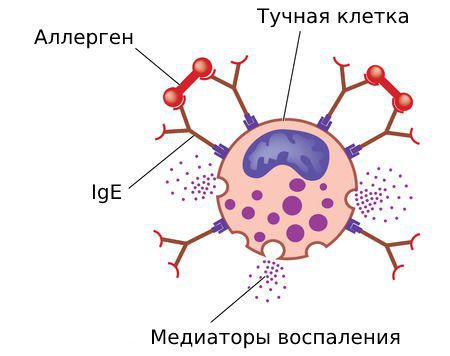
Выброс медиаторов воспаления
Сенсибилизация может произойти при контакте с «скрытыми» аллергенами, такими как «остатки» или «следы» яиц или арахиса в домашней пыли. В подобных случаях первое «знакомство» с аллергеном может произойти дома, когда ребенок играет на ковре. Однако сенсибилизация также возможна и на открытом воздухе.
При повторном контакте с раздражителем сенсибилизированный организм реагирует выбросом медиаторов воспаления: гистамина, лейкотриенов, триптазы, простагландинов, цитокинов и других. Они высвобождаются при присоединении антител и частиц аллергена к рецепторам маст-клеток и базофилов.
Реакция организма на выброс медиаторов воспаления проявляется следующим образом:
- Гистамин вызывает заложенность носа и отек Квинке, сопровождается шумным дыханием.
- Выброс гистамина и лейкотриенов приводит к расширению сосудов, повышению проницаемости их стенок, снижению артериального давления, учащению сердцебиения, и может привести к потере сознания.
- Высвобождение триптазы и простагландинов вызывает утолщение стенок дыхательных путей и спазм бронхов, что приводит к свистящему дыханию, кашлю и/или одышке.
- Медиаторы воспаления также могут вызвать тошноту, рвоту, боль в животе и понос в ЖКТ.
- Первичные признаки реакции включают покраснение, зуд и крапивницу.
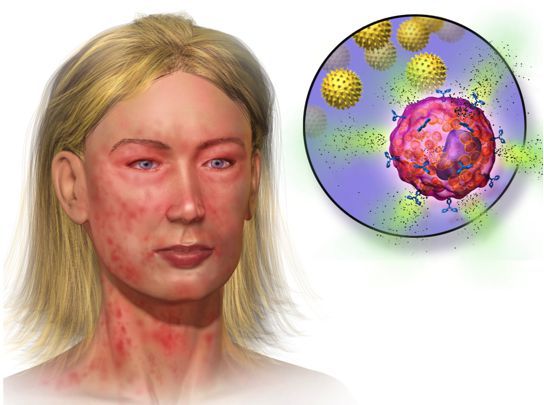
Реакция организма на медиаторы воспаления
Иногда анафилаксия развивается без участия IgE. Такие реакции называются анафилактоидными или псевдоаллергическими. Медиаторы воспаления при псевдоаллергии выбрасываются без участия иммуноглобулина E, например в результате действия йода, холода или физической активности.
Несмотря на различный механизм развития этих реакций, маст-клетки и базофилы высвобождают одни и те же активные вещества, что делает симптомы и принципы лечения практически одинаковыми. Единственное различие заключается в том, что симптомы псевдоаллергии могут появиться сразу после первого контакта с аллергеном, а проявления анафилаксии — только при последующих контактах. Предсказать развитие этих реакций практически невозможно.
Анафилактический шок — самый тяжелый вид анафилаксии. При его развитии увеличивается свертываемость крови, замедляется ее ток. Активация тромбоцитов приводит к образованию микротромбов в капиллярах, что нарушает микроциркуляцию. В результате таких изменений страдают внутренние органы: легкие, сердце, почки, эндокринная система и нервная система, что может привести к смерти.
Классификация и стадии развития анафилаксии
В зависимости от основных проявлений выделяют пять вариантов анафилаксии:
- традиционный вариант — помимо нарушений кровообращения поражается кожа и слизистые, возникает крапивница, отёк Квинке и бронхоспазм (кашель и свистящее, затрудненное дыхание);
- гемодинамический вариант — на первый план выступает нарушенное кровообращение (или становится единственным проявлением анафилаксии), сопровождается гипотонией, учащенным сердцебиением и сильными болями в области сердца;
- асфиктический вариант — преобладают признаки острой дыхательной недостаточности, такие как кашель, осиплость голоса, удушье и цианоз (синюшная окраска кожи);
- абдоминальный вариант — сочетается со вторым и третьим вариантом анафилаксии, из-за поражения органов брюшной полости на первый план выходят боли в животе, тошнота, рвота и понос;
- церебральный вариант — сочетается со вторым и третьим вариантом анафилаксии, преобладают нарушения центральной нервной системы: судороги, возбуждение или обморок, головокружение, чувство приближающейся смерти.
По характеру течения анафилаксию делят на пять форм:
- Злокачественная форма — начинается резко с быстрого падения артериального давления, нарушения сознания, бронхоспазма, усиления одышки и чувства нехватки воздуха. Не чувствительна к интенсивной терапии, быстро прогрессирует до развития тяжелого отека легких, стойкого снижения давления и глубокой комы, часто с летальным исходом.
- Острая доброкачественная форма — сопровождается умеренным нарушением тонуса сосудов и симптомами дыхательной недостаточности. При своевременном адекватном лечении полностью купируется.
- Затяжная форма — симптомы анафилаксии не такие острые, как при первой реакции, они сохраняются в течение 1–72 часов. Отличается плохим ответом на лечение, нередко приводит к развитию осложнений: пневмонии, гепатиту и энцефалиту.
- Рецидивирующая форма — после устранения симптомов анафилактический шок возникает ещё раз. Иногда становится более тяжелым и острым, чем предыдущий.
- Абортивная форма — наиболее благоприятное течение анафилаксии. Кровообращение нарушается минимально. Признаки аллергии быстро проходят .
По интенсивности симптомов выделяют четыре степени тяжести анафилаксии:
- I степень: артериальное давление снижается на 30–40 мм рт. ст. Сознание не нарушено. Больной становится вялым или возбужденным, возникает страх смерти, чувство жара, шум в ушах, головная боль и сжимающая боль за грудиной. Кожа краснеет, иногда появляется крапивница, отек Квинке, насморк, аллергический конъюнктивит, кашель и пр.
- II степень: артериальное давление падает ниже 90–60/40 мм рт. ст. Появившиеся до этого симптомы прогрессируют.
- III степень — анафилактический шок: пациент теряет сознание, давление падает до 60–40/0 мм рт. ст. Нередко возникают судороги, проступает холодный липкий пот, губы синеют, зрачки расширяются. Сердце бьётся тихо, в неправильном ритме, пульс нитевидный.
- IV степень: не получается определить давление. Сердце останавливается, человек перестаёт дышать. Требуется сердечно-легочная реанимация.
Осложнения анафилаксии
Иногда начальные признаки анафилаксии могут прогрессировать, приводя к серьезным и необратимым последствиям, вплоть до летального исхода. Чаще всего смерть наступает из-за недостаточно своевременного введения адреналина, возникновения тяжелых респираторных и сердечно-сосудистых осложнений, например:
- выраженного обструкции — сильного спазма бронхов, сопровождающегося недостатком в дыхании;
- коллапса сосудов — резкого падения артериального давления из-за потери тонуса сосудов и уменьшения объема циркулирующей крови .
Диагностика анафилаксии
Основным инструментом для диагностики анафилаксии и выявления ее причин является тщательное опросить пациента и его близких. Чаще всего врач задает ряд вопросов:
- Есть ли у пациента и его родственников аллергические заболевания, такие как ринит или бронхиальная астма?
- Были ли случаи анафилаксии или аллергических реакций ранее?
- Сталкивался ли пациент с потенциально опасными аллергенами за несколько часов до возникновения реакции, например, с едой, лекарствами, латексом или укусами насекомых?
- Где и когда произошла анафилаксия: в помещении или на улице, днем или ночью?
- Как долго длилась реакция?
- Какое лечение было применено при анафилаксии, как быстро помогло лекарство? Повторялись ли симптомы после того, как их удалось снять?
- Была ли недавно лихорадка на фоне инфекции или другого заболевания?
Для выявления «скрытого» аллергена следует внимательно изучить все метки на продуктах и препаратах, которые принимал пациент.
Подозрение на анафилаксию может возникнуть при одном из трех классических мировых критериев диагностики анафилаксии. К ним относят:
- Реакцию в виде отека губ, языка и гортани, сыпи и зуда, которая развивается менее чем за два часа и сочетается с:
- либо респираторными симптомами — чувством нехватки воздуха, кашлем с хрипами, шумным дыханием;
- либо признаками гипотонии — нарушением сознания, бледностью кожи, брадикардией.
- Быстрое развитие реакции с появлением не менее двух симптомов:
- поражением кожи или слизистой оболочки;
- дыхательными нарушениями;
- признаками понижения артериального давления;
- повторной рвотой и спазматическими болями в животе.
- Острое падение артериального давления после контакта с известным аллергеном: верхнее (систолическое) давление снижается более, чем на 30 % .
- иммуноферментный анализ (ИФА) — выявление специфических иммуноглобулинов IgE к потенциальным аллергенам или их компонентам, например, к еде, лекарствам или яду насекомых ;
- кожное аллергологическое тестирование;
- анализ крови на С3, С4 компоненты комплемента — чаще проводится при отёках, чем при анафилаксии;
- определение уровня метилгистамина в моче — альтернативный метод, малодоступный;
- исследование уровня триптазы в крови в первые часы реакции.
- во время приступа (как правило, в течение 3 часов после) ;
- в здоровом состоянии, но не ранее, чем через два дня после устранения припадка (базовый уровень).
- острого приступа бронхиальной астмы — обычно развивается в течение нескольких дней, кожные симптомы отсутствуют, артериальное давление в пределах нормы или повышено;
- обморока — отсутствие кожных и респираторных симптомов, иногда наблюдается брадикардия;
- ангиоотека — при этом состоянии применение глюкокортикостероида не эффективно или вообще не помогает;
- других видов шока — травматического (после травмы), после геморрагии (после потери крови), септического (на фоне тяжелой инфекции).
У взрослых артериальное давление обычно падает ниже 90 мм рт. ст. У детей младше 10 лет уровни гипотонии зависят от их возраста.
| Возраст ребенка | Систолическое давление при анафилаксии |
|---|---|
| 0–28 дней | менее 60 мм рт. ст. |
| 1–12 месяцев | менее 70 мм рт. ст. |
| 1–10 лет | менее 70 мм рт. ст. + возраст в годах × 2 |
Лабораторное обследование направлено на поиск причины аллергической реакции. Оно включает:
Уровень триптазы при анафилаксии увеличен. Но нельзя доверять только одному результату исследования, поэтому уровень этого фермента измеряют дважды:
В повседневной практике такое исследование редко используется из-за высокой стоимости и ограниченной доступности в большинстве медицинских учреждений, принимающих в экстренных случаях.
Оптимальным методом диагностики остаются кожные тесты. Кожные аллерготесты могут вызвать системные реакции, требующие немедленной помощи. Поэтому эти тесты должны проводиться осторожно, а контакт с ядами насекомых и некоторыми лекарствами должен происходить только в условиях стационара.
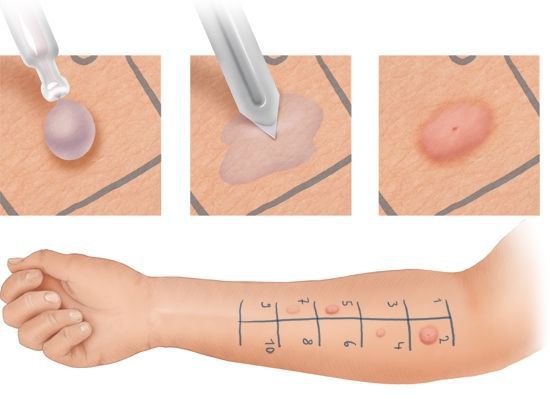
Кожная аллергопроба
Наиболее современным методом тестирования является аллергочип ISAC. Он позволяет определить уровень специфических IgE к 112 различным аллергенам и их компонентам (исключая медикаменты). Тест включает различные аллергические компоненты, но некоторые из них могут быть неактуальны в российских регионах. Для проведения исследования не требуется специальной подготовки. Для определения специфических иммуноглобулинов достаточно сдать кровь.
По стоимости кожная аллергопроба на один аллерген может оказаться дороже, чем аллергодиагностика ISAC. Однако, учитывая, что аллергочип включает 112 аллергенов, общая стоимость будет более высокой, чем у кожной аллергопробы.
Дифференциальная диагностика
Анафилаксию и анафилактический шок следует отличать от других состояний:
Лечение анафилаксии
Если у вас есть подозрения на анафилаксию, немедленно отправьте пациента в больницу с отделением интенсивной терапии и реанимации.
Первая помощь при анафилаксии
Тот, кто оказывает помощь, должен запомнить:
- время начала приступа;
- продолжительность приступа;
- изменения состояния пациента;
- препараты, принимаемые пациентом для снятия симптомов.
Действия следующие:
- Прекратите контакт пациента с аллергеном.
- Вызовите скорую помощь.
- Вводите раствор эпинефрина в мышцу бедра снаружи, если приступ начался не более чем трое минут назад. Дозировка: 0,1 мл на 10 кг веса пациента. Максимальная дозировка для взрослых — 0,5 мл, для детей — 0,3 мл.
| Вес пациента | Доза эпинефрина |
|---|---|
| 5 кг | 0,05 мл |
| 10 кг | 0,1 мл |
| 15 кг | 0,15 мл |
| 20 кг | 0,2 мл |
| 40 кг | 0,3 мл детям 0,4 мл взрослым |
| от 50 кг | 0,5 мл |
Более трети пациентов требуется несколько инъекций эпинефрина. Повторное введение через 5–15 минут. Препарат можно вводить с помощью одноразового шприца-ручки, который не зарегистрирован в России.
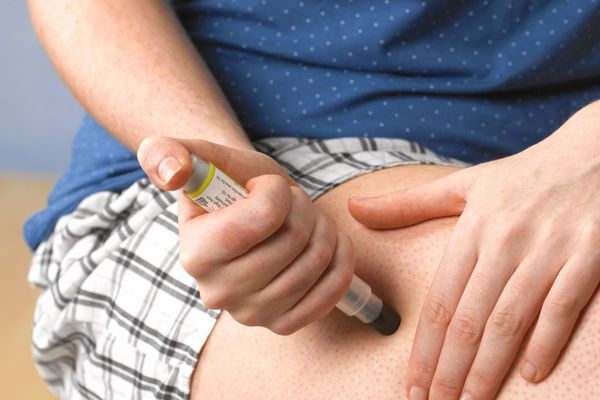
Введение адреналина в мышцу бедра
Если используете обычный шприц, обязательно разведите его перед введением:
- Согласно Российским рекомендациям, 1 мл эпинефрина разводят в 10 мл раствора хлорида натрия 0,9%, вводят порциями за 5–10 минут ;
- Согласно Европейским указаниям, ту же дозу эпинефрина разводят в 100 мл раствора глюкозы 5%, скорость введения — 12–60 мл/ч .
После введения эпинефрина, уложите пациента на спину с поднятыми ногами под углом 45°. Важно сохранять это положение, чтобы поддерживать кровообращение. Смена положения может привести к смерти .

Как правильно уложить пациента с анафилаксией
Следите за артериальным давлением, пульсом и дыханием. Уровень давления не должен опускаться ниже 100 мм рт. ст. для взрослых и детей старше 10 лет, ниже 90 мм рт. ст. для детей младше 10 лет. Пульс должен быть не менее 60 ударов в минуту. В случае остановки сердца и дыхания, начните клиническое восстановление сердца и лёгких.
Также установите венозный доступ для внутривенного введения лекарства, вызвавшего анафилактический шок. Раствор Рингера или физиологический раствор хлорида натрия применяются для этого. Кроме того, внутривенно вводят глюкокортикостероиды: метилпреднизолон или гидрокортизон.
При выраженных кожных симптомах можно использовать антигистаминные препараты, например цетиризин: 5 мг для детей от 6 месяцев и 10 мг для взрослых и детей старше 6 лет. Эти препараты не останавливают развитие анафилаксии, но могут уменьшить зуд и отёк кожи.
Для облегчения бронхиальной обструкции используют бронходилататоры, такие как сальбутамол или беродуал. Их вводят через небулайзер, дозируемый аэрозольным или порошковым ингалятором.
Прогнозировать последствия анафилаксии после оказания помощи невозможно. Пациенты должны наблюдаться у врача в течение месяца после реакции, так как органы могут быть нарушены.
Прогноз. Профилактика
Прогноз при анафилаксии всегда серьёзен, всё зависит от рациональности и своевременности лечения. Но даже при оптимальной медицинской поддержке пациент может скончаться.
Ухудшают прогноз:
- аллергические заболевания, как, например, бронхиальная астма, экзема и аллергический ринит;
- системный мастоцитоз;
- употребление наркотиков;
- сердечно-сосудистые заболевания;
- приём ингибиторов АПФ;
- предшествующий случай системной аллергической реакции.
Для увеличения вероятности благоприятного исхода пациента учат определять ранние признаки приближающейся анафилаксии . Пациенту необходимо знать контакты своего аллерголога-иммунолога и скорой помощи, чтобы оперативно обращаться при появлении первых симптомов анафилактической реакции.
При наличии анафилаксии запасается 0,1% раствор адреналина в ампулах. Обычно его хранят дома в холодильнике при температуре +4 °C и берут с собой при необходимости. Рекомендуется носить медицинскую браслет или карточку, на которой указана информация об аллергии, вызывающих аллергенов и плане первой помощи.

Медицинский браслет
В процедурных кабинетах, стоматологиях, родильных домах и медицинских учреждениях, где проводят вакцинацию, аллергические тесты или рентгеноконтрастные исследования, должен быть набор для антишока. После вакцинации или введения препарата рекомендуется находиться под наблюдением врача в течение 30 минут.
Если анафилаксия была вызвана введением рентгеноконтрастного препарата, рекомендуется использовать новые, современные гипоосмолярные препараты в следующий раз. Для подготовки к медицинским процедурам или операции могут применяться глюкокортикостероиды и антигистаминные препараты.
Отдельное спасибо за помощь в написании статьи выражаем врачу-аллергологу и иммунологу Светлане Кривской.
Список литературы
- Исследование, проведенное авторами Soar J., Pumphrey R., Cant A. и другими, представлено в журнале Resuscitation. — 2008; 77 (2): 157–169.ссылка
- В журнале Curr Treat Options Allergy опубликованы результаты исследования Idiopathic Anaphylaxis от Nwaru B. I., Dhami S., Sheikh A. — 2017; 4 (3): 312–319.ссылка
- Статья на тему Autoimmune progesterone dermatitis and its manifestation as anaphylaxis авторства Snyder J. L. и Krishnaswamy G. опубликована в журнале Ann Allergy Asthma Immunol. — 2003; 90 (5): 469–477.ссылка
- Результаты ретроспективного анализа госпитализаций по теме «Анафилактический шок» в городе Казани представлены в журнале Практическая медицина. — 2014. — № 7 (83). — С. 91–95.
- В разделе J Allergy Clin Immunol опубликована статья Lieberman P., Nicklas R. A., Oppenheimer J., Kemp S. F. и других ученых по диагностике и лечению анафилаксии: обновленные рекомендации 2010 года. — 2010; 126 (3): 477–480.ссылка
- Риск развития анафилаксии после вакцинации детей и подростков обсуждается в статье Bohlke K., Davis R. L., Marcy S. M., Braun M. M. и др. — Pediatrics. — 2003; 112 (4): 815–820.ссылка
- World allergy organization guidelines for the assessment and management of anaphylaxis опубликованы в журнале World Allergy Organ J. — 2011; 4 (2): 13–37.ссылка
- В книге «Основы клинической иммунологии» (ГЭОТАР-Медиа, 2008) читателям представлены материалы на эту тему от Чепель Э., Хейни М. и Мисбах С. — С. 100–105.
- Все аспекты патофизиологии анафилаксии обсуждаются в статье Reber L. L., Hernandez J. D., Galli S. J. в журнале J Allergy Clin Immunol. — 2017; 140 (2): 335–348.ссылка
- Manouchehr Saljoughian. В своей статье «Intravenous Radiocontrast Media: A Review of Allergic Reactions» в журнале US Pharm. — 2012; 37 (5): HS-14–16.
- Российская ассоциация аллергологов и клинических иммунологов (РААКИ) опубликовала клинические рекомендации по анафилактическому шоку в Москве в 2020 году. — С. 8, 11.
- American Academy of Allergy, Asthma, and Immunology/American College of Allergy, Asthma, and Immunology (AAAAI/ACAAI) Joint Task Force представили обновленные практические рекомендации по анафилаксии 2015 года в журнале Ann Allergy Asthma Immunol. — 2015; 115 (5): 341–384.ссылка
- В журнале J Allergy Clin Immunol обсуждаются итоги Второго симпозиума по определению и управлению анафилаксией, проведенного Национальным институтом аллергии и инфекционных заболеваний и сетью аллергии и анафилаксии. — 2006; 117 (2): 391–397.ссылка
- Allergy testing in childhood: using allergen-specific IgE tests обсуждается в статье Sicherer S. H., Wood R. A.; American Academy of Pediatrics Section On Allergy And Immunology в журнале Pediatrics. — 2012; 129 (1): 193–197.ссылка
- Рекомендации Европейской академии аллергии и клинической иммунологии по анафилаксии приведены в журнале Allergy. — 2014; 69 (8): 1026–1045.ссылка
Факторы риска для развития анафилаксии
| 1. Принятие аллергенов: | Один из основных факторов риска – прием аллергенов, таких как пыльца, пищевые продукты (например, орехи, молоко, яйца), лекарства (например, аспирин, сульфаниламиды), насекомые (особенно пчелы и муравьи). |
| 2. Наличие аллергий у детей: | Дети часто сталкиваются с аллергическими реакциями, поэтому у них повышенный уровень риска развития анафилаксии. |
| 3. Генетические факторы: | Наследственность также играет роль: если у члена семьи были случаи анафилаксии, то у других членов семьи может быть повышенная вероятность развития реакции. |
| 4. Отдельные лекарства: | Некоторые лекарства (например, аспирин, морфин, векуроний) могут вызывать аллергическую реакцию, вплоть до анафилаксии. |
| 5. Пищевые продукты: | Особенно опасными считаются продукты, вызывающие частые аллергии, такие как кунжут, сельдерей, морепродукты. |
Важно знать эти факторы риска и обращать внимание на них при возникновении подозрений на анафилаксию. Исключение контакта с аллергенами и своевременное проведение первой помощи может спасти жизнь человеку, подвергшемуся аллергической реакции. Главное – быть готовым к ситуации и знать, как правильно действовать.
Алгоритм действий при подозрении на анафилаксию
При подозрении на анафилаксию необходимо немедленно принять меры, чтобы предотвратить развитие острого аллергического состояния, которое может привести к серьезным осложнениям, включая летальный исход.
Анафилаксия у детей — это редкое, но опасное состояние, которое может быть вызвано различными причинами, включая пищевую аллергию, укусы насекомых, введение аллергенов при анестезии или медикаментозном лечении и другие факторы.
При симптомах анафилаксии, таких как зуд на коже, отек гортани, першение в горле, одышка, повышенное сердцебиение и падение артериального давления, необходимо немедленно вызвать скорую помощь и начать проводить меры первой помощи.
| 1. Вызовите скорую помощь. |
| 2. Обеспечьте доступ кислорода при одышке. |
| 3. Дайте препараты антигистаминного действия или глюкокортикостероиды для снижения аллергической реакции. |
| 4. При отеке гортани или нарушении дыхания немедленно выполните процедуру проведения трахеостомии или интубации. |
| 5. При потере сознания или остановке дыхания проведите кардиопульмональную реанимацию. |
Важно помнить, что вовремя оказанная помощь при анафилаксии может спасти жизнь ребенка, поэтому каждый медработник и родитель детей должен знать алгоритм действий при подозрении на такое опасное состояние.
Особенности лечения анафилаксии у детей
Причины возникновения анафилаксии у детей могут быть разнообразными, начиная от аллергической реакции на пищевые продукты, например, яйца, моллюски или сельдерей, и заканчивая контактом с насекомыми или животными. Другие факторы, такие как аллергическая реакция на презервативы или антибиотики, также могут способствовать развитию анафилаксии у детей.
Медикаментозное лечение анафилаксии у детей включает в себя применение средств, таких как альтезин и фентанил, чтобы снять симптомы аллергической реакции и предотвратить возможные осложнения. В случае системного анафилактического шока могут быть применены миорелаксанты, например, панкуроний, для обеспечения адекватной вентиляции и поддержания кровяного давления.
Анафилактический шок: особенности течения и лечения
Особенности развития анафилактического шока заключаются в увеличении фоновых факторов, которые могут быть вызваны посторонними веществами. Например, у человека с мастоцитозом риск развития анафилаксии повышается в сравнении с обычным человеком. Важно помнить, что аллергические реакции могут быть вызваны также физической тренировкой, приемом пищевых продуктов, а также факторами окружающей среды.
- Системный анафилактический шок чаще всего приводит к тяжелым осложнениям, таким как острая бронхиальная астма или анафилактическая анестезия.
- Особенно опасным является развитие анафилактического шока на фоне приема спермы, месячных или применения коклюш-дифтерийно-столбнячной вакцины.
- Риск развития анафилактического шока увеличивается при сделанных инъекциях сукцинилхолина в здравоохранении.
Видео по теме:
Вопрос-ответ:
Чем вызвана анафилаксия и какие ее основные симптомы?
Анафилаксия может быть вызвана различными продуктами или веществами, такими как пища, лекарства, яды насекомых. Основные симптомы включают поражение кожи, нарушение дыхания и пищеварения, а также возможные нарушения работы сердечно-сосудистой и нервной систем.
В чем заключается опасность анафилаксии для здоровья человека?
Анафилаксия представляет серьезную угрозу для жизни человека, так как может привести к развитию анафилактического шока, сопровождающегося резким снижением артериального давления до критически низких значений.
Каковы причины развития анафилаксии у детей и взрослых?
У детей анафилаксия чаще связана с пищей, а у взрослых — с лекарствами и ядами насекомых. Это обусловлено особенностями организма и различными факторами внешней среды.
Каким образом можно диагностировать анафилаксию?
Диагностика анафилаксии основывается на клинических проявлениях и анамнезе пациента. Важно также проведение специальных тестов на аллергены для выявления возможных причин анафилактической реакции.
Каковы современные методы лечения анафилаксии и как быстро необходимо оказать медицинскую помощь?
Современные методы лечения анафилаксии включают введение адреналина и других медикаментов, направленных на устранение симптомов. Необходимо оказать медицинскую помощь немедленно, так как задержка может привести к тяжелым последствиям.




