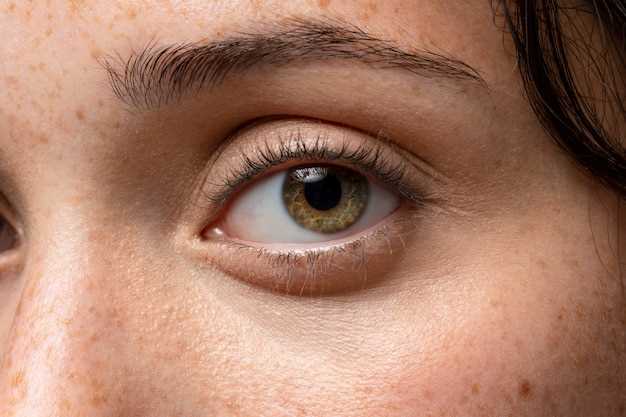
Блефарохалазис (от греч. blepharochalasis — провисание век) — это частые отёки век, которые приводят к опущению их верхней части. Кожа становится морщинистой, обесцвеченной, истончённой и пронизанной извилистыми сосудами.
Эрнст Фукс, австрийский офтальмолог, придумал термин «blepharochalasis» в 1896 году, сравнивая кожу больных с парафинированной бумагой.
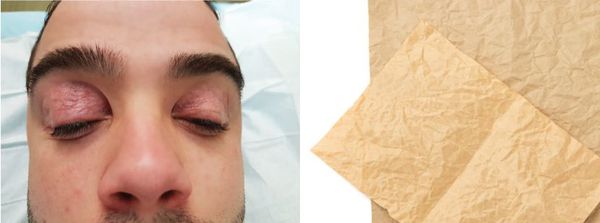
Блефарохалазис и парфинированная бумага
Распространённость
Блефарохалазис — это редкое заболевание, которое одинаково часто встречается у мужчин и женщин. Оно чаще всего начинается в детстве или молодости, в среднем в возрасте 11 лет.
Причины
Точные причины блефарохалазиса неизвестны, но считается, что это состояние может быть частью сложного системного заболевания.
Предполагалось, что гормональные и аллергические факторы могут быть основой развития болезни, однако эти гипотезы так и не были подтверждены. Несколько пациентов отмечали провоцирующие факторы, такие как стресс, лихорадка, инфекции верхних дыхательных путей, укусы насекомых, плач, физическая активность и воздействие ветра.
Также предполагается, что заболевание может возникать на фоне полового созревания.
Если вы заметите одинаковые признаки, обязательно проконсультируйтесь с врачом. Не пытайтесь лечить себя самостоятельно — ваши здоровье в опасности!
Симптомы заболевания блефарохалазис
Проявления блефарохалазиса напоминают приступы ангионевротического отёка — острое воспаление кожи и подкожной клетчатки. Перед развитием блефарохалазиса часто бывают отёки век, возникающие внезапно и без очевидных причин. Обычно они проявляются в период полового созревания, что может указывать на нарушение эндокринной системы.
Другие проявления блефарохалазиса:
- птоз — опущение верхнего века;
- блефарофимоз — опущение обоих век с уменьшением их размера по вертикали и горизонтали;
- проптоз — выпячивание глазного яблока;
- покраснение кожи и конъюнктивы .
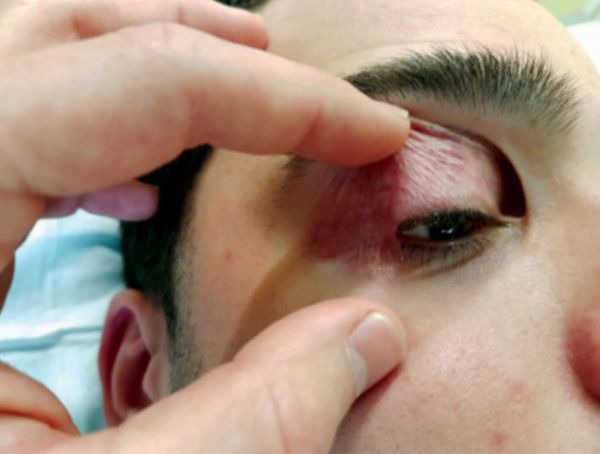
Симптомы блефарохалазиса
Эпизоды блефарохалазиса обычно длится от нескольких часов до нескольких дней и повторяются каждые 3–4 месяца в течение нескольких лет. По мере взросления пациента они происходят всё реже, а затем начинается фаза затишья . Однако есть случаи, когда отёки век держались 40 лет .
Заболевание может быть как одно-, так и двусторонним. Чаще всего оно поражает лишь верхние веки, но встречаются случаи блефарохалазиса обоих век.
Птоз при блефарохалазисе выявляется более чем в 75 % случаев . При этом растягивается апоневроз леватора (пластинка из соединительной ткани), но не меняется функция леватора — мышцы, поднимающей верхнее веко.
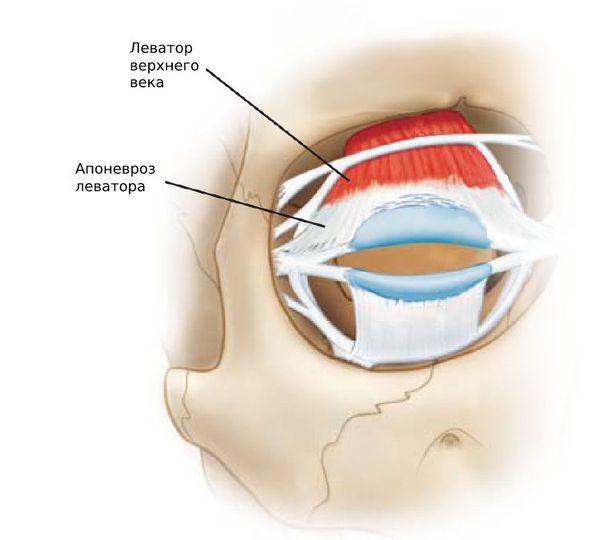
Апоневроз леватора
Патогенез блефарохалазиса
При блефарохалазисе происходят основные изменения в сосудах — они начинают расширяться. С этим связана утрата упругости ткани, что приводит к истончению и атрофии эпителия. Точные причины данных изменений остаются неизвестными.
Предположительно, на развитие заболевания могут влиять иммуноглобулины A (IgA), атакующие эластические волокна. Это может указывать на наличие сопутствующего воспаления.
Существует и более специфический иммунологический механизм — разрушение эластина и коллагена матриксными металлопротеиназами (ММП). В одном исследовании австралийского офтальмолога Tanya Karaconji были описаны случаи блефарохалазиса, при лечении которого применялся доксициклин — препарат, подавляющий действие ММП. Этот препарат помог устранить отёки век.
Классификация и стадии развития блефарохалазиса
Существует три стадии развития заболевания: ранняя, острая и поздняя.
Активная, или ранняя стадия. В этот период ткани и кожа век начинают увеличиваться, возникает отёк. Затем происходит истончение кожи, опущение века и атрофия его тканей.
Острая стадия может длиться от нескольких часов до нескольких дней, в среднем около двух суток. Пациенты могут испытывать безболезненный отёк и покраснение кожи, а также жаловаться на увеличенную слезоточивость и покраснение глаз. Этот процесс часто сопровождается птозом верхнего века, а кожа становится морщинистой, обесцвеченной и истончённой, открывая расширенные сосуды.
Поздняя стадия, или стадия спокойствия. В этот период приступы перестают возникать как минимум два года, хотя связки внешнего угла глаза могут продолжать повреждаться. Это может привести к образованию приобретённого блефарофимоза — укорочения глазной щели.
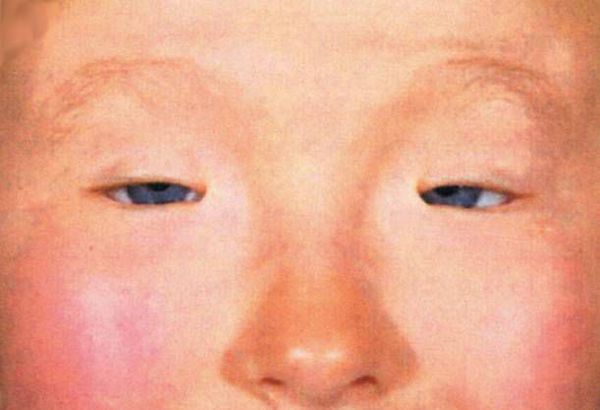
Блефарофимоз
При расслоении апоневроза леватора верхнее веко начинает опускаться все больше. Ослабляется орбитальная перегородка, что может привести к выпадению орбитального жира и слёзной железы у некоторых пациентов. Также некоторые люди могут столкнуться с проблемой проптоза, при котором глазное яблоко начинает выпячиваться.
Виды блефарохалазиса
Поздние стадии блефарохалазиса можно разделить на два типа:
- гипертрофический — связки орбитальной перегородки становятся слабыми, что приводит к сильному смещению или выпадению глазного яблока;
- атрофический — форма глазного яблока становится полостью, могут появляться вертикальные складки кожи, идущие от корня носа к внутренней части верхнего века (псевдоэпикантальная складка).
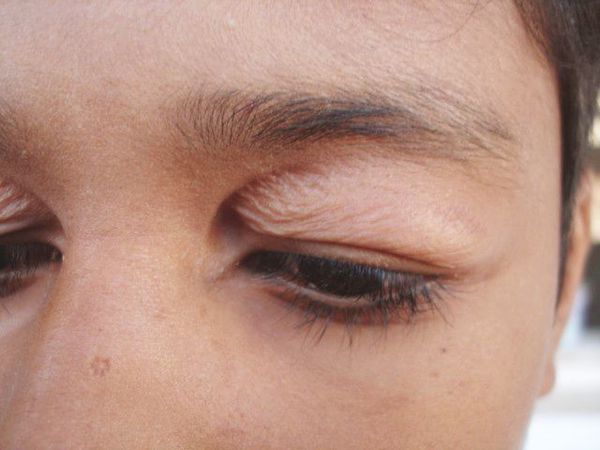
Складка псевдоэпикантальная
Осложнения блефарохалазиса
Повреждение глаза блефарохалазисом не вызывает прямой угрозы для зрения, так как его осложнения обычно касаются лишь области вокруг глаз.
Последствия повторных отёков века:
- тонкая, морщинистая и безжизненная кожа в мелких складках — порою её сравнивают с папиросной бумагой;
- излишняя кожа (дерматохалазис) с выпадением жировой прослойки (образованием грыжи) или без неё;
- ложная складка эпикантуса;
- выпадение слёзной железы;
- опущенность и неправильное расположение нижнего века;
- вторичное раздражение глаз;
- свисающая кожа век, затрудняющая обзор;
- выворот и захлёстывание века;
- расширение кожных сосудов — выражается мелкой сеточкой на веках, из-за чего они выглядят фиолетовыми или синеватыми;
- гиперпигментация.
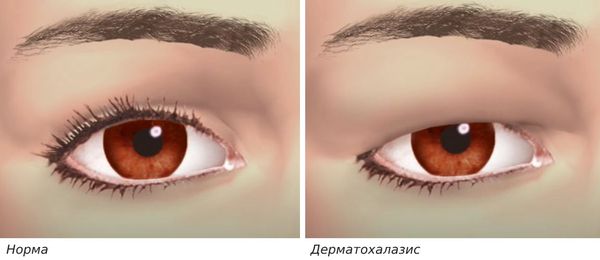
Дерматохалазис
Диагностика блефарохалазиса
Для установления диагноза врач проводит сбор анамнеза и осматривает пациента в различные периоды. На данный момент не существует лабораторных тестов для выявления блефарохалазиса.
Люди, страдающие блефарохалазисом, часто жалуются на эпизодический безболезненный оток век. Периодически наблюдается покраснение кожи. Обострения обычно длится 2-3 дня и могут возникать несколько раз в год.
С возрастом частота приступов обычно снижается, а пик активности заболевания приходится на подростковый возраст. Кожа со временем теряет упругость, поэтому молодые пациенты могут выглядеть старше своих лет.
Признаки блефарохалазиса в состоянии покоя:
- дерматохалазис;
- синдром дряблых век;
- птоз верхнего века;
- приобретенный эластолизис — обвисшая кожа без предшествующих отеков век.
Дифференциальная диагностика
При подозрении на блефарохалазис важно провести дифференциальную диагностику для исключения других заболеваний. Иногда для этого необходимы анализы крови и визуализационные методы. Биопсия кожи редко требуется, но может обнаружить характерные признаки потери упругих волокон дермы.
Дифференциальная диагностика проводится со следующими заболеваниями:
- аллергия;
- местное воспаление век, например, халязион;
- воспаление орбиты;
- заболевания кожи;
- ангионевротический отек;
- синдром Мелькерсона-Розенталя (редкое заболевание, сопровождается отеком лица и губ, параличом лицевого нерва, трещинами языка);
- заболевания щитовидной железы, синдром висячих век, орбитальный целлюлит, саркоидоз, дакриоаденит, опухоль слезной железы.
Блефарохалазис может быть частью системного заболевания. Чаще всего он связан:
- с синдромом Ашера — проявляется отеком века, утолщением верхней губы и увеличением щитовидной железы;
- приобретенным эластолизисом — характеризуется обвисшей, морщинистой и неупругой кожей, скелетными аномалиями и нарушениями в работе нескольких систем организма.
При гистологическом исследовании образцов поврежденных тканей при блефорарохалазисе часто обнаруживают потерю упругих волокон дермы, коллагена и расширение капилляров.
Лечение блефарохалазиса
Лечение блефарохалазиса направлено на уменьшение отечности в острой фазе и исправление последствий заболевания в период затишья.
Медикаментозная терапия
Существует разнообразие подходов к лечению блефарохалазиса и нет общепринятых протоколов. В ряде исследований применялись местные и системные стероиды, однако результаты их использования остаются спорными. Другие методы лечения, такие как доксициклин и мочегонные препараты, также были опробованы, но недостаточно доказаны их эффективность в лечении блефарохалазиса.
На протяжении трех месяцев пациент получал доксициклин и применял гель с такролимусом — иммуносупрессивным средством .
Хирургическое лечение
Хирургическое вмешательство является основным методом лечения блефарохалазиса, назначаемым пациентам в период затишья, который продолжается от 6–12 месяцев.
Процедуры могут включать в себя:
- блефаропластику — удаление лишней кожи и жировых отложений;
- резекцию леватора — операцию по сокращению мышцы, поднимающей верхнее веко;
- боковую кантопластику — изменение формы глаза путем подтягивания уголков .
В рамках хирургического лечения лишняя кожа удаляется. Выпавшую слезную железу можно восстановить в нужном положении. Минимальный птоз успешно корректируется операцией Фазанелла — Серват.
Пластическая операция на веках чаще всего проводится под местной анестезией и занимает 1–3 часа.
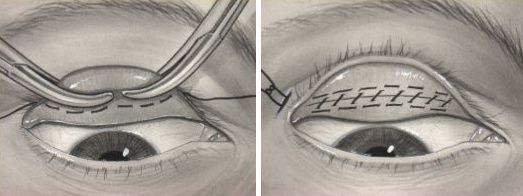
Операция Фазанелла — Серват
При значительном птозе может потребоваться серьезное хирургическое вмешательство, а повторные отеки век могут требовать повторной операции. Учитывая уменьшение частоты приступов с возрастом, желательно проводить хирургическое лечение при утихании болезни.
Реабилитация после операции
Швы снимаются хирургом на 3-5-й день после операции. Для предотвращения разъединения шва накладывается пластырь на место разреза.
Реабилитация занимает месяц, в течение которого пациенту рекомендуется избегать тяжелых физических нагрузок, включая нагрузку на глаза: продолжительную работу за компьютером или чтение.
Для уменьшения давления на глаза советуется спать на высокой подушке. После операции могут возникнуть синяки и отеки, которые исчезнут через две недели. В этот период не рекомендуется носить мягкие контактные линзы и наносить макияж на глаза.
Осложнения блефаропластики
К осложнениям операции могут относиться:
- Синяки. Пациенту не следует принимать антикоагулянты, контролировать гипертонию, избегать напряжения глаз и травм, чтобы предотвратить их появление. Для уменьшения синяков рекомендуются компрессы с ледяной водой в течение трех дней после операции. Важно избегать применения льда или замороженных масок, так как они могут нанести вред тканям века или повредить раны. Голову пациента следует держать под углом 45-60° во время сна и отдыха.
- Отечность и нарушение сокращения век. Холодные компрессы и офтальмологическая мазь, назначенная врачом, могут повысить уровень комфорта пациента.
- Разъединение швов, что может привести к инфекции. Маленькое разъединение можно лечить местными и пероральными антибиотиками, а полное требует немедленного вмешательства и восстановления.
- Образование плотных красных рубцов, стягивающих ткани век. Для борьбы с ними эффективны гимнастика для век, пальцевый массаж и мазь с витамином Е.
- Асимметрия, птоз и избыточная коррекция. Тщательная подготовка и высокая квалификация хирурга помогают снизить риск этих осложнений, однако иногда может потребоваться повторная операция. Факторы риска включают предыдущие травмы век, дерматологические проблемы и болезнь Грейвса — аутоиммунное заболевание, вызванное избытком тиреоидных гормонов.
- Повреждение роговицы, сухость глаз и отек. Применение глазных капель и офтальмологической мази с антибиотиками поможет предотвратить эти осложнения.
Противопоказания к хирургическому лечению
Не рекомендуется проводить блефаропластику во время беременности. Пациенты с воспалительными или инфекционными заболеваниями должны быть полностью вылечены перед операцией.
Прогноз. Профилактика
Происхождение заболевания неизвестно, поэтому вероятность повторного опущения века после хирургической коррекции сохраняется.
Пока не были разработаны специальные меры профилактики блефарохалазиса. Для предотвращения этого заболевания пациентам рекомендуется соблюдать правила гигиены, воздерживаться от использования декоративной косметики для глаз, избегать стрессов и переохлаждения. Для детей с блефарохалазисом важно минимизировать эпизоды плача.
Список использованной литературы
- Дж. Р. Коллин, С. Беард, У. Г. Стерн, Д. Шёнгарт. Блефарохалазис // Британский журнал офтальмологии. — 1979; 63 (8): 542-546.ссылка
- Сеи-ичиро Мотеги и др. Блефарохалазис: возможно связано с металлопротеиназами // Журнал дерматологии. — 2014; 41: 536–538.ссылка
- Джордж Б. Бартли, Лоуренс Е. Гибсон. Блефарохалазис, ассоциированный с дерматомиозитом и острым лимфатическим лейкозом // Американский журнал офтальмологии. — 1992, 113 (6): 727-728.ссылка
- Сантьяго Ортис-Перес, Бхупендра С. Патель. Синдром блефарохалазиса // StatPearls, 2020. ссылка
- Альвару Мачаду и др. Блефарохалазис // Научный журнал Португальского медицинского общества. — 2019.ссылка
- Курш Д. М. и др. Синдром блефарохалазиса. // Обзор по офтальмологии. — 2009; 54: 235-244.ссылка
- Кастер П. Л., Тенцель Р. Р., Ковальчик А. П. Синдром блефарохалазиса. Ам J Ophthalmol . — 1985; 99: 424-428.ссылка
- Голдберг Р. и др. Лоснящийся синдром века и блефарохалазис. // Ам J Ophthalmol. — 1986; 102: 376-381.ссылка
- Грассеггер А. и др. Депозиты иммуноглобулина A (IgA) в пораженной коже пациента с блефарохалазисом. // Британская журнал дерматологии . — 1996; 135: 791-795.ссылка
- Ловиено А. и др. Индивидуальные характеристики действия доксициклина на металлопротеиназы слезы у пациентов с хроническим блефаритом. // Европейский журнал офтальмологии. — 2009; 19: 708-716. ссылка
- Караконджи Т. и др. Доксициклин для лечения блефарохалазиса путем ингибирования металлопротеиназ. // Офтальмологическая и пластическая хирургия. — 2012.ссылка
- Дуглас Д. Дворак, Шайам А. Патель, Лиза С. Томпсон. Необычный случай блефарохалазиса // Журнал офтальмологического исследования. — 2017; 12 (3): 342-344. ссылка
- М. Пол, Л. Геллер, А. Новак-Вегжин. Блефарохалазис: редкая причина отека глаз // Анналы аллергии, астмы и иммунологии. — 2017; 119 (5): 402-407.ссылка
- Дафна Мезад Курш, Сара П. Моджтахеди, Динеш Селва, Игаль Лейбович. Синдром блефарохалазиса // Обзор по офтальмологии. — 2009; 54 (2): 235-244. ссылка
- Ричард Дж. Браунинг, Эйприл Т. Санчес, Стефен Маллинс, Дэниэл Дж. Шихан, Лоретта С. Дэвис. Блефарохалазис: что-то, из-за чего можно плакать // Журнал секционной патологии. — 2017; 44 (3): 279-282. ссылка
- Мухаммед Разми Т., Аастха Таккар, Дебаджоти Чаттерджи, Дипанкар Де. Блефарохалазис: ‘опущенные веки, которые заставляют нас задуматься’. // Журнал постдипломного образования. — 2018; 94 (1117): 666-667.ссылка
- Хуэмер Г. М. и др. Односторонний блефарохалазис. // Пластическая хирургия. — 2003; 56 (3): 293-295. ссылка
- Кейти Мари Халлаган, Апра Суд, Арун Д. Сингх. Острое проявление отека века. Блефарохалазис // Британский журнал офтальмологии. — 2012; 96 (6): 909, 913. ссылка
- Кански Дж. Клиническая офтальмология. — Издательство: Рид Элсивьер Нидерланды, 2009. — С. 133-140 с.
- Сантьяго Ортис-Перес, Бхупендра С. Патель. Синдром блефарохалазиса // StatPearls, 2020. ссылка
- Мерон Хаиле, Рона З. Силкис. Синдром блефарохалазиса. // Офтальмологические жемчужины, 2016.
- Хаил М., Силкис Р. З. Синдром блефарохалазиса // Американская академия офтальмологии. — 2016.
- Кардаш О. Н. , Имшенецкая Т. А., Семак Г. Р., Игумнова И. И., Сивашко А. С. Осложнения после лечения блефарохалазиса методом блефаропластики // Медицинские новости, 2014 — № 5.
- Оэстрайхер Дж., Мета С. Осложнения блефаропластики: предотвращение и управление // Международная журнал пластической хирургии. — 2012: 252368.ссылка
Вопрос-ответ:
Каковы основные признаки блефарохалазиса?
Основными признаками блефарохалазиса являются повторяющиеся отёки век, опущение верхнего края век, морщинистая, обесцвеченная истончённая кожа, пронизанная извилистыми сосудами.
Кто автор термина «blepharochalasis»?
Автор термина «blepharochalasis» — австрийский офтальмолог Эрнст Фукс, который в 1896 году описал симптомы запущенной формы заболевания, сравнивая кожу пациентов с парафинированной бумагой.
Как распространено заболевание блефарохалазис?
Блефарохалазис — это редкое заболевание, которое встречается одинаково часто среди мужчин и женщин. Начинается обычно в детстве или юности, средний возраст пациентов — 11 лет.
Существуют ли точные причины развития блефарохалазиса?
Точные причины блефарохалазиса неизвестны. Считается, что это состояние может быть частью сложного системного заболевания, а гипотезы о гормональных и аллергических причинах не подтвердились.
Какие факторы могут провоцировать появление блефарохалазиса?
Некоторые провоцирующие факторы, такие как стресс, лихорадка, инфекции верхних дыхательных путей, укусы насекомых, физическая активность и воздействие ветра, были зафиксированы у некоторых пациентов. Также предполагается, что заболевание может возникать на фоне полового созревания.
Что такое блефарохалазис?
Блефарохалазис — это повторяющиеся отёки век, которые приводят к опущению их верхнего края, сопровождающиеся морщинистой, обесцвеченной, истончённой кожей и извилистыми сосудами. Термин был предложен австрийским офтальмологом Эрнстом Фуксом в 1896 году.