Болезнь Осгуда — Шляттера — это воспаление тканей в верхней части большой берцовой кости, которое возникает у детей и подростков.
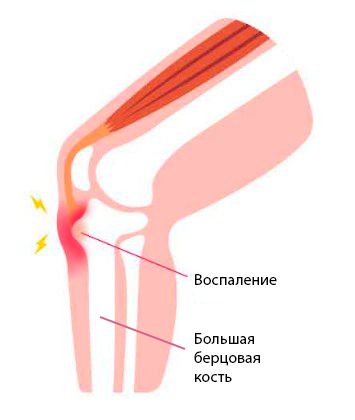
Болезнь Осгуда — Шляттера
Болезнь Осгуда — Шляттера затрагивает сухожилие надколенника в месте его привязки к утолщению большеберцовой кости. Чаще всего она проявляется у подростков, особенно у молодых спортсменов. Основной симптом — боль под коленом, которая существует от нескольких недель до нескольких месяцев.
Частота встречаемости болезни Осгуда — Шляттера
Обычно она возникает у детей в период активного развития костной ткани, то есть во время ростового скачка: у мальчиков в возрасте 10-15 лет, у девочек — с 8 до 12 лет. Болезнь встречается у 20% молодых спортсменов и у 5% подростков, не занимающихся спортом. При этом у мальчиков она возникает чаще.
В 25% случаев оба колена страдают от этого заболевания, хотя оно обычно проявляется асимметрично.
Причины развития болезни Осгуда — Шляттера
Среди основных причин заболевания можно выделить:
- интенсивные тренировки в спорте, связанные с частыми сгибаниями колена — баскетбол, волейбол, спринтерское бегущий, гимнастика, футбол;
- частые нагрузки на коленный сустав — ходьба, бег, приседания, скакалки, лазание на деревья и турникеты;
- врожденные аномалии надколенника и его связок — высокое положение связки надколенника или её привязка к широкой области большеберцовой кости, высокое стояние надколенника;
- болезнь Шинца в анамнезе;
- наследственная предрасположенность к высокому положению надколенника и гипермобильному синдрому (повышенной подвижности суставов).
Травмы связок коленного сустава, вывихи, переломы голени и надколенника или хронические микротравмы колена не могут вызвать болезнь Шляттера, так как она развивается из-за частых нагрузок.
Основные факторы риска:
- возраст 9-14 лет;
- мужской пол;
- избыточные физические нагрузки;
- резкий рост.
Для получения консультации необходимо обратиться к специалисту. Не рискуйте своим здоровьем, отказываясь от профессиональной медицинской помощи!
Признаки заболевания Осгуда — Шляттера
Основные симптомы включают в себя:
- тупую боль ниже колена, особенно при прыжках и подъеме по лестнице;
- боль в области большеберцовой кости при ходьбе, беге и прыжках;
- хромоту при ходьбе;
- боль при стоянии на коленях;
- ощущение горячести в коленном суставе;
- болезненность при нажатии на бугристость большеберцовой кости;
- отек под надколенником и в области большеберцовой кости.
В начале заболевания боль обычно слабая, проявляется только при нагрузках, но со временем усиливается и иногда беспокоит пациента даже в состоянии покоя. Затем к болевым ощущениям добавляется отек, мешающий вести обычный образ жизни. Как правило, пациенты обращаются к врачу, когда боль становится сильной (5 баллов по шкале боли от 1 до 10).
Визуальная аналоговая шкала боли
Обычно заболевание не ограничивает подвижность колена, но при сгибании возникает боль в месте прикрепления связки надколенника. Если мышца бедра напряжена и укорочена, коленный сустав может не полностью сгибаться, при этом в передней части бедра возникают болезненные ощущения.
Симптомы усиливаются во время занятий спортом, которые включают прыжки, и/или при давлении на колени.
Боль усиливается при ходьбе, сгибании и разгибании ног, а также при подъеме по лестнице, но может уменьшаться в состоянии покоя. После закрытия ростковых зон заболевание обычно исчезает к 16 годам.
Патогенез болезни Осгуда — Шляттера
Структура большеберцовой кости выглядит как обратный треугольник, к которому присоединена связка надколенника — продолжение сухожилия прямой мышцы бедра (части четырёхглавой мышцы) .
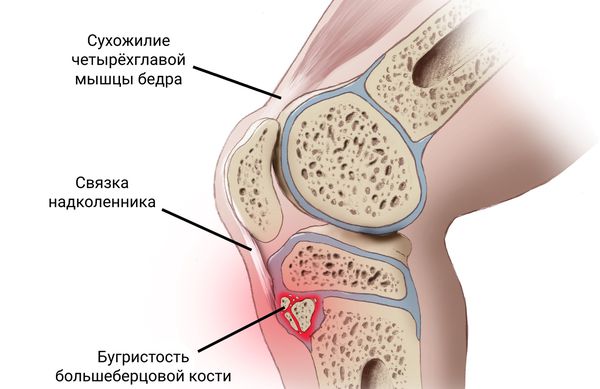
Структура большеберцовой кости
Естественное формирование структуры большеберцовой кости происходит в следующем порядке:
- до 11 лет большеберцовый отросток полностью хрящевой;
- с 11 до 14 лет начинают образовываться зоны окостенения (апофизарные формы);
- с 14 до 18 лет апофиз соединяется с верхним концом кости (эпифизом);
- после 18 лет эпифиз кости и апофиз отростка объединяются с остальной верхней частью большеберцовой кости .
При изгибе коленного сустава, прямая мышца бедра сокращается и напрягается, а связка надколенника натягивает ткань, окружающую кость (периост), в месте своего крепления — структура большеберцовой кости, что приводит к появлению отека и неяркой боли под коленным суставом, усиливающейся при активности.
В результате постоянных мелких повреждений ломается множество капилляров, однако кровоток в большеберцовой кости не страдает. Это приводит к кровоизлиянию, и пациенты наблюдают появление синяков диаметром 1–3 см. Если не прекратить тренировки, начинается отслоение периоста вместе с костным образованием (апофизом). На месте отслоения образуется костный каллус, и структура становится заметной .
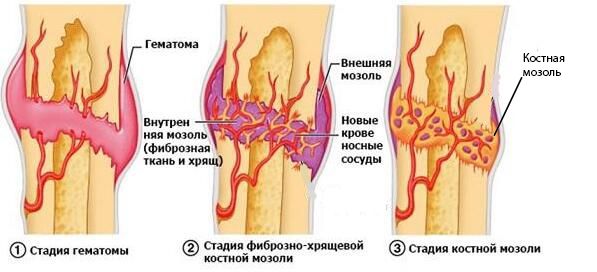
Образование костного каллюса
Классификация и стадии развития болезни Осгуда — Шляттера
При заражении Осгудом-Шляттера можно выделить три разновидности отрывного перелома:
- Вид I — обломок немного смещен. Пациент испытывает умеренную боль (3-4 балла по 10-бальной шкале боли) во время занятий спортом. Операция не нужна, консервативное лечение вполне подходит: не нагружать колено, принимать обезболивающие средства (НПВС) при болях, уменьшить нагрузку, скорректировать питание и увеличить употребление витамина D.
- Вид II — небольшой отрыв в области бугристости большеберцовой кости. Пациент жалуется на умеренную боль (5-6 баллов) во время занятий спортом и активных игр, боль сохраняется после нагрузки. Если НПВС не помогают, возможно потребуется операция.
- Вид III — разрыв апофиза большеберцовой кости. В данном случае консервативное лечение не помогает, поэтому требуется хирургическое вмешательство. Пациент испытывает умеренную боль (5-6 баллов) при небольшой нагрузке, например, во время 15-минутной прогулки или активных игр. Пациент может становиться на ногу, но боль не проходит даже после приема обезболивающих лекарств. Травм или обширной гематомы в месте присоединения связки надколенника отсутствует.
- Острый этап — контуры собственной связки надколенника становятся размытыми из-за отека мягких тканей, через 3-4 месяца бугристость меняет форму, а умерщвленные участки начинают расщепляться;
- Подострый этап — отек мягких тканей рассасывается, но изменения бугристости остаются;
- Хронический этап — обломок кости может сраститься с нормальной частью бугристости.
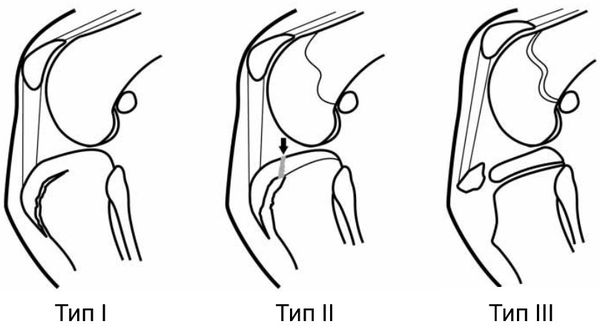
Виды отрывных переломов
Для болезни характерны три ступени тяжести:
Осложнения болезни Осгуда — Шляттера
При частых наклонах коленного сустава в области утолщения большеберцовой кости может образоваться твердый на ощупь бугорок. Кроме выпячивания пациент ничем не беспокоится.
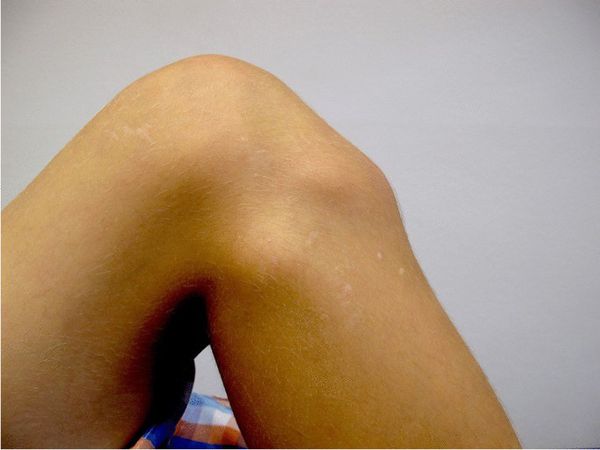
Бугорок под коленом [18]
Заболевание Шляттера вызывает изменения в бугристости, нестабильность коленного сустава и напряжение мягких тканей ног, из-за чего у людей возникает боль под коленным суставом уже взрослом возрасте.
Если не начать лечение острой стадии своевременно, часть кости может оторваться. Отрывной перелом сопровождается острой болью в коленном суставе, отеком и гематомой.
Диагностика болезни Осгуда — Шляттера
Диагностика в первую очередь основывается на клинической картине, внешнем осмотре и рентгене в двух проекциях, после чего врач назначает дополнительные методы диагностики.
Сбор анамнеза и осмотр
Врач может подозревать болезнь Шляттера, если пациент жалуется на боль в коленном суставе при ходьбе и занятиях спортом. При этом доктор задает вопросы о:
- возрасте пациента;
- начале боли;
- приеме обезболивающих;
- частоте и виде занятий спортом;
- были ли травмы за последний год.
Во время осмотра врач обращает внимание на отек и болезненность в районе утолщения большеберцовой кости. У пациента также возникает боль в коленном суставе при разгибании колена с сопротивлением и напряжением четырехглавой мышцы или приседании с полностью согнутым коленом.
Подъем прямой ноги обычно не вызывает боли. Если боль появляется в сухожилии надколенника, а не в костном выступе, это признак тендинопатии надколенника (скаковое колено).
Тест Эли проводится в положении лежа на животе. В этом положении при сгибании колена также сгибается тазобедренный сустав. У здорового человека это движение не вызывает дискомфорта, но у пациента с болезнью Шляттера возникает боль в мышцах передней поверхности бедра.
На осмотре врач также обращает внимание на укорочение сухожильной ножки и напряжение четырехглавой мышцы бедра, оценивает диапазон движения бедра, чтобы убедиться, что боль в колене не связана с другой патологией (например, смещением эпифиза головки бедренной кости, болезнью Легга — Кальве — Пертеса) .
Инструментальная диагностика
Основным методом инструментальной диагностики является рентген коленных суставов в двух проекциях, который помогает выявить структурные изменения утолщения .
Фрагментацию с отрывом костного фрагмента лучше всего видно на боковом рентгене .
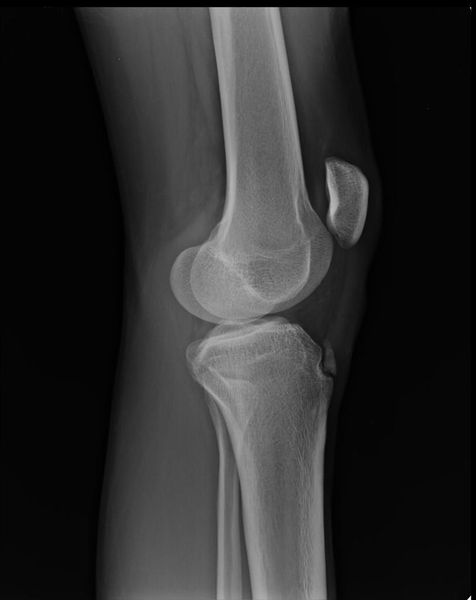
Отрыв фрагмента кости [17]
К дополнительным методам диагностики относятся:
- УЗИ коленного сустава — предоставляет полную информацию о состоянии связки надколенника, изменении утолщения и окружающих мягких тканей. УЗИ также используется для регулярного контроля прогресса болезни . Иногда УЗИ проводят до рентгена, но УЗИ менее информативно.
- МСКТ (мультиспиральная компьютерная томография) — позволяет получить срезовый рентген костных структур. Опиcывает состояние утолщения. На снимках врач осматривает состояние кости надколенника и верхней части большеберцовой кости. Есть возможность создать 3D-изображение кости . МСКТ проводят при подозрении на фрагментацию утолщения или отрыв части кости.
- МРТ (магнитно-резонансная томография) — единственный метод диагностики состояния мягких тканей коленного сустава: мышц, сухожилий и связок. Врач оценивает состояние утолщения, отек связки надколенника, повреждение менисков, наличие или отсутствие свободной жидкости в полости коленного сустава. МРТ назначают при отеке коленного сустава и боли в состоянии покоя . Этот метод позволяет исключить внутренние повреждения коленного сустава (повреждение крестообразных связок, менисков, коллатеральных связок коленного сустава, изменения Гоффового тела).
Дифференциальная диагностика
Болезнь Шляттера отличают:
- с опухолями костей — боль усиливается ночью и редко возникает в области утолщения большеберцовой кости, не связана с нагрузками;
- тендинитом надколенника — характеризуется тупой болью в области надколенника, чаще всего беспокоит вечером;
- остеомиелитом большеберцовой кости — температура повышается, появляется ночная боль, не связанная с нагрузкой;
- болезнью Пертеса — проявляется болью в ноге, но на рентгене не видно отклонений, а на снимках таза видны изменения в бедренных костях;
- повреждением синовиальной складки — коленный сустав отекает и не полностью сгибается, появляется тупая боль, не зависящая от нагрузки;
- инфекционным апофизитом — температура повышается, коленный сустав покраснел и болен весь день даже без нагрузок .
Лечение болезни Осгуда — Шляттера
Прогрессирование костного скелета может привести к естественному исчезновению болезни Осгуда — Шляттера. Для облегчения боли часто назначается консервативное лечение, которое помогает подавляющему большинству пациентов. В случае необходимости, прибегают к операции.
Консервативные методы лечения
Врачи рекомендуют следующее:
- избегать физического напряжения;
- выполнять специальные растяжки для мышц передней части бедра;
- пользоваться противовоспалительными средствами или наносить лед на область сильной боли и отёком на 5–7 минут (лед необходимо завернуть в полотенце);
- пройти ударно-волновую терапию при стойкой боли без фрагментации кости на рентгене;
- воздерживаться от сгибания коленей и принятия позы на коленях до устранения симптомов;
- продолжать занятия спортом, если боль после тренировки проходит в течение суток.
Если все перечисленные методы не приносят желаемого результата, может потребоваться хирургическое вмешательство.
Оперативное лечение
<img src="https://muzgkb1.ru/blog/wp-content/uploads/bolezn-osguda-shljattera-simptomy-i-lechenie_1.jpg" alt="undefinedОперативное лечение«>
Хирургический метод может быть открытым или артроскопическим.
Преимущества артроскопии перед открытой операцией:
- меньший риск повреждения сухожилия надколенника;
- более быстрое восстановление;
- отсутствие шрамов, вызывающих боль при давлении на колени;
- отсутствие рубцов.
При артроскопии хирург проводит небольшое разрезание кожи на согнутом коленном суставе и удаляет костные осколки из мягких тканей.
Артроскопия сустава
В процессе восстановления рекомендуется проходить курс физиопроцедур и заниматься лечебной физкультурой для возвращения к полноценным тренировкам.
Открытую операцию выполняют в случае других повреждений коленного сустава или гнойных осложнений после артроскопии.
Прогноз. Профилактика
Синдром Осгуда-Шляттера самоизлечивается после окончания активного роста, то есть в возрасте 14-18 лет . В большинстве случаев прогноз благоприятный, за исключением некоторого дискомфорта при стоянии на коленях на твёрдой поверхности, хотя у некоторых людей он может наблюдаться и без данного синдрома.
Примерно у 10% пациентов симптомы сохраняются взрослом возрасте из-за отсутствия обращения за медицинской помощью или неправильного следования рекомендациям по лечению .
Профилактика синдрома Осгуда-Шляттера
Для предотвращения развития патологии рекомендуется растягивать четырёхглавую мышцу бедра, так как это помогает уменьшить их сокращение. Возможно появление болезненности при занятиях, но со временем она уходит.
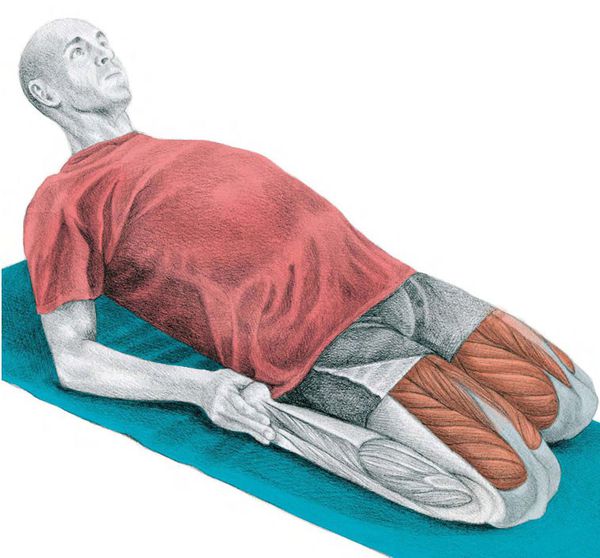
Упражнение на растяжку передней поверхности бедра
Растяжение с помощью валика также эффективно на начальных этапах лечения для мягкого расслабления четырёхглавой мышцы бедра.
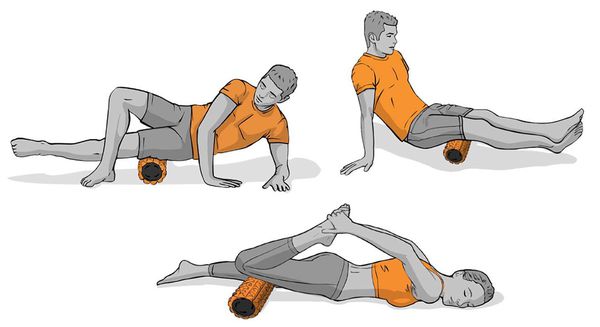
Упражнения с валиком
Подъём прямых ног помогает укрепить квадрицепсы, не сгибая колени. Необходимо держать колено прямо, медленно поднимать и опускать ногу, повторять упражнение в течение 3-5 секунд .
Список литературы
- Отмечены повреждения большеберцовой бугристости, возникающие в период подросткового возраста 1903 года // Клиническая ортопедия и смежные исследования. — 1993. — С. 4–9.ссылка
- Синдром Осгуда-Шляттера // Текущее мнение по педиатрии. — 2007. — № 1. — С. 44–50.ссылка
- Ультразвуковые данные при заболевании Осгуда — Шляттера // Радиологическая медицина. — 1994. — № 4. — С. 368–372.ссылка
- Лечение болезни Осгуда-Шляттера: обзор литературы // Хирургия опорно-двигательной системы. — 2017. — № 3. — С. 195–200.ссылка
- Артроскопическое лечение неизлеченных поражений Осгуда — Шляттера // Артроскопия. — 2007. — № 10.ссылка
- Болезнь Осгуда — Шляттера // Клиническая медицина (Москва). — 2016. — № 2. — С. 144–148.ссылка
- Экстракорпоральная ударноволновая терапия для пациентов, страдающих упорной болезнью Осгуда — Шляттера // Травматология и спортивная медицина. — 2012. — № 4. — С. 218–222.ссылка
- Дрейк Р. Л., Фогль А. У., Митчелл А. У. М. Анатомия для студентов. — 3-е издание. — М.: МИА, 2020. — С. 588.
- Андреев Д. А., Чарльз Г. Болезнь Осгуда — Шляттера (отслой туберколя большеберцовой кости) // UptoDate. — 2021.
- Болезнь Осгуда-Шляттера // Whonamedit. [Электронный ресурс]. Дата обращения: 25.07.2022.
- Смит Дж. М., Варакалло М. Болезнь Осгуда-Шляттера // StatPearls. — 2022.ссылка
- Цирци Э., Аталай Й., Бейзадеоглу Т. Лечение болезни Осгуда — Шляттера: обзор литературы // Хирургия опорно-двигательной системы. — 2017. — № 3. — С. 195–200. ссылка
- Вайшья Р., Азизи А. Т., Агарвал А. К., Виджай В. Апофизит большеберцовой бугристости (болезнь Осгуда — Шляттера): обзор // Cureus. — 2016. — № 9.ссылка
- Кассас К. Дж., Кассеттари-Уэйс А. Детские и подростковые спортивные травмы из-за перегрузки // Семейный врач. — 2006. — № 6. — С. 1014–1022.ссылка
- Кабири Л., Тэпли Н., Тэпли С. Оценка и консервативное лечение болезни Осгуда — Шляттера: критический обзор литературы // Международный журнал терапии и реабилитации. — 2014. — № 2. — С. 91–96.
- Гайяр Ф., Найп Х. Болезнь Осгуда — Шляттера // Радиопедия. — 2008.
- Патель, М. Болезнь Осгуда-Шляттера // Радиопедия. — 2010.
- Гаулрапп Н., Нюренборгер С. Болезнь Осгуда — Шляттера: большая клиническая серия с оценкой факторов риска, естественным течением и результатами // Международный ортопедический журнал. — 2022. — № 2. — С. 197–204.ссылка
Симптомы и клиническая картина заболевания
В данном разделе рассмотрим основные проявления синдрома Осгуда-Шляттера, связанные с аномалиями развития большеберцовой салочки и надколенника. Этот синдром чаще всего наблюдается у подростков, активно занимающихся спортом, но может возникнуть и у взрослых, особенно при физических нагрузках и частых травмах коленного сустава.
Резкий болевой синдром обычно возникает в области большеберцовой салочки и проявляется при физических нагрузках на коленный сустав. Причиной этого является перерастяжение связок или даже перелом салочки из-за чрезмерных нагрузок на колено, например, при прыжках, беге или приседаниях.
| Симптомы и клиническая картина заболевания |
| Из-за высокой чувствительности костей и связок к росту и развитию, особенно при гипермобильном коленном суставе, а также предрасположенности к суставным изъянам, синдром Осгуда-Шляттера может развиваться у людей обоего пола в возрасте от 9 до 14 лет. |
| Частые физические нагрузки на коленное сустав, такие как бег, прыжки, лазание по деревьям или скачки через препятствия, могут привести к развитию данного синдрома. |
Факторы риска для развития синдрома Осгуда-Шляттера
Риск возникновения синдрома Осгуда-Шляттера связан с различными факторами, которые могут быть как врожденными, так и приобретенными. Этот синдром обычно развивается у детей и подростков в возрасте от 9 до 14 лет, когда кости и суставы находятся на стадии активного роста и развития.
- Один из основных факторов риска — чрезмерные нагрузки на коленный сустав, вызванные активными видами спорта, такими как бег, скакалки, лазание по деревьям и другие упражнения, требующие высокой подвижности в области коленного сустава.
- Также к рискам развития синдрома Осгуда-Шляттера относятся предрасположенность к врожденным аномалиям в области коленного сустава, гипермобильность связок, резкие повороты и сгибания ног, а также резкий рост и изменения в структуре костей и суставов.
- Частые травмы и переломы в области коленного сустава, перегрузки из-за повышенной физической активности, а также наличие гипермобильного сустава могут также способствовать развитию синдрома Осгуда-Шляттера.
Важно знать, что существует большое количество факторов риска, которые могут влиять на развитие этого заболевания, поэтому рекомендуется обращаться за консультацией к специалистам при появлении чрезмерных нагрузок на коленный сустав и частых болях в этой области.
Современные методы лечения заболевания
Кроме того, важным аспектом лечения является стабилизация связок коленного сустава, что помогает снизить риск развития синдрома Осгуда-Шляттера. Для этого применяются специальные упражнения и физические процедуры, направленные на укрепление мышц и суставов, улучшение подвижности и уменьшение боли в области коленного сустава.
Кроме того, важным фактором в лечении болезни Осгуда-Шляттера является рациональный подход к физической активности: избегание перегрузок, подбор оптимальной интенсивности тренировок и учет индивидуальных особенностей пациента. Важно также проведение реабилитации после оперативного вмешательства, если необходимо.
Реабилитация после оперативного вмешательства
После оперативного лечения синдрома Осгуда-Шляттера важно провести эффективную реабилитацию для восстановления функциональности коленного сустава. На этом этапе основное внимание уделяется укреплению мышц и суставов, повышению подвижности и восстановлению общего состояния организма.
Реабилитационные мероприятия направлены на предотвращение возможных осложнений после операции, таких как хронические микротравмы и аномалии связок и костей. Главными задачами являются улучшение мышечного тонуса, восстановление гибкости суставов и уменьшение болевых ощущений.
Вопрос-ответ:
Как проявляется болезнь Осгуда — Шляттера?
Болезнь проявляется болью под коленом, которая может длиться от нескольких недель до нескольких месяцев. Она возникает из-за воспаления тканей в верхней части большой берцовой кости.
Как распространена болезнь Осгуда — Шляттера среди детей и подростков?
Болезнь обычно развивается у детей в период активного развития костной ткани, преимущественно у мальчиков в 10-15 лет и у девочек в 8-12 лет. У 20% молодых спортсменов и у 5% подростков, не участвующих в спорте, есть вероятность развития этого заболевания. Больше всего болезнь затрагивает мальчиков.
Могут ли оба колена быть затронуты болезнью Осгуда — Шляттера?
Да, в 25% случаев оба колена могут быть вовлечены в патологический процесс, но обычно болезнь проявляется асимметрично.
Какие причины могут способствовать развитию болезни Осгуда — Шляттера?
Среди основных причин выделяют интенсивные занятия спортом, связанные с частым сгибанием колена, такие как баскетбол, волейбол, спринтерский бег, гимнастика, футбол, а также резкий скачок роста.
Как можно лечить болезнь Осгуда — Шляттера?
Лечение обычно включает в себя отдых, ограничение физической активности, применение льда для снятия воспаления и боли, а также реабилитационные упражнения. В более серьезных случаях может потребоваться консультация врача и применение физиотерапии.



