Заболевание гаймора — это воспалительный процесс, который развивается в гайморовых пазухах, расположенных в верхней части челюсти.
Также известно как верхнечелюстной синусит или риносинусит.
Болезни носа и придаточных пазух являются одной из наиболее частых причин обращения к оториноларингологу. Примерно 15% населения США страдает от различных форм риносинусита. В России с этим диагнозом сталкиваются около 10 миллионов человек ежегодно. Однако общее количество больных может быть гораздо больше, так как не все обращаются за помощью к врачу, предпочитая самолечение.
Острое заболевание сопровождается выраженными симптомами: головная боль, заложенность носа, боли в области пазух и переносицы, повышение температуры до 38–38,5 °C.
Нерациональное лечение гайморита может привести к развитию осложнений, включая воспаление оболочек головного мозга — менингита.
Причины возникновения гайморита:
- Вирусы, такие как риновирусы, аденовирусы, вирус гриппа и парагриппа, — основная причина в 98% случаев.
- Бактерии, включая пневмококк (38%), гемофильную палочку (36%), Moraxella catarrhalis (16%) и другие.
- Грибы, такие как Mucor (белая плесень), Rhizopus и Aspergillus. Острый риносинусит вызывается редко, чаще встречается форма хронического заболевания, развивающаяся у пациентов с нарушенным иммунитетом, например при сахарном диабете, ВИЧ-инфекции, онкологии или приеме иммунодепрессантов.
Факторы, способствующие развитию гайморита:
- Аллергический ринит, вызванный, например, пылью или плесенью.
- Воздействие загрязнителей, включая сигаретный дым.
- Особенности строения полости носа, такие как искривление носовой перегородки, увеличенные нижние раковины или узкие носовые ходы.
- Наличие полипов в носу.
- Травмы носа и пазух.
- Опухоли в полости носа.
- Переохлаждение организма.
- Инфекция из полости рта, например, кариес верхних зубов (4, 5, 6 зубы).
- Аденоиды (чаще у детей).
- Снижение иммунитета из-за питания, экологии, стрессов, недостатка витаминов и т. д.
- Болезни иммунной системы, такие как СПИД или муковисцидоз.
- Бронхиальная астма.
Острый гайморит часто вызывается вирусами, в то время как хроническая форма болезни обычно связана с предрасполагающими факторами.
Вероятность заболеть увеличивается осенью и зимой, когда организм находится в состоянии сниженной защиты.
Если вы наблюдаете подобные признаки, обратитесь к врачу. Не рискуйте заниматься самолечением, это может нанести вред вашему здоровью!
Признаки гайморита
Симптомы острой формы гайморита
Гайморит начинается с насморка, как и любое другое респираторное заболевание. Появление насморка указывает на воспаление пазух.
Если насморок не проходит за 7–10 дней или усиливается, необходимо обратиться к специалисту для получения помощи.
Одним из характерных признаков острой формы гайморита является боль в области переносицы и пазух гаймора — под глазами на уровне щек. Вечером боль становится более ощутимой. Давление в пазухах усиливается при наклоне или повороте головы. Если воспалена одна пазуха, боль ощущается с одной стороны. При двустороннем воспалении болит с обеих сторон носа. Боль может распространяться на зубы или височную область.
Острый гайморит
Другим характерным симптомом гайморита является постоянная заложенность носа. Иногда сопровождается обильным слизе- или гноетечением. В начальной стадии выделения прозрачные, затем слизь становится густой и зеленоватой, что указывает на изменение воспалительного процесса. Изменение консистенции выделений может свидетельствовать о гнойном воспалении. Без своевременного лечения болезнь может прогрессировать или осложниться. При сильном отеке слизистой носа выделений может не быть, но заложенность сохраняется.
Обычно температура тела повышается до 38 °С и выше. Запахи становятся еле уловимыми, иногда обоняние и вовсе пропадает. Появляется сильная слабость и апатия. Работа и повседневные дела становятся трудными.
Симптомы хронической формы гайморита
При хроническом гайморите симптомы менее ярко выражены. Болезнь протекает более мягко, чем острая форма. В периоды ремиссии жалобы отсутствуют. При обострении появляется повышение температуры до субфебрильных значений (37,5 °С), назальные выделения разного характера (от прозрачных до гнойных) и головная боль.
В положении лежа или сидя симптомы более легкие из-за оттока гноя. Люди с хроническим гайморитом иногда жалуются на ночные приступы кашля, неизлечимые обычными средствами. Причиной этого может быть непрерывное стекание слизи из носовой полости по задней стенке глотки, раздражающее кашлевые рецепторы.
Патогенез гайморита
Гайморовы пазухи, известные также как верхнечелюстные, представляют собой полости, выстланные слизистой оболочкой и в норме наполненные воздухом. Среди всех околоносовых полостей они являются самыми просторными.
Придаточные пазухи носа
Гайморовы пазухи не изолированы: каждая из них сообщается с полостью носа через небольшие отверстия, называемые соустьями. В здоровых пазухах непрерывно образуется слизь. Ворсинки мерцательного эпителия на их слизистой оболочке, в носовой полости и нижних дыхательных путях перемещают слизь от дна пазухи к соустью, затем в полость носа и носоглотку. Таким образом, пазухи очищаются и проветриваются.
Ворсинки мерцательного эпителия
Гайморит возникает, когда в пазухи попадает инфекция через соустья. Острое воспаление гайморовых пазух чаще всего вызвано вирусными инфекциями (риновирусы, аденовирусы, коронавирусы).
При проникновении болезнетворных микроорганизмов в пазуху слизистая оболочка распухает и начинает производить слизь в больших количествах. Антисептические свойства слизи помогают организму бороться с инфекцией. Из-за отёчности соустье становится уже или полностью затворяется, а ворсинки мерцательного эпителия теряют способность правильно двигаться. Слизь не может покидать пазуху, накапливается и застаивается, создавая благоприятные условия для размножения бактерий, обитающих на слизистых оболочках у всех людей.
Бактериальная флора начинает активно размножаться и «обосновываться» в пазухе. При превышении допустимой нормы концентрации бактерий в гайморовой пазухе запускается острый воспалительный процесс — гайморит. Без своевременного лечения слизь в пазухах становится гнойной, а воспаление принимает гнойный характер.
Классификация и стадии развития гайморита
Существует несколько разновидностей гайморита, которые различаются по месту воспаления, типу возбудителя, клиническим проявлениям и характеру протекания воспалительного процесса.
По месту воспаления:
- Односторонний (правосторонний или левосторонний) — когда воспалена только одна пазуха;
- Двусторонний — если поражены обе пазухи.
Односторонний и двусторонний гайморит
По типу возбудителя:
- Вирусный — вызванный вирусной инфекцией. Обычно развивается во время простуды или ОРЗ. Основной симптом вирусного гайморита — отёчность. При своевременном лечении болезнь проходит за несколько недель. При присоединении бактерий, требуется более сложное лечение.
- Бактериальный — вызванный стафилококками, стрептококками и пневмококками. Развивается после острой ринита. Нелеченный насморк может привести к бактериальному гаймориту.
- Грибковый — обычно возникает при сниженном иммунитете и неправильном приеме антибиотиков. Эти факторы способствуют размножению грибков, вызывая воспаление.
- Аллергический — развивается после контакта с аллергеном.
- Травматический — связан с тяжелыми травмами черепа и переломами носовой перегородки. Попадание крови в пазуху может спровоцировать воспаление.
По характеру воспалительного процесса:
- Острый — обычно возникает после простуды и ОРЗ. Сопровождается сильными головными болями, выделениями из носа, высокой температурой и другими симптомами. Разделяется на вирусный, поствирусный и бактериальный. Поствирусный длится более 10 дней, но менее 12 недель. Без лечения может стать хроническим
- Хронический — имеет менее яркую симптоматику, чем острый гайморит. Длится более двенадцати недель с периодами обострений и ремиссий. Считается одним из наиболее распространенных видов синусита и требует антибактериальное лечение .
По путям инфекции:
- Риногенный путь — инфекция попадает в пазуху через нос;
- Одонтогенный путь — инфекция приходит в пазуху из зубов верхней челюсти .
По клиническим проявлениям:
- Катаральный — характеризуется отёчностью пазух и набуханием слизистой. Выделения из носа прозрачные или отсутствуют. Может прогрессировать в другие формы воспаления, включая гнойное.
- Гнойный — развивается с бактериальной инфекцией. Выделения из носа становятся густыми, зелеными и имеют неприятный запах. Боль чувствуется в области глаз под глазами.
- Гиперпластический — характеризуется повышенным ростом слизистой пазух. Это типично для хронического воспаления.
- Атрофический — характеризуется истончением слизистой, что приводит к нарушению ее функций.
- Полипозный — образования, напоминающие горошины или виноградные гроздья, мешают носовому дыханию и вызывают неудобство.
- Смешанный — сочетание нескольких форм заболевания (например, гнойно-полипозный гайморит).
Полипы в носу
Осложнения гайморита
Многие пациенты принимают гайморит за обычный насморк и не осознают его серьезность. Но это ошибка. Острый гайморит может иметь серьезные последствия для здоровья, если не получить своевременное лечение. Любой вид острого гайморита способен перейти в хроническую форму, что затрудняет и продлевает процесс лечения.
Инфекция из гайморальных пазух может распространиться на соседние области, вызвав острый тонзиллит, фарингит или отит. Запущенная форма гайморита может привести к опасным осложнениям. Гнойные массы, не имея возможности выйти из пазухи, могут распространиться вверх к глазнице и мозгу, вызвав менингит, энцефалит, сепсис и другие заболевания.
- Менингит — воспаление оболочек головного мозга, требующее госпитализации и серьезного лечения. Болезнь может привести к летальному исходу или необратимым осложнениям. Симптомы включают сильные головные боли, рвоту, повышенную температуру тела и ригидность затылочных мышц.
- Энцефалит — воспаление тканей головного мозга, сопровождающееся судорогами, галлюцинациями, потерей сознания.
- Сепсис — инфекция крови с высокой смертельностью, развивающаяся быстро и часто приводящая к коме.
- Воспаление костных стенок орбиты глаза — возможное осложнение гайморита, вызывающее боль, слезотечение, светобоязнь и другие симптомы.
- Остеомиелит — гнойное воспаление костей и костного мозга, сопровождаемое высокой температурой, ознобом, рвотой, головокружениями и другими признаками.
- Осложнения на глаза — конъюнктивит, экзофтальм, боли при движении глаз, отёчность век и давление в глазах.
Диагностика гайморита
Собираем анамнез
На данном этапе врач-отоларинголог выясняет жалобы пациента, время появления первых симптомов заболевания, их силу, проведенное ранее лечение. Также специалист задает ряд вопросов, чтобы установить диагноз и определить форму гайморита:
- имеются ли у человека хронические заболевания;
- есть ли аллергия;
- были ли недавно простудные заболевания или ОРВИ;
- в каких условиях проживает и работает пациент;
- были ли травмы костей носа и прочее.
Общий осмотр
<img src="https://muzgkb1.ru/blog/wp-content/uploads/gajmorit-simptomy-i-lechenie_2.jpg" alt="undefinedОбщий осмотр«>
- Врач оценивает внешний вид пациента: наличие отеков на лице, отечность в области пазух.
- Нажимает на область пазух: при гайморите пациент почувствует боль.
- Пальпирует лимфатические узлы: при воспалении они увеличены и болезненны.
Лабораторная диагностика
- Анализ крови.
- Определение уровня С-реактивного белка.
По результатам проведенных исследований можно судить о степени тяжести заболевания и необходимости проведения антибактериальной терапии.
Инструментальная диагностика
- Риноскопия. Просмотр полости носа с использованием носовых и носоглоточных зеркал. Позволяет оценить состояние слизистой, наличие выделений и искривление перегородки.
- Эндоскопическое исследование. Позволяет увидеть труднодоступные участки полости носа, недоступные при риноскопии.
Назальная эндоскопия
- Рентгенологическое исследование пазух. Позволяет увидеть воспаление пазух и скопление гноя или жидкости.
- Синуссканирование. Ультразвуковое исследование пазух, проводимое при невозможности проведения рентгена. Позволяет быстро оценить состояние пазух: отраженный ультразвук дает графическое отображение.
- Компьютерная томография (КТ). Назначается при сложностях с диагнозом, дает трёхмерные снимки.
- Некоторые пациенты предпочитают пройти магнитно-резонансную томографию (МРТ), но для оценки пазух КТ надежнее.
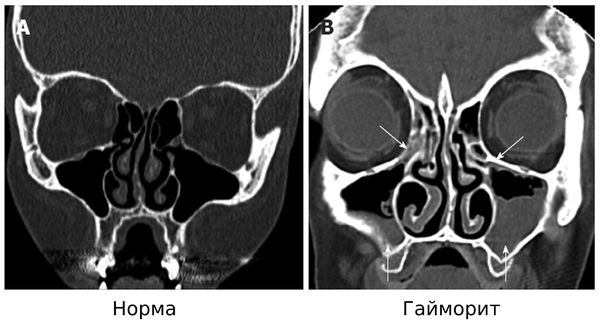
Гайморит на КТ [23]
Лечение гайморита
Лечение гайморита
Для излечения гайморита необходимо применить комплексный подход. Он включает в себя прием лекарств, очищение пазух от вредного содержимого и проведение физиотерапии.
Для лекарственной терапии пациенту назначаются:
- Антибиотики широкого спектра. Это необходимо только при бактериальном гайморите. Важно строго соблюдать прописанную дозировку и продолжительность приема лекарства. Даже если состояние пациента улучшилось, прерывать курс антибиотиков не следует. Недолеченный гайморит может быстро стать хроническим.
- Местные антибактериальные спреи.
- Местные глюкокортикостероиды.
- Нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим и жаропонижающим действием.
- Сосудосуживающие капли для носа. Их необходимо использовать по назначению ЛОР-врача не более 5–7 дней, а максимально 14 дней, но после 5–7 дней применения следует перейти на другое сосудосуживающее средство. Несанкционированный прием капель и нарушение дозировки могут вызвать привыкание, и без них нос перестанет дышать.
- Десенсибилизирующие средства.
- Растворы для промывания полостей носа.
- Препараты для снижения температуры.
Очищение гайморовых пазух проводится ЛОР-врачом. Существуют два метода промывания:
- Метод вакуумного перемещения по Проетцу («кукушка»). Пациент должен лежать на кушетке, а врач вводит в ноздри мягкие катетеры. Один катетер вводит раствор, а через другой катетер раствор с гнойными выделениями удаляется с помощью вакуумного прибора. Процедуру можно проводить с помощью шприца и груши: раствор вводится шприцем, а удаляется из другой ноздри грушей. При этом пациент должен повторять «ку-ку» для предотвращения попадания раствора в органы дыхания.
- Промывание ЯМИК-катетером. Этот метод применяется в запущенных случаев болезни. Процедура выполняется под местной анестезией. С помощью ЯМИК-катетера происходит удаление содержимого пазух.
Промывание ЯМИК-катетером
Физиотерапия играет важную роль в лечении. Физические процедуры помогают снять воспаление и ускорить выздоровление. Пациенту могут проводить:
- лазерную терапию;
- виброакустическую терапию;
- ультрафиолетовое облучение;
- фотодинамическую терапию;
- магнитотерапию.
Если у пациента обнаружен одонтогенный гайморит, то помимо лечения у ЛОР-врача ему необходимо вылечить кариозные зубы у стоматолога.
Хирургическое лечение
Пункция верхнечелюстной пазухи (прокол). Это минимально инвазивная хирургическая процедура. Назначается в сложных случаях, когда промываниями не удается избавиться от гноя в пазухах. Показания для пункции:
- полное забрусивание основных отверстий;
- гнойный процесс, охватывающий более половины пазухи (подтверждается рентгенографией);
- зеленоватые выделения из носа;
- наличие осложнений.
С помощью иглы Куликовского врач делает прокол в пазухе и удаляет через него заразное содержимое. Пациент сразу почувствует облегчение. После прокола проводится лекарственная и физиотерапия.
Прокол гайморовой пазухи
Гайморотомия. Эта операция выполняется при осложненном остром или хроническом гайморите. Она проводится только в ЛОР-отделении стационара. Цель такого вмешательства — удалить гной, полипы, кисты, инородные тела и другие содержимое из пазухи, а также восстановить функцию основных отверстий. Чаще всего операция проводится в общем наркозе с использованием малых доступов (микрогайморотомия) и эндоскопических методов.
Прогноз. Профилактика
При своевременном обращении к врачу отоларингологу и последовании всем его рекомендациям прогноз благоприятный. С острым воспалением удаётся справиться за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Рекомендуется:
- заниматься спортом и другими видами физической активности;
- одеваться по погоде;
- чаще бывать на свежем воздухе;
- питаться сбалансированно;
- отказаться от вредных привычек;
- своевременно лечить простудные заболевания;
- пролечивать хронические заболевания носоглотки;
- ухаживать за полостью рта и посещать стоматолога в профилактических целях;
- при наличии искривлённой носовой перегородки, мешающей нормальному циркулированию воздуха через нос, провести операцию по её исправлению;
- избегать контакта с аллергеном и при необходимости принимать неотложные меры для ликвидации аллергического ринита;
- избегать стрессов, уменьшающих иммунитет организма.
Список литературы
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
- Anand V. K. Эпидемиология и экономическое воздействие риносинусита // Ann Otol Rhinol Laryngol Suppl. — 2004. — Том 193. — С. 3–5.ссылка
- Янов Ю. К., Рязанцев С. В., Страчунский Л. С. и др. Практические рекомендации по антибактериальной терапии синусита: пособие для врачей. — СПб., 2002.
- Хрусталёва Е. В., Нестеренко Т. Г., Чанцева Т. И. Роль слизистой оболочки в формировании хронического очага воспаления в верхнечелюстных пазухах: материалы VIII научно-практической конференции. — М., 2009. — С. 210–211.
- Лопатин А. С. Антибиотикотерапия острых воспалительных заболеваний околоносовых пазух // Consilium mediсum. — 2003. — № 5 (4). — С. 1–8.
- Рязанцев С. В. Острый синусит. Подходы к терапии: методические рекомендации. — М., 2003. — С. 16.
- Riechelmann H. Грибковый синусит // Laryngorhinootologie. — 2011. — Том 90, № 6. — С. 374–381.ссылка
- Магомедов М. М., Старостина А. Е. Эпидемиология одонтогенного верхнечелюстного синусита // Вестник оториноларингологии. — М., 2013. — № 5. — С. 135–136.
- Kwah J. H., Peters A. T. Назальные полипы и риносинусит // Allergy and Asthma Proceedings. — 2019. — Том 40, № 6. — С. 380–384.ссылка
- Putz К., Hayani К., Zar F. А. Менингит // Primary Care. — 2013. — Том 40, № 3. — С. 707–726. ссылка
- Хрусталёва Е. В., Нестеренко Т. Г., Чанцева Т. И. К вопросу диагностики и лечения хронических синуситов: материалы VIII научно-практической конференции. — М., 2009. — № 5. — С. 211–213.
- Закерьяев Р. С. Показания и эффективность использования различных хирургических вмешательств при лечении больных с одонтогенным гайморитом, вызванным выведением пломбировочного материала в верхнечелюстной синус // Стоматология. — М., 2007. — № 3. — С. 42–45.
- Duse M., Caminiti S., Zicari A. M. Риносинусит: стратегии профилактики // Pediatr Allergy Immunol. — 2007. — Suppl 18. — С. 71–74.ссылка
- Leal Junior E. C. P., Johnson D. S., Saltmarche А., Demchak Т. Дополнительное использование комбинации сверхимпульсного лазера и фототерапии с использованием светодиодов в лечении неконкретной боли в колене: двойное слепое рандомизированное исследование с плацебо контролем / Ernesto Cesar Pinto Leal-Junior, Douglas Scott Johnson, Anita Saltmarche, Timothy Demchak // Lasers in Medical Science. — 2014. — Том 29, № 6. — С. 1839–1847.ссылка
- Исследование эффективности виброакустического метода терапии для профилактики осложнённого течения гриппа и других ОРЗ: методические рекомендации. — СПб: ВМедА, 2005.
- Абдулкеримов Х. Т., Барвинченко Ю. А., Абдулкеримов З. Х., Юсупова Д. Р. и др. Ультразвуковая кавитация в профилактике и лечении заболеваний лор-органов. — Екатеринбург, 2020.
- Chow A. W., Benninger M. S., Brook I. et al. Клинические рекомендации IDSA для острого бактериального риносинусита у детей и взрослых // Clinical infectious diseases: официальное издание Общества инфекционных заболеваний Америки. — 2012. — Том 54, № 8. — С. e72–e112. ссылка
- Stryjewska-Makuch G., Janik M. A., Lisowska G., Kolebacz В. Бактериологический анализ изолированного хронического синусита без полипов // Postepy Dermatol Alergol. — 2018. — Том 35, № 4. — С. 375–380.ссылка
- Fokkens W. J., Lund V. J., Hopkins C. и др. Исполнительное резюме EPOS 2020, включая интегрированные пути ухода // Rhinology. — 2020. — Том 58, № 2. — С. 82–111.ссылка
- Покровская Е. М. Варианты хирургических доступов при патологии верхнечелюстной пазухи // Практическая медицина. — 2018. — № 5. — С. 53–58.
- Mortazavi Н., Khalighi Н., Goljanian А. и др Интраоральная лазеротерапия низкого уровня в хроническом максиллярном синусите: новая и эффективная рекомендуемая техника // J Clin Exp Dent. — 2015. — Том 7, № 5. — С. e557–e562.ссылка
- Krespi Y. P, Kizhner V. Фототерапия при хроническом риносинусите // Lasers Surg Med. — 2011. — Том 43, № 3. — С. 187–191.ссылка
- Cashman E. C., MacMahon P. J., Smyth D. Компьютерная томография околопазушных пазух перед функциональной эндоскопической хирургией синусов // World J Radiol. — 2011. — № 8. — С. 199–204.ссылка
Особенности течения гайморита у детей
Гайморит у детей имеет свои особенности, отличающиеся от течения этого заболевания у взрослых. Дети часто сталкиваются с острой формой гайморита, которая может проявляться более выраженными симптомами и приводить к возникновению осложнений. Поэтому важно понимать, какие особенности характерны для детского организма при развитии этого заболевания.
Младшие пациенты чаще страдают от гайморита из-за особенностей строения и функционирования детских дыхательных путей. У детей чаще происходит застой слизи в носу и подвержены аллергическим реакциям, что способствует развитию воспаления в околоносовых пазухах. Кроме того, симптомы гайморита у детей могут проявляться более ярко и приводить к общему недомоганию и повышению температуры.
Для лечения гайморита у детей часто используются мягкие антибиотики и промывание носа специальными растворами. Кроме того, важно обеспечить ребенку покой и тепло, чтобы ускорить процесс выздоровления. Профилактические меры также играют важную роль в предотвращении рецидивов гайморита у детей. Меры по укреплению иммунитета и поддержанию гигиены носовых проходов помогут предотвратить возникновение этого неприятного заболевания.
Способы предотвращения гайморита
| 1. Укрепление иммунитета | Регулярное употребление витаминов, здоровое питание, физические упражнения и отказ от вредных привычек помогут повысить сопротивляемость организма к инфекциям. |
| 2. Гигиена носоглотки | Регулярное промывание носа солевым раствором или использование специальных средств для ухода за носовыми ходами помогут избежать размножения бактерий. |
| 3. Избегание перепадов температуры | Чтобы не подвергать слизистую оболочку носа стрессовым ситуациям, необходимо избегать резких перепадов температур, гипотермии и перегрева. |
| 4. Профилактика осложнений после респираторных вирусных инфекций | После простуды или гриппа необходимо обязательно проводить рекомендуемое лечение, чтобы избежать осложнений в виде гайморита. |
Видео по теме:
Вопрос-ответ:
Может ли гайморит привести к серьезным осложнениям?
Да, если гайморит не вылечить вовремя, то больному грозит развитие осложнений, вплоть до воспаления оболочек головного мозга — менингита.
Какие могут быть причины развития гайморита?
Причинами гайморита могут быть вирусы (в 98 % случаев), бактерии (пневмококк, гемофильная палочка и другие), а также редкие случаи вызванные грибками. Предрасполагающие факторы включают аллергии, загрязняющие вещества, индивидуальные особенности строения носа и другие.
Как часто сталкиваются с гайморитом жители России и США?
В США той или иной формой риносинусита страдает около 15 % населения, а в России ежегодно с этим диагнозом сталкивается примерно 10 млн человек.
Какие факторы могут предрасполагать к развитию гайморита?
Предрасполагающие факторы к развитию гайморита включают аллергический ринит, воздействие загрязняющих веществ, индивидуальные особенности строения носа, полипы в носу, травмы носа, опухоли носовой полости, ослабленный иммунитет и другие.




