Статус астмы(Аsthmatic status) – это опасное осложнение бронхиальной астмы, которое возникает при продолжительном приступе. Сопровождается отеком бронхиолов с накоплением в них густой мокроты, что приводит к усилению одышки и недостатку кислорода для организма.
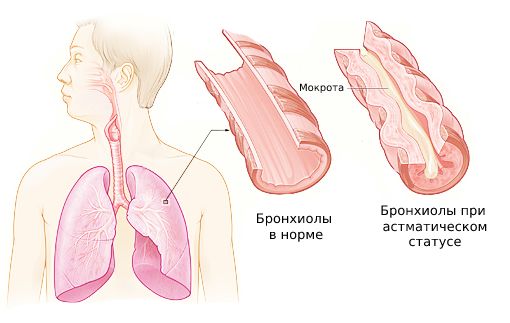
Бронхиолы при статусе астмы
Помощь при статусе астмы. Состояние отличается от обычного приступа астмы, поэтому проветривание помещения и другие обычные меры не являются главными. Более важно помочь пациенту принять вынужденное положение: сесть на стул или кровать и опереться руками на спинку. После нужно немедленно вызвать скорую помощь.

Вынужденное положение
Статус астмы протекает по-другому и дольше, чем обычный приступ бронхиальной астмы, не реагирует на стандартную терапию и сопровождается острой недостаточностью дыхания (ОНД).
Это состояние случается от 17 до 79 % случаев среди всех форм бронхиальной астмы, смертность составляет приблизительно 17 %. Статус астмы считается наиболее тяжелым осложнением бронхиальной астмы, от него могут умереть и молодые пациенты .
Признаки статуса астмы:
- приступ одышки, который может привести к полной блокаде легких, острым сердцем и комой, вызванной дефицитом кислорода;
- устойчивость к лечению симпатомиметиками и другими бронходилататорами — препаратами, которые увеличивают выработку норадреналина, расширяют бронхи и бронхиолы, увеличивая поток воздуха в легких;
- резкое нарушение дренажной функции бронхов, то есть их способности очищаться от микробов и мелких частиц, попадающих в дыхательную систему;
- гиперкапния и артериальная гипоксемия, вызванные избытком CO2 или очень низким уровнем кислорода в крови .
Причины развития статуса астмы
Основные причины — обострение хронических заболеваний легких, острой пневмонии, синусита и панкреатита, а также операция по удалению полипа и разрывы в лечении кортикостероидами.
Частой причиной статуса астмы является передозировка бронхорасширяющими препаратами, такими как сальбутамолом, беродуалом или беротеком. Пациент использует их без контроля, увеличивает дозу, не принимает вовсе или принимает недостаточно основных противовоспалительных препаратов, что приводит к усилению воспаления.
Статус астмы может развиться при аллергической бронхиальной астме, включая аллергию на лекарства: антибиотики, салицилаты, обезболивающие и жаропонижающие препараты.
Среди основных факторов риска развития статуса астмы можно выделить: массовое воздействие аллергенов, респираторные инфекции, изменение метеорологических условий (например, резкое похолодание), психоэмоциональные перегрузки и неадекватное лечение бронхиальной астмы. Более половины случаев статуса астмы выявляют у пациентов со стероид-зависимой бронхиальной астмой.
При выявлении аналогичных симптомов необходимо обратиться к врачу. Самолечение может быть опасным для вашего здоровья!
Признаки астматического статуса
Астматический статус характеризуется нарушением речи, дыхания и сознания. Часто пациенты испытывают трудности с высказыванием целых предложений, произнося только отдельные слова. Сознание может быть смутным или отсутствовать вовсе.
В начале астматического статуса приступы удушья становятся более частыми, дыхание не полностью восстанавливается между ними. Работа грудной клетки учащается, пациент дышит учащенно, но вдох и выдох поверхностные, что приводит к недостатку кислорода. При дыхании задействуются вспомогательные мышцы, а больной принимает позу, которая облегчает дыхание: обычно сидя, реже стоя, слегка наклонившись вперед и ища опору для рук.
Сердцебиение учащается во время приступа, пульс усиливается, нарушается ритм сердца, что может вызвать внезапное чувство страха. Часто пациент становится возбужденным, может проявлять агрессию на фоне паники и сильного страха. Обычно во время приступа артериальное давление повышается, появляется потливость. Возможно посинение как всего тела, так и только рук и ног. При таких изменениях растет риск пневмоторакса, особенно у детей, подростков и женщин.
При астматическом статусе пациент может двигаться дальше, например, ходить по дому и заботиться о себе. Однако его активность снижается, и самочувствие резко ухудшается.
Также при астматическом статусе наблюдается приступообразный, утомительный кашель: у детей может быть небольшое количество мокроты, у взрослых — сухой кашель. Свистящие хрипы в грудной клетке слышны на расстоянии.
В случае декомпенсации пациент не способен есть, пить и спать. Шейные вены раздуваются, над- и подключичные впадины могут падать — это указывает на дыхательную недостаточность. Пульс становится практически неразличимым, снижается артериальное давление, движения грудной клетки могут стать почти незаметными.
В случае комы могут появиться судороги.
Признаки состояния, угрожающего жизни:
- Частота дыхания более 30 вдохов в минуту, цианоз кожи, отсутствие дыхательных звуков.
- Пульс более 130 ударов в минуту, приступы аритмии и брадикардии, высокое артериальное давление, сильная потливость, уменьшенный объем мочи.
- Сатурация (насыщение кислородом) — 40−60 %.
- Свистящее дыхание с одышкой.
В тяжелых случаях могут возникать серьезные дыхательные расстройства, требующие искусственной вентиляции легких .
Патогенез астматического статуса
Развитие астматического статуса происходит из-за нарушения проходимости дыхательных путей. Это вызывается отёком бронхиальной стенки, спазмом бронхов, затруднением отхождения мокроты и закупоркой бронхов густой неразрешимой мокротой. Всё это затрудняет вдох, усиливает и продлевает выдох .
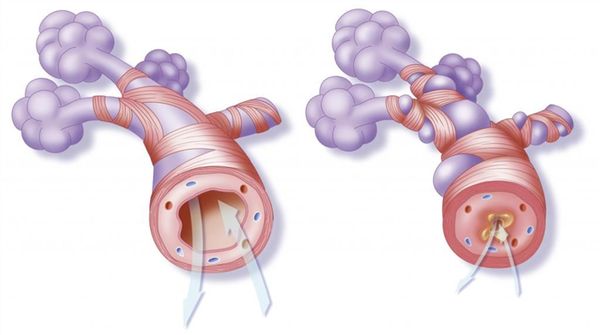
Спазм бронхов
Помимо явной непроходимости дыхательных путей, важную роль в развитии астматического статуса играет переполнение лёгких. При вдохе бронхи расширяются, и пациент вдыхает больше воздуха, чем успевает выдохнуть через суженные дыхательные пути. При попытках выдохнуть всё воздух повышается внутригрудное давление и развивается паралич мелких бронхов, что приводит к избыточной задержке воздуха в лёгких. Это приводит к снижению содержания кислорода в артериальной крови, увеличению сопротивления лёгочных сосудов и нарушению кровообращения в малом круге, что вызывает острое лёгочное сердце. Кроме того, при интенсивной, но неэффективной работе дыхательной мускулатуры может возникнуть синдром усталости дыхательных мышц .
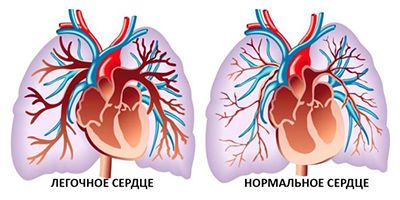
Лёгочное сердце
При избытке воздуха в лёгких, интенсивной работе дыхательных мышц и избыточном выделении пота уменьшается количество жидкости в организме, что увеличивает вязкость мокроты и ухудшает состояние.
В развитии астматического статуса важную роль играет функциональная блокада β-адренорецепторов, которые отвечают за расслабление мышц в стенке бронхов. Работа β-адренорецепторов нарушается при принятии излишне больших доз бронхорасширяющих препаратов. Чаще всего пациенты так пытаются предотвратить приступ астмы, улучшить сон или переносимость физических нагрузок. Однако при чрезмерном приеме препаратов бронхи расслабляются и увеличивается объем воздуха, поступающий в лёгкие. Кроме того, при длительном использовании этих лекарств возникает отёк слизистой бронха и увеличивается выделение мокроты — синдром «закрытого объема» (locked-lung syndrome) .
Также в развитии астматического статуса важную роль играет сужение мелких и средних бронхов при выдохе и развитие анафилактической реакции мгновенного типа, которая возникает при спазме бронхов и удушье.
При астматическом статусе может нарушиться кровообращение в лёгких, развиться тромбоз мелких ветвей лёгочной артерии, относительная надпочечниковая недостаточность у гормонозависимых пациентов и острая дыхательная недостаточность (гипоксемическая кома) . В таких случаях больные могут умереть.
Чаще всего смерть наступает из-за острой дыхательной недостаточности — недостаток кислорода опасен для тканей и органов, особенно для головного мозга, сердца и почек. Присоединяется острая сердечно-сосудистая недостаточность, нарушается ритм сердца (возникает фибрилляция желудочков, а иногда и трепетание), что может привести к тромбоэмболии лёгочной артерии, тромбозам головного мозга и, как следствие, остановке сердца .
Классификация и стадии развития астматического статуса
Существуют две формы астматического статуса:
- Экстренная (анафилактическая). Заболевание развивается быстро, подобно состоянию шока. Анафилактическая форма имеет две стадии:
- Шок, который предшествует острой обширной спазме бронхов и острой дыхательной недостаточности.
- Кома, вызванная быстрым объединением острой сердечной недостаточности и нарастающим кислородным голоданием. Пациент находится в крайне тяжелом состоянии, без сознания, могут случиться судороги. Кожа становится синюшной, зрачки расширены и слабо реагируют на свет, частота дыхания завышена (более 60 в минуту), дыхательные шумы не слышны.
- Постепенная (метаболическая). Развивается незаметно, иногда за несколько дней или недель. Пациенты могут перемещаться на короткие расстояния, посещать туалет, но активность ограничена и всегда сопровождается острой одышкой и ухудшением общего состояния. Эта форма в основном обусловлена функциональным блокированием β-адренергических рецепторов.
- Компенсация — пациент в сознании, способен отвечать на вопросы, ведет себя адекватно. Стремится занять позу, которая облегчает дыхание: обычно сидит, иногда стоит, слегка наклоненный вперед, ищет опору для рук. Одышка усиливается, привычные препараты не помогают. Появляется одышка, синюшность носогубного треугольника, иногда потливость. Отсутствие мокроты — тревожный признак, указывающий на возможное ухудшение состояния.
- Декомпенсация — слизистые пробки закупоривают просвет бронхов и бронхиол, что приводит к сужению дыхательных путей. Если приступ не остановить вовремя, количество непродуктивного воздуха в легких увеличится, бронхи еще сильнее спазмируются, что приводит к почти полному отсутствию движения воздуха. В крови увеличивается уровень CO2 и уменьшается кислород, что вызывает нарушение метаболических процессов и кислородного голодания. Пациент остается в сознании, но его реакции замедлены, пальцы становятся синюшными, над- и подключичные впадины вторгаются, грудная клетка раздута, разница между размером грудной клетки при вдохе и выдохе практически не заметна. Нарушается работа сердечно-сосудистой системы: кровяное давление снижается, пульс становится частым, слабым, аритмичным, иногда нитевидным.
- Кома — состояние пациента крайне тяжелое, сознание сбито, нет адекватной реакции на происходящее. Дыхание мелкое и редкое, усиливаются симптомы церебральных и неврологических нарушений, пульс нитевидный, падает артериальное давление.
Этапы астматического статуса:
Осложнения астматического статуса
К возможным осложнениям астматического статуса можно отнести следующее:
- снижение объема легких, отдельной доли или сегмента;
- нарушения сердечного ритма, например фибрилляцию предсердий;
- развитие острой сердечной недостаточности, что может привести к тромбоэмболии легочной артерии, ишемическому инсульту или инфаркту миокарда;
- пневмоторакс;
- подкожный эмфизем;
- кровотечение из желудочно-кишечного тракта при активной противовоспалительной гормональной терапии;
- панкреатит, вызванный приемом стероидов;
- удушье (асфиксия) из-за сдавливания дыхательных путей;
- эмфизему легких;
- бактериальные инфекции дыхательных путей.
Астматический статус может привести к смерти пациента.
К причинам смерти при астматическом статусе можно отнести следующее:
- прогрессирующее нарушение дыхания, не поддающееся лечению;
- недостаточное использование гормональных препаратов, некорректный подбор лекарств, расширяющих дыхательные пути, передозировка теофиллином, гликозидами и седативными препаратами;
- прием наркотиков;
- усиление бронхоспазма при очистке дыхательных путей во время бронхоскопии;
- легочные заболевания: инфекция, пневмоторакс и аспирация рвотными массами;
- неправильное проведение искусственной вентиляции легких или поломка аппарата ИВЛ;
- нарушения гемодинамики: изменение объема крови, шок, отек легких, отрицательное давление в плевральной полости;
- внезапная остановка сердца.
Диагностика астматического статуса
Диагноз ставится при тяжелом приступе бронхиальной астмы. Чаще всего диагностику проводят врачи скорой помощи или терапевты, если приступ произошел при лечении в стационаре. После оказания первой помощи пациента экстренно госпитализируют в отделение интенсивной терапии или реанимации (на 2-й и 3-й стадии — обязательно). Здесь больному вводят препараты и экстренно обследуют: проводят общий анализ крови и мочи, биохимический анализ крови, оценивают газовый состав крови и коэффициент кислотно-щелочного баланса.
Также применяется рентгенография органов грудной клетки (R-ОГК), электрокардиография (ЭКГ) и, по показаниям, УЗИ сердца (ЭхоКГ). Если пациент проводит пикфлоуметрию, оценивают ее показатели в динамике. Пикфлоуметрия — это тест на предельную скорость потока воздуха при выдохе, который позволяет оценить работу органов дыхания. Регулярная пикфлоуметрия показана всем пациентам с бронхиальной астмой, так как позволяет вовремя скорректировать терапию на ранних этапах обострения, пока пациент еще хорошо себя чувствует.
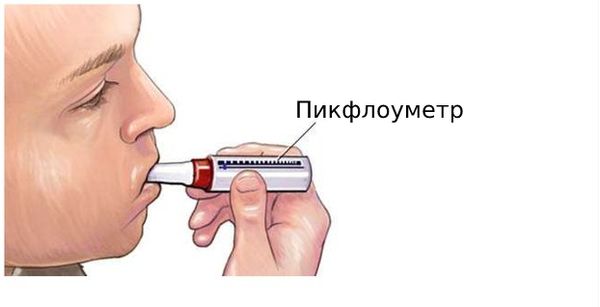
Пикфлоуметрия
Лечение астматического статуса
При экстренной ситуации с астмой, необходимо незамедлительно обратиться за госпитализацией. Часто лечение проводится в отделениях интенсивной терапии и реанимации.
Перед прибытием скорой помощи важно помочь пациенту принять вынужденное положение: посадить на стул или постель и опереться руками на спинку. Это способствует подключению вспомогательной мышцы дыхания. Последующую медицинскую помощь должны оказывать специалисты.
Экстренная помощь при астматическом статусе направлена на устранение кислородной недостаточности и снятие спазма бронхов. Стандартный алгоритм включает введение следующих препаратов:
- Глюкокортикостероиды — препараты быстрого действия, которые снижают воспаление и устраняют спазмы бронхов, останавливают скопление слизи и облегчают пропускание воздуха по дыхательным путям. Лекарства обычно вводят внутривенно, но могут использоваться и в таблетках (для экстренной помощи или после уменьшения острой фазы, чтобы уменьшить отёк). Дозировку необходимо подбирать индивидуально для каждого пациента. Самостоятельное принятие этих препаратов недопустимо: после приема может увеличиться артериальное давление, возникнуть сахарный диабет и миопатия.
- Метилксантины — второстепенные препараты, дополняющие гормональное лечение. Они также быстро улучшают проходимость бронхов и применяются под контролем специалиста, так как могут вызвать судороги, понижение артериального давления, нарушения сердечного ритма и кому.
- Бронхорасширяющие препараты (Сальбутамол, Беротек) — используют только в случае, если пациент не принял излишнюю дозу. В противном случае может возникнуть только побочное действие, а не лечебный эффект.
- Адреналин — также воздействует на бронхи: сначала расслабляет мышечные клетки, затем расширяет просвет. Применяется при развитии анафилактической формы и только по рекомендации специалиста, так как адреналин часто вызывает тахикардию и может сильно повлиять на обмен веществ в сердце.
- Антигистаминные препараты — также могут применяться при анафилактической форме внутривенно.
- Капельница с раствором глюкозы — помогает устранить гиповолемию, то есть увеличить объем крови. Из-за дисбаланса кислорода и углекислого газа астматический синдром усложняется острой недостаточностью жидкости. Ее необходимо восполнить, чтобы стабилизировать состояние пациента. Можно использовать любой раствор для замены плазмы, но не рекомендуется применять 0,9%-й натрий хлорид из-за его способности усилить отек. Также на первой стадии астматического статуса не следует вводить 4%-й раствор соды. Капельницы применяют только под наблюдением специалиста, который контролирует центральное венозное давление, так как может развиться отек легких и перегрузка сердца. Также необходимо помнить, что системные глюкокортикостероиды повышают уровень глюкозы, поэтому при дополнительном введении может развиться сахарный диабет, а без контроля — гипергликемическая кома. Если глюкозу всё же необходимо ввести, то обязательно добавляют инсулин .
- Антикоагулянты — назначают при необходимости, проводится кислородная терапия. После восстановления дыхания необходимо восстановить текучесть крови и стабилизировать уровень кислорода. При этом строго контролируют показатели крови, чтобы не допустить избытка углекислого газа.
- Антибиотики — применяют при явных признаках бактериальной инфекции: лихорадке, гнойной мокроте и клинических и/или рентгенологических признаках пневмонии. Астматическое состояние усиливает чувствительность к инфекциям, поэтому повышается риск развития вторичной инфекции .
- Искусственная вентиляция легких — процедура нормализует кислородный баланс, насыщает органы кислородом и восстанавливает функции легких. На ранних стадиях лучше использовать неинвазивную вентиляцию с положительным давлением, при ухудшении потребуется интубация — введение эндотрахеальной трубки.
- Реанимация — если пациент потерял сознание и практически перестал дышать, астматическое состояние временно становится менее приоритетным и требуется помощь реаниматолога.
У половины пациентов снижен уровень магния, и может потребоваться введение сульфата магния. Препарат также препятствует сокращению гладкой мускулатуры, что уменьшает бронхоспазм. Сульфат магния используют только по назначению специалиста, так как вещество может оказать угнетающее действие на нервную систему и резко снизить артериальное давление.
В крайних случаях может применяться терапия гелиоксом, но это возможно редко, так как требуется специальное оборудование. При такой терапии увеличивается объем форсированного выдоха за секунду (ОФВ1), а лекарства лучше проникают в дальние участки бронхов .
Если состояние стало второй или третьей стадией, то алгоритм экстренной помощи дополняется следующими мерами:
Лечение астматической ситуации не заканчивается эпизодической помощью: важно принять меры для предотвращения возникновения аналогичной ситуации.
Прогноз. Профилактика
При правильном лечении у пациента хороший прогноз, однако врач должен строго контролировать его состояние. На поздних стадиях астматического статуса труднее проводить лечение.
Примерно 9% пациентов, перенесших ИВЛ при астматическом статусе, в будущем могут снова нуждаться в ней. Риск смерти у таких пациентов составляет 14% в течение первых трех лет после приступа и до 23% в течение шести лет.
Во время восстановительной фазы пациента постепенно, за 1,5-7 суток, переводят на обычное медикаментозное лечение: используют β2-агонисты короткого и длительного действия (например, сальметерол и формотерол) и комбинированные препараты (например, беродуал) в виде ингаляций.
Пациенту и его близким необходимо строго следовать рекомендациям врача, особенно после выписки из больницы.
Профилактика астматического статуса
Развитие астматического статуса означает ухудшение течения бронхиальной астмы.
Чтобы предотвратить развитие тяжелых приступов, пациенты с астмой должны:
- регулярно проходить обследование;
- избегать стрессов и физического перенапряжения;
- стараться снизить минимально эффективную дозу бронходилататора;
- вести здоровый образ жизни;
- устранить профессиональные и домашние аллергены: убрать из дома пыль, перо и пух (из подушек и одеял), растения и домашних животных или пройти АСИТ (аллерген-специфическую иммунотерапию);
- осушать и обрабатывать противогрибковыми средствами влажные помещения;
- питаться гипоаллергенной диетой;
- сменить место жительства в период цветения растений;
- принимать постоянно базисную противовоспалительную терапию.
Список литературы
- Мазурин А. В., Воронцов И. М. Основы детских болезней. — Второе издание, дополненное, расширенное и пересмотренное. — Санкт-Петербург: Фолиант, 2000. — 924 страницы.
- Основы детских болезней / под редакцией А. А. Баранова. — Москва: Медицина, 1998. — 331 страница.
- Усов И. Н., Чичко М. В., Астахов Л. Н. Практические навыки педиатра. — Минск: Вышэйшая школа, 1990. — 400 страниц.
- Детские болезни / под редакцией Л. А. Исаевой. — Третье издание. — Москва: Медицина, 2002. — 591 страница.
- 2022 GINA Report. Глобальная стратегия по управлению и профилактике астмы. — Глобальная инициатива по борьбе с астмой, 2022.
- Шабалов И. П. Детские болезни. Том 1. — Шестое издание. — Санкт-Петербург: Питер, 2011. — 928 страниц.
- Федосеев Г. Б. Общая аллергология. Том 2. — Санкт-Петербург: Нормед-Издат, 2001. — 816 страниц.
- Руководство по практическим навыкам педиатра / под редакцией В. О. Быкова. — Второе издание, дополненное и пересмотренное. — Ростов-на-Дону: Феникс, 2009. — 574 страницы.
- Маюн Л. Б., Гаймоленко И. Н. Аллергические заболевания у детей: методические рекомендации для врачей. — Чита, 2002. — 78 страниц.
- Балаболкин И. И. Пищевая аллергия у детей // Аллергология. — 1999. — № 1. — С. 43.
- Почивалов А. В. Детские болезни: учебное пособие. — Воронеж: ВГМА им. Н.Н. Бурденко, 2014. — 272 страницы.
- Клиника, диагностика и лечение астматического состояния у больных бронхиальной астмой: методические рекомендации / под редакцией Е. И. Голуб, Т. П. Сизых. — 2011.
- Астматический статус // Русский медицинский журнал. — 1999. — № 1. — С. 16.
- Бронхиальная астма: учебное пособие / под редакцией Т. В. Бараховской — Иркутск: ИГМУ, 2015. — 52 страницы.
- Чучалин А. Г. Бронхиальная астма. — Москва: Медицина, 1985. — 160 страниц.
- Patel B. K. Недостаточность вентиляции // MSD Manual. — 2022.
- Авдеев С. Н. Интенсивная терапия в пульмонологии. Том 1. — Москва: Атмосфера, 2014. — 302 страницы.
- Зильбер З. К. Неотложная пульмонология. — Москва: ГЭОТАР-Медиа, 2009. — 264 страницы.
- Олейников В. Э., Бондаренко Л. А., Герасимова А. С. Бронхиальная астма: учебно-методические рекомендации. — Пенза: ПГУ, 2003. — 56 страниц.
Физические факторы, способствующие развитию астматического статуса
Один из основных факторов, относящихся к физическим, — это изменения в метеорологических условиях. Например, резкое похолодание или повышенный уровень влажности могут вызвать ухудшение состояния пациентов с астмой. Кроме того, гипоксемия (снижение уровня кислорода в крови) также может стать причиной обострения заболевания.
Психоэмоциональные факторы играют значительную роль в развитии астматического статуса. Сильный стресс, нервное напряжение или депрессия могут привести к бесконтрольному сокращению бронхов и ухудшению функции дыхания.
Кроме того, инфекции дыхательных путей являются одной из основных причин обострения астмы. Например, вирусные или бактериальные заболевания могут привести к увеличению воспаления в бронхах и ухудшению дыхательной функции.
Для предотвращения обострения астматического статуса необходимо учитывать все вышеперечисленные факторы, включая метеорологические условия, психоэмоциональное состояние, инфекции и другие внешние стимулы. Важно также правильно подбирать лечение, включая применение бронхорасширяющих средств, глюкокортикостероидов и других лекарственных препаратов под наблюдением врача.
Роль наследственности в развитии астматического статуса
В данном разделе мы рассмотрим, как наследственные факторы могут влиять на развитие астматического статуса у человека. Наследственность играет важную роль в предрасположенности к аллергическим реакциям и астме, что может сказаться на характеристиках и тяжести заболевания.
| В ходе лечения астматического статуса обычно применяются противовоспалительные средства, которые способствуют снижению воспаления в бронхах и снижению чувствительности к раздражителям. Также применяются бронходилататоры, которые расширяют бронхи и облегчают прохождение воздуха через них. |
| Для лечения астматического статуса могут применяться различные виды лекарственных препаратов, такие как глюкокортикостероиды, симпатомиметики и другие. Кроме того, могут применяться препараты для облегчения дыхания в случае обострения астмы, например, Беротек. |
| Очень важно выбирать правильное лечение в зависимости от характеристик заболевания и индивидуальных особенностей пациента. С учетом наследственности и особенностей течения заболевания, врач может подобрать оптимальный курс лечения, который будет наиболее эффективным и безопасным для пациента. |
Виды лекарственных препаратов для лечения астматического статуса
| Тип лекарства | Действие | Примеры |
|---|---|---|
| Бронходилататоры | Расширяют дыхательные пути, облегчая дыхание | Сальбутамол |
| Глюкокортикостероиды | Уменьшают воспаление и улучшают функции лёгких | Беклометазон |
| Антигистаминные средства | Снижают выделение слизи и подавляют аллергические реакции | Лоратадин |
| Муколитики | Разжижают слизь, облегчая отхождение | Ацетилцистеин |
Важно помнить, что самолечение астмы может привести к обострению заболевания. Пациентам необходимо обращаться к врачу для назначения подходящего лечения и регулярного контроля состояния здоровья. Выбор оптимальных препаратов и их правильное использование могут значительно улучшить качество жизни людей, страдающих от астматического статуса.
Физиотерапия в комплексном лечении астматического статуса
Пациентам с астматическим статусом показаны различные виды физиотерапии, в том числе ингаляции с препаратами, например, Беротеком. Этот препарат, принимает основное место среди других противовоспалительных препаратов, так как неадекватное лечение аллергической реакции может вызвать острую гипоксемию, что приводит к перегрузке дыхательной системы.
Физиотерапия дает возможность улучшить респираторные функции и сделать процесс дыхания более легким. С ее помощью у пациентов с астматическим статусом улучшается способность дыхательной системы к очищению воздуха от мелких частиц, вызванных аллергией, полипами и другими факторами.
Видео по теме:
Вопрос-ответ:
Как опасен астматический статус для жизни пациентов?
Астматический статус является опасным осложнением бронхиальной астмы, которое может привести к острой дыхательной недостаточности, полной обструкции легких, острой легочной сердце и даже коме из-за нехватки кислорода. Летальность этого состояния составляет около 17%, поэтому необходимо немедленно обращаться за медицинской помощью.
Чем отличается астматический статус от обычного приступа астмы?
Астматический статус отличается тем, что он протекает тяжелее и дольше, чем обычный приступ астмы. Он устойчив к стандартной терапии и сопровождается острой дыхательной недостаточностью. Пациенту необходимо принять вынужденную позу, например, сесть на стул или кровать и опереться руками на спинку, а затем вызвать скорую помощь.
Какие причины могут привести к развитию астматического статуса?
К основным причинам развития астматического статуса относятся обострение хронических заболеваний легких, острая пневмония, синусит, операция по удалению полипа, перерывы в лечении кортикостероидами и передозировка бронхорасширяющими препаратами. Пациенты могут использовать эти препараты неконтролируемо, повышать дозировку или принимать их недостаточно, что может быть опасно.
Какие симптомы свидетельствуют о наступлении астматического статуса?
Симптомы астматического статуса включают приступ удушья, который может осложняться полной обструкцией легких, острым легочным сердцем и комой из-за нехватки кислорода. Также могут наблюдаться гиперкапния и артериальная гипоксемия, вызванные избытком CO2 или очень низким уровнем кислорода в крови.