По новейшим обнаружениям Росстата, количество пациентов, столкнувшихся со злокачественными опухолями, увеличивается: впервые данное заболевание было выявлено в 2014 году у 510 500 человек. В следующем 2015 году уже 524 300 человек получили такой диагноз, а в 2016 году — у 530 500 человек. Возможно, это связано как с ростом случаев заболеваемости, так и с совершенствованием методов диагностики. Ежегодно от онкологических заболеваний умирает примерно 300 000 человек.
Болевой синдром при раковых заболеваниях встречается у 24-86% пациентов в период лечения злокачественной опухоли и у 21-46% пациентов на этапе ремиссии. Учитывая, что количество таких пациентов в России превышает 3 400 000 человек, становится очевидным, что спрос на обезболивающую терапию огромен, особенно учитывая, что на последней стадии онкологического процесса частота боли практически 100%.
Согласно определению Международной Ассоциации изучения боли (IASP), болевое ощущение — это неприятное комбинированное чувство, связанное с фактическим или возможным повреждением тканей, или описанное как таковое повреждение.
Острая боль является нормальной реакцией организма на агрессивное воздействие на ткани. Хроническая боль длится более трех месяцев и превышает продолжительность времени, необходимого для восстановления поврежденных тканей организма.
При онкологических заболеваниях боль может иметь несколько источников:
- первичное механическое действие опухоли — сдавление, растяжение тканей;
- выделение опухолью химических веществ (медиаторов), способных провоцировать боль;
- вовлечение нервных стволов в опухоль;
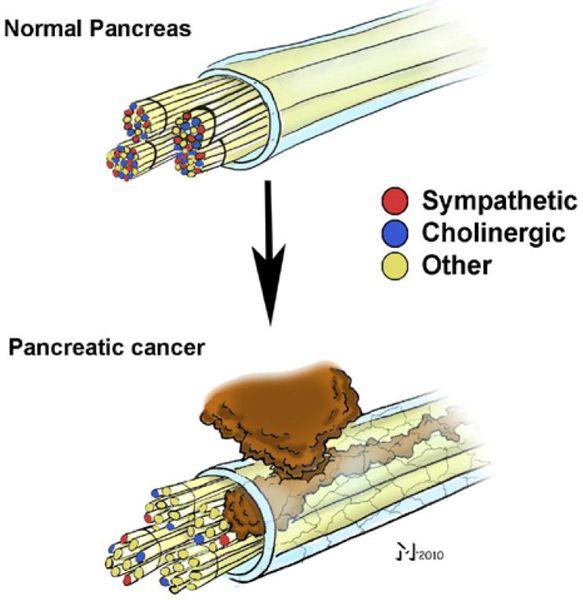
Распространение опухоли на нервные стволы
- боль, возникающая из-за продолжительного расположения пациента в горизонтальном положении и изменения в обмене веществ тканей;
- боль, вызванная химиотерапией или облучением, повреждающим одиночные или множественные нервные волокна (полинейропатии, мононейропатии).
На характер и восприятие боли также оказывает влияние формирующаяся депрессия у большинства пациентов с раковыми опухолями.
Если вы заметили какие-то симптомы, похожие на описанные, обязательно обратитесь к врачу. Не рискуйте своим здоровьем и не принимайте решения о лечении самостоятельно!
Признаки возникновения рака
Боль является одним из симптомов заболевания и представляет собой разнообразные дурные ощущения, которые могут быть восприняты по-разному каждым пациентом.
Используемые характеристики боли могут быть различными: она может быть режущей, колющей, пульсирующей, ноющей, жгучей и так далее.
Также стоит обратить внимание на частоту и продолжительность боли: она может быть приступообразной, периодической или постоянной. Очень важно провести тщательный анализ болевых ощущений пациента, чтобы определить полную картину его страданий. Также следует выявить возможные вторичные болевые симптомы, которые пациент может не осознавать из-за концентрации на основной боли.
На ранних стадиях рака боли могут отсутствовать, так как опухоль еще небольшая и не раздражает нервные окончания.
Патогенез болей при онкологии
Генезис возникновения болевого ощущения представляет собой сложный процесс, включающий:
- работу периферических чувствительных рецепторов;
- взаимодействие с различными химическими веществами-медиаторами (такими, как гамма-аминомасляная кислота, серотонин, эндорфины, энкефалины, простагландины, субстанция Р, глутамат, норэпинефрин, брадикинин и т. д.);
- проведение болевых сигналов по проводящим путям;
- работу подкорковых и центральных центров, отвечающих за восприятие боли.
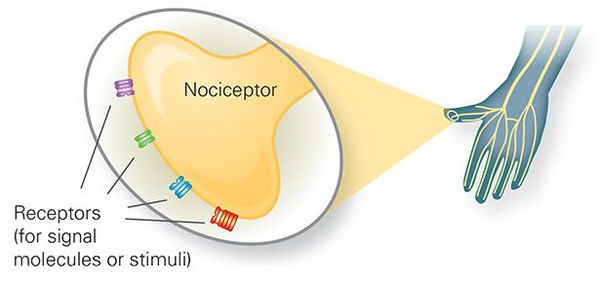
Периферические чувствительные рецепторы
Начальный болевой сигнал возникает при раздражении ноцицепторов (механическом, температурном или химическом) и передается по нервным волокнам (быстрым миелинизированным A-дельта волокнам и медленным C-волокнам) в задние рога спинного мозга, где происходит переключение на спиноталамический тракт противоположной стороны.
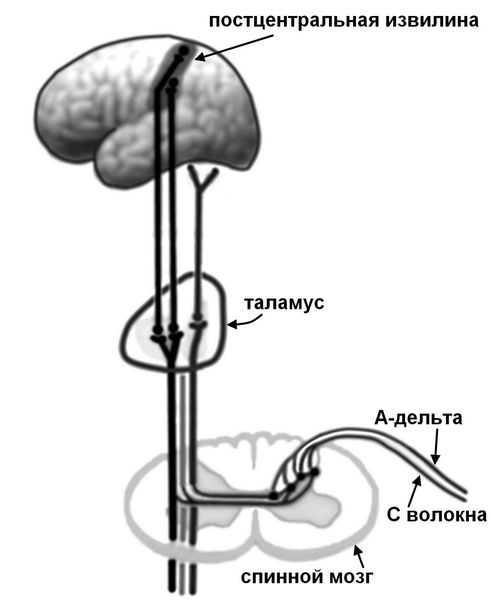
Цепочка передачи нервных импульсов
Далее импульс проходит через подкорковые центры (таламус) и оценивается в зоне чувствительной коры. Кроме того, при анализе болевого сигнала участвуют другие структуры, связанные с памятью и эмоциями (лимбическая система, островковая доля, гиппокамп, поясная извилина).
При формировании хронической боли важную роль играет центральная сенситизация (перереакция ноцицептивных нейронов в центральной нервной системе на явные или скрытые возбуждающие факторы). Механизм противоболевой реакции осуществляется за счет подавления работы интернейронов (промежуточных нейронов) в задних рогах спинного мозга. Активация противоболевых механизмов может исходить от передних отделов поясной извилины, миндалевидного тела, гипоталамуса, а также через серое вещество около водопровода мозга и ядра продолговатого мозга.
Классификация и стадии развития болей при онкологии
Различение боли можно провести по нескольким признакам:
- по месту возникновения:
- локальная (голова, живот, конечности и другие);
- распространенная;
- по органу или системе, вызывающей боль (нервная система, костно-мышечная система, желудочно-кишечный тракт и другие);
- по продолжительности:
- приступообразная;
- постоянная;
- рецидивирующая с периодами облегчения;
- по общему времени существования:
- острая;
- хроническая (которая длится более 3-6 месяцев);
- по степени выраженности:
- умеренная;
- средняя;
- тяжелая;
- по механизму развития:
- ноксицептивная;
- невропатическая.
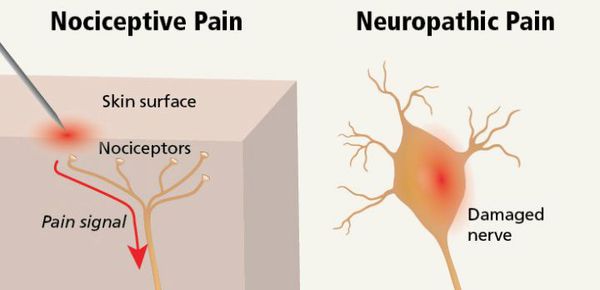
Механизмы развития боли
Ноксицептивная боль возникает при повреждении тканей и возбуждении тонких А и С нервных волокон (ноксисепторов). Она может быть соматической и висцеральной.
Соматическая ноксицептивная боль возникает при раздражении ноксисепторов в мышцах, скелетных костях или коже. Такая боль чаще всего локализована. Она может быть прерывистой или постоянной, характеризуется как тупая, острая, давящая, пульсирующая, колющая, растягивающая, пронзающая, жалящая, расширяющаяся и другие.
Висцеральная ноксицептивная боль возникает из-за раздражения ноксисепторов в органах с интенсивной симпатической иннервацией (полые органы или гладкая мускулатура). Она обычно имеет широкое распространение, менее определенная, чаще всего тупая хроническая с эпизодами усиления, часто описывается как сдавляющая, тянущая, приступообразная.
Невропатическая боль возникает вследствие заболевания или повреждения соматической нервной системы (с первичным поражением периферических нервов или вследствие поражения центральной нервной системы). Она может быть сопутствующей ноксицептивным болям или представлять собой самостоятельное явление — послеампутационные боли, болевой синдром при развитии невропатии во время химиотерапии, вследствие вовлечения нерва в опухоль, при вирусных инфекциях, поражающих нервы (например, послегерпетические невропатии) и диабетическую полиневропатию.
Характеристики такой боли: жгучая, колющая, «как будто облили кипятком», «жжет как от крапивы». Чувствительность кожи в зоне боли обычно снижена и, как правило, сопровождается пaresthesia и гиперпатией (возникновением неприятных или болевых ощущений при малейшем прикосновении — например, при ношении одежды и далее).
Осложнения болей при онкологии
Осложнения, возникающие при длительном болевом синдроме, часто связаны с прогрессированием основного заболевания и негативными последствиями от принимаемых лекарств.
Прием наркотических обезболивающих средств может вызвать проблемы с кишечником, тошноту, сонливость, физическую и даже психическую зависимость, а также, в редких случаях, привести к передозировке, сопровождающейся снижением кровяного давления и нарушениями дыхания.
Использование инвазивных методов для лечения боли также не лишено своих рисков и осложнений, характерных для каждой процедуры или операции. Несправленная боль часто приводит к нарушению качества жизни, проблемам со сном, депрессии, сложностям в общении и так далее.
Болевой синдром в сочетании с другими проявлениями онкологических заболеваний (усталостью, эмоциональным истощением) может вызвать у пациента экзистенциальный стресс. Больные часто испытывают страх перед новыми приступами боли, что подчеркивает важность психотерапевтической поддержки в лечении болевого синдрома.
Диагностика болей при онкологии
Боль — это индивидуальное чувство пациента, неподдающееся измерению с помощью инструментов или анализов, которые лишь могут определить возможные причины боли, но не ее силу и переносимость для пациента.
Основным способом диагностики боли остается беседа с пациентом, позволяющая уточнить особенности болевого синдрома. Для оценки уровня боли применяется визуально-аналоговая шкала боли.
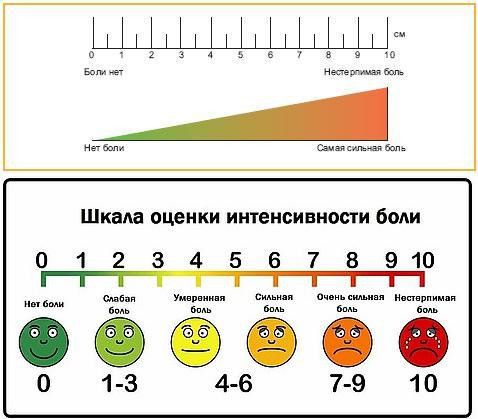
Визуально-аналоговая шкала, по которой оценивается интенсивность боли
Помимо шкалы боли существует множество других шкал для оценки качества жизни и боли, таких как Pain Detected, QLS и другие, дополняющие данные, полученные через визуально-аналоговую шкалу и самих пациентов.
Оценка боли может быть непосредственной (от пациента) или косвенной (на основе поведения, психологического анализа). Также изучаются возможности использования магнитно-резонансной томографии для оценки болевой реакции. Применяются методы функциональной МРТ, МРТ перфузии, анализ изменений объема и плотности серого и белого вещества в областях, ответственных за ощущение боли. С помощью трактографии оцениваются количество и связи в белом веществе мозга.
Путем электроэнцефалографии оценивается активность мозга и образование патологических связей. При оценке и формировании хронического болевого синдрома принимают участие разнообразные центры мозга (такие как островок, поясная извилина, сенсомоторная кора, таламус, серое вещество водопровода мозга и голубое пятно), с сложными между ними и с другими частями мозга связями.
На сегодняшний день пока не существует однозначного объяснения взаимосвязи всех этих структур с помощью МРТ и ЭЭГ, поэтому эти методы пока не применяются в повседневной практике.
Лечение болей при онкологии
В соответствии с рекомендациями ВОЗ и клиническими рекомендациями, медицинское лечение боли состоит из трех этапов.
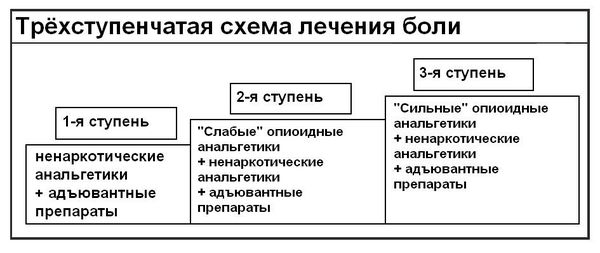
Этапы устранения боли
Использование препаратов первого этапа — неопиоидных анальгетиков — рекомендуется для лечения хронической боли слабой и средней интенсивности. На этом этапе используются препараты, такие как аспирин и парацетамол. Однако, есть ограничения из-за побочных эффектов и «потолка» обезболивания.
На втором этапе, когда болевой синдром усиливается, применяются слабые опиаты, такие как кодеин, дионин и трамал. Эти препараты могут быть в различных формах для удобства пациента.
При дальнейшем усилении боли и отсутствии эффекта от лечения переходят к препаратам третьего этапа — просидолу, норфину, морфину и др. Формы выпуска также могут различаться.
Однако, медицинская терапия не всегда решает все проблемы, поэтому важно применять комплексный подход и использовать интервенционные методы лечения боли.
Интервенционные методы лечения боли
К ним относятся: химическая и электрическая нейромодуляция, нейролиз периферических нервов, операции по пересечению проводящих путей болевой чувствительности и деструктивные операции на центрах болевого чувства головного мозга.
Решение о применении интервенционных методов принимает нейрохирург после всесторонней оценки состояния пациента.
Прогноз. Профилактика
Прогноз у пациентов с раковыми заболеваниями определяется в основном ходом основной болезни.
Предотвращение развития болевого синдрома при онкологических заболеваниях затруднительно и, как правило, включает в себя следующие моменты:
- осуществление адекватной терапии с соблюдением принципов реализуемой медикаментозной терапии;
- прием препаратов по графику, а не по желанию;
- начало лечения ненаркотическими анальгетиками с последующим переходом при необходимости к слабым, а затем к сильным опиоидам;
- строгое следование дозировкам и схемам приема;
- прием лекарств через рот должен быть продолжительным — это самый удобный способ для больного, особенно в домашних условиях;
- лекарства с плацебо-эффектом не рекомендуется использовать для облегчения боли у онкологических пациентов;
- комплексный подход к лечению пациента — своевременная хирургия в максимально возможных объемах, применение лучевой и химиотерапии, правильная медикаментозная терапия против боли, участие нейрохирурга при оценке сложных болевых синдромов, психологическая и социальная реабилитация.
Список литературы
- Годовой отчет о демографической ситуации в России. 2017 г.: Статистический сборник / Росстат. — М., 2017. — 263 стр.
- Хронический остаточный болевой синдром (ХОБС) у взрослых больных, требующих паллиативной медицинской помощи / Клинические рекомендации. — 2016. — 60 стр.
- Владимир Владимирович Брюзгин. Методы лечения длительной боли у онкологических пациентов // IV Российская конференция по онкологии. — 2000.
- Международная ассоциация изучения боли. [Электронный ресурс]. Дата обращения: 02.10.2018.
- Федеральная служба государственной статистики. [Электронный ресурс]. Дата обращения: 02.10.2018.
- Алексей Дмитриевич Каприн и коллеги. Лекарственное лечение хронического болевого синдрома у онкологических больных. – М.: МНИОИ им. П.А. Герцена — филиал ФГБУ «ФМИЦ им. П.А. Герцена» Минздрава России, 2015. — 48 стр.
- Дермот Р. Боль при онкологических заболеваниях: Оценка, диагностика и лечение // Lippincott Williams & Wilkins. — 2010. — 464 с.
- Боль при онкологии: Оценка и лечение. 2 изд. / Э.Д. Брюера, Р.К. Портенои // Издательство Cambridge University. — 2009.
- Конрад П. Лезия заднего корешка, мидлайн-миелотомия и антеролатеральная кокотомия // Нейрохирургические клиники Северной Америки. — 2014. — С. 699-722.
- Игорь Штаусс, Александр Бергер, Бен Моше С., Моше Арад и др. Двойная антериорная стереотактическая цингулотомия для неотвратимой онкологической боли // Стереотактическая и функциональная нейрохирургия. — 2017; 95:400-408.
- Гебхарт Г.Ф., Шмидт Р.Ф. Энциклопедия боли. 2 изд. // Springer-Verlag. — 2013.
- Джонатан П. Менон. Внутричерепные аблятивные процедуры для лечения хронической боли // Нейрохирургические клиники Северной Америки. — 2014. — С. 663-670.
- Роберт Болаш, Нагиб Мехаил. Интратекальные насосы от боли: показания, выбор пациентов, техники и результаты // Нейрохирургические клиники Северной Америки. — 2014. — С. 735-742.
- Нейроизображение боли / Саба Л. // Издательство Springer International Publishing — 2017.
- Иэн Гилрон, Рольф Барон, Теодор Йенсен. Невропатическая боль: принципы диагностики и лечения // Процедуры клиники Майо. — 2015; 90(4):532-45.
- Абдельмонем Раслан, Кимберли Бурчил. Нейрохирургические достижения в лечении боли при раке // Текущие отчеты о боли и головная боль. — 2010; 14(6):477-82.
- Чарльз Ф. фон Гунтен. Патофизиология боли при раке // Журнал детской гематологии и онкологии. — 2011; 33:12-18.
- Маргарита Хен ван Эвердинген, Ян де Рийк, Андре Кессельс, Ханс Шаутен. Распространенность боли у пациентов с раком: систематический обзор за последние 40 лет // Журнал онкологии. — 2007; 18(9):1437-49.
- Всемирная организация здравоохранения. Лестница облегчения боли при раке. — Сентябрь, 2015.
- Майкл Брукс, Стивен Эльдейб, Эдвард Баттерхем. Монотерапия зиконотидом: Систематический обзор рандомизированных контролируемых испытаний // Текущая нейрофармакология. — 2017; 15(2):217-31.
- Ирина Евгеньевна Куприянова, Сергей Анатольевич Тузиков, Елена Станиславовна Гураль. Качество жизни и психические расстройства у больных с раком различной локализации // Сибирский журнал онкологии. — 2014. — №2. — С. 65-70.
Вопрос-ответ:
Почему количество пациентов со злокачественными новообразованиями по данным Росстата растёт?
Увеличение количества пациентов с диагнозом злокачественных новообразований может быть связано как с увеличением заболеваемости, так и с улучшением диагностики. В 2014 году данный диагноз был установлен у 510 500 человек, в 2015 году — у 524 300 человек, а в 2016 году — у 530 500 человек.
Сколько человек умирает от онкологических заболеваний в России ежегодно?
Смертность от онкологических заболеваний составляет примерно 300 000 человек в год.
Какая доля пациентов со злокачественными опухолями сталкиваются с болевым синдромом?
Болевой синдром при онкозаболеваниях встречается у 24-86% пациентов в процессе лечения злокачественной опухоли и у 21-46% пациентов в стадии ремиссии.
Сколько пациентов нуждаются в обезболивающей терапии в России?
С учётом наличия более 3 400 000 пациентов со злокачественными опухолями в России, становится очевидным, что количество нуждающихся в обезболивающей терапии велико, особенно учитывая, что в терминальной стадии онкологического процесса частота встречаемости боли достигает почти 100%.
Почему у пациентов со злокачественными опухолями часто возникает боль?
Боль у пациентов с онкологическими заболеваниями может быть вызвана несколькими причинами, такими как первичное травмирующее воздействие опухоли на ткани, распространение опухоли на нервные стволы, выделение опухолью химических веществ, вовлечение нервных стволов в опухоль или болевой синдром на фоне химиотерапии или облучения.




