Внутрипротоковая папиллома молочной железы — это доброкачественная опухоль, которая образуется в увеличенном протоке молочной железы. Прочие наименования этого состояния — это болезнь Шиммельбуша, цистаденопапиллома, кровоточащая грудь и заболевание Минца.
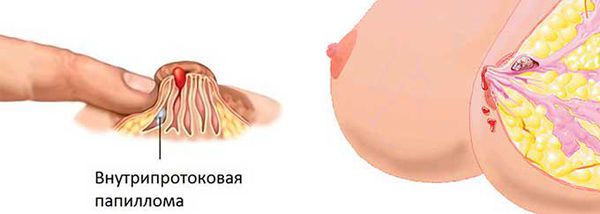
Внутрипротоковая папиллома молочной железы
Опухоль может возникать в далеких частях протоков, но наиболее часто формируется под ареолой, около соска. Молочный проток при этом расширяется и принимает вид кисты. Среди прочих доброкачественных опухолей цистоаденома появляется приблизительно в 1% случаев .
Новые образования могут быть обнаружены в любом возрасте. Их выявляют как у подростков, так и у женщин после наступления климакса. Однако в зависимости от возраста опухоли отличаются по структуре и вероятности развития злокачественных форм.
Внутрипротоковые папилломы считаются одним из проявлений мастопатии. Грудные железы — это орган, чувствительный к гормонам, поэтому любые внешние или внутренние воздействия на эндокринную систему могут стать провоцирующим фактором. Основные причины образования опухоли:
- расстройство яичников — нарушения в работе яичников, сопровождающиеся нарушениями менструального цикла, могут привести к дисбалансу гормонов и преобладанию воздействия эстрогенов;
- гиперплазия репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) могут возникать как результат избытка эстрагенов, так и способствовать поддержанию патологической выработки гормонов ;
- воспалительные процессы в яичниках — хроническое инфекционное поражение придатков приводит к нарушению гормональной функции, увеличивая риск развития новообразований в грудной железе;
- многократные искусственные аборты — прерывание беременности вызывает нарушение ритмичного выделения гормонов, терзает гипоталамо-гипофизарную систему, что приводит к развитию гиперплазических процессов ;
- отсутствие грудного вскармливания, беременностей с родами, периода лактации менее 1 месяца или более 1 года — во время кормления происходит окончательная зрелость и функциональная перестройка тканей молочной железы, и если у женщины было нехватка лактации, повышается вероятность появления пролиферативных заболеваний (со связанной избыточным ростом тканей);
- синдром поликистозных яичников — при этом нарушении в яичниках не созревают яйцеклетки, присутствует хроническая ановуляция, поэтому организм страдает от недостатка прогестерона.
Внутрипротоковая папиллома может развиваться на фоне различной мастопатии. Гиперплазия структуры грудных желез приводит к давлению на протоки, их расширению, а эндокринное нарушение способствует пролиферации эпителия.
Вероятность развития эпителиальных новообразований возрастает в следующих случаях:
- сахарный диабет, болезни щитовидной железы;
- раннее начало менархе, поздний климакс;
- ожирение или избыточный вес;
- неправильное использование гормональной контрацепции .
Если у вас возникли симптомы, похожие на указанные, необходимо незамедлительно обратиться к врачу. Самолечение может нанести вред вашему здоровью!
Признаки внутрипротоковой папилломы молочной железы
Маленькие цистаденомы могут долгое время не проявлять себя. Они находятся в тканях под соском и ареолой, и чаще всего не вызывают боли. Однако женщина может заметить выделение капель крови из соска после небольшого сдавления груди.
При самопальпации груди можно определить признаки новообразования. Рекомендуется проводить осмотр в первые дни после менструации, когда грудь находится в расслабленном состоянии. Если делать пальпацию во второй фазе цикла, можно ошибочно принять отёчность за опухоль.
При осмотре груди можно обнаружить тяжесть или уплотнения. Если папиллома сочетается с узловой мастопатией, женщине могут быть заметны уплотнения. Часто при самопальпации можно обнаружить кровянистые выделения из соска, и небольшую подвижную опухоль под ареолой. Её сдавление может вызывать неприятные ощущения. Иногда новообразование имеет веретенообразную форму.
В случае запущенной папилломы, женщина может заметить выделения красно-коричневого цвета, которые загрязняют бюстгальтер. Иногда остаются корочки от высохшей крови на сосках.
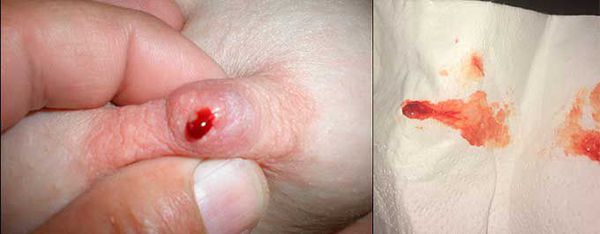
Кровь из сосков
Обычно на соске расположено 3-5 протоков груди, но при внутрипротоковой папилломе видно выделение только из одной точки. Если опухоль находится глубоко, то кровь может идти из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Процесс развития внутрипротоковой гиперплазии в молочной железе подобен другим гиперпластическим изменениям. Молочная железа чувствительна к уровню половых гормонов, преимущественно эстрогенов. После начала полового созревания под воздействием эстрогенов в первой фазе менструального цикла происходит активация пролиферативных процессов, которые регулируются при помощи прогестерона, уровень которого повышается после овуляции. У женщин с нарушениями менструального цикла это балансирование не происходит.
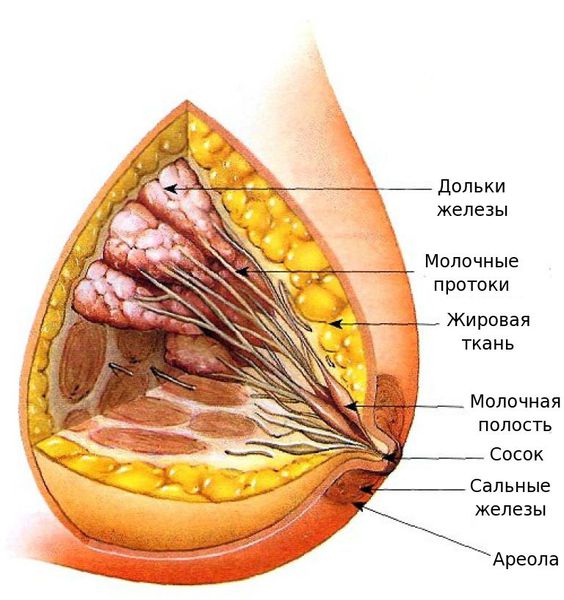
Строение молочной железы
При несбалансированном действии эстрогенов в тканях груди происходят следующие изменения:
- происходит увеличение числа эпителиальных клеток;
- нарастает выработка факторов роста;
- активизируется деятельность фибробластов;
- повышается концентрация протоонкогенов.
Однако не у всех женщин с нарушениями гормонального баланса происходит развитие внутрипротоковой папилломы. Для этого необходимо нарушение иммунных механизмов и снижение апоптоза — программированной гибели клеток. Патологическим клеткам предоставляется возможность делиться, что приводит к появлению атипичных структур.
Влияние эстрогенов подтверждается результатами иммуногистохимических анализов. Участки атипической и типичной гиперплазии отличаются увеличением количества рецепторов к эстрогенам .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
В зависимости от их количества, внутрипротоковые папилломы подразделяются на разные типы:
- Одиночные — это единичное новообразование, которое чаще всего встречается в конечных отделах протоков и характерно для женщин в период климакса;
- Множественные — они не имеют строгой локализации и могут встречаться в разных отделах молочной железы, как в глубине тканей, так и на поверхности, чаще всего встречаются у женщин репродуктивного возраста.
Особый тип внутрипротоковых папиллом представлен папилломами, которые образуются в подростковом возрасте.
Существует гистологическая классификация новообразований, согласно которой различаются два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, характеризующаяся увеличением количества клеточных слоев, иногда до полного перекрытия просвета.
- Атипичная протоковая гиперплазия — в данном случае наблюдается увеличение слоев клеток, которые характеризуются цитологической атипией.
- Папиллярная, или слабо выраженная;
- Фестончатая (криброзная), с многочисленными выступами или умеренно выраженная;
- Солидная, или выраженная.
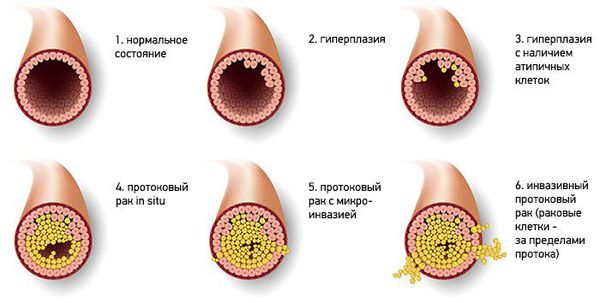
Классификация опухолей протоков молочных желез
Типичная протоковая гиперплазия может быть нескольких видов:
В типичной гиперплазии присутствует гетерогенная клеточная популяция с клетками различной формы и размера, ориентированными беспорядочно. Пространство между фестончатыми краями отличается по диаметру и контурам. Исследования показывают наличие множества рецепторов к эстрогенам в новообразовании.
При атипической протоковой гиперплазии клеточная популяция мономорфная. Клетки одинакового размера и формы, с округлыми ядрами и чёткими границами. Этот тип клеток называется люминальными атипическими.
При внутрипротоковой папилломе с типичной гиперплазией чаще всего поражается одна молочная железа. В случае атипической гиперплазии у женщин поражение обеих молочных желёз наблюдается в 50 % случаев.
Осложнения внутрипротоковой папилломы молочной железы
Одна из основных угроз внутрипротоковой папилломы молочной железы заключается в возможности превращения её в злокачественную опухоль. Этот риск зависит от нескольких факторов. У женщин старше 45 лет папиллома, вероятно, может превратиться в рак из-за гормональных изменений. Ановуляторные циклы, при которых не происходит созревания яйцеклетки и не образуется желтое тело, выделяющее прогестерон, способствуют этому процессу. У молодых женщин вероятность злокачественных изменений ниже.
Если гистологическое исследование выявляет типичную протоковую гиперплазию, риск развития рака увеличивается в 2 раза по сравнению с другими доброкачественными пролиферативными процессами, такими как мастопатия. При атипической гиперплазии риски увеличиваются в 3-5 раз.
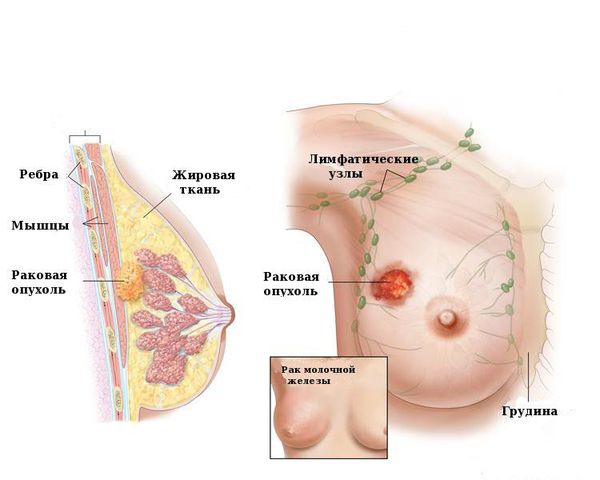
Рак груди
Медицинский специалист может предположить риск на раннем этапе диагностики. Важно поддерживать бдительность при обращении за помощью к женщинам старше 45-50 лет, у которых папиллома хорошо ощущается при пальпации, а также у кого имеются яркие выделения из сосков. При наличии кальцинатов, то есть плотных структур с отложением солей кальция, по данным УЗИ о новообразованиях, имеется вероятность перехода в рак. Такие доброкачественные опухоли явно видны при проведении маммографии.
После хирургического удаления множественных внутрипротоковых папиллом молочной железы часто возникает рецидив.
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна записаться на прием к маммологу. Первым шагом в диагностике является сбор анамнеза и осмотр. Доктор учитывает сопутствующие заболевания и факторы, которые могут вызвать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметрию груди, наличие локальных изменений, пальпирует грудь;
- лежа с руками за головой: производится пальпация глубоких слоев тканей.
Необходимо проанализировать выделения из молочной железы. Доктор аккуратно надавливает на сосок и берет отпечаток для цитологического анализа. По результатам можно сделать первые выводы о характере образования.
На начальном этапе диагностики в качестве скрининга может применяться радиотермометрия и электроимпедансная маммография. При радиотермометрии через кожу специальным датчиком измеряется электромагнитное излучение тканей и составляется график температуры. Опухоли обычно более горячие, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая отличается в опухолевых очагах. Эти методы помогают выявить процессы пролиферации и отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Основная идея заключается в том, что при активном клеточном делении, что происходит при гиперпластических заболеваниях, увеличивается кровоток и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия является информативной в 83 % случаев, специфичной в 90 %.
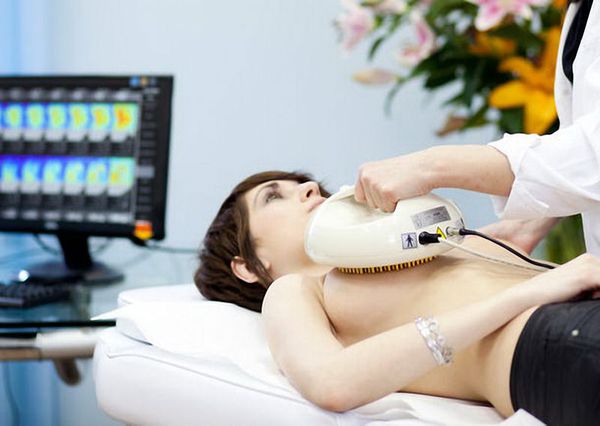
Электроимпедансная маммография
При электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируется рак .
УЗИ молочной железы проводится для поиска объемных образований, но при внутрипротоковой папилломе этот метод может быть неэффективным. Признаками патологии являются:
- расширение протоков;
- мягкая опухоль рядом с соском;
- гипоэхогенный характер образования (темнее на мониторе окружающих тканей);
- четкие контуры опухоли .
У женщин старше 45 лет УЗИ может быть недостаточно информативным из-за физиологических изменений в молочной железе. Маммография также не всегда покажет патологию протоков, если опухоль не распространится на окружающие ткани.
Определить место процесса помогает дуктография. Это рентгенологический метод, при котором контрастное вещество вводится в млечные протоки. Ее проводят при патологических выделениях из грудных желез, но не всегда. Нет необходимости делать дуктографию, если:
- молокообразные выделения: прозрачные, желтовато-зеленые или коричневые;
- нерожавшая женщина принимает лекарства, влияющие на функцию гипофиза;
- пациентка недавно родила или перестала кормить грудью .
Дополнительная подготовка перед дуктографией не требуется. Женщину предупреждают, что не следует выдавливать кровь из соска перед процедурой. Обследование занимает около 30 минут. Тонким катетером вводится в протоки, через который вводится контрастное вещество. Затем делается стандартный снимок, как при маммографии.
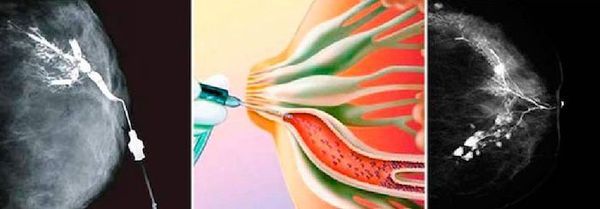
Дуктография
Результаты снимка оцениваются в тот же день. Обычно внутрипротоковая папиллома не позволяет контрасту пройти в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография безопасный метод диагностики патологии млечных протоков. Она безболезненна, но некоторые пациентки могут испытывать дискомфорт. По результатам исследования врач узнает точное местоположение патологического образования, чтобы взять образец тканей для гистологического анализа.
Для подтверждения или опровержения злокачественного процесса используются морфологические методы [reference:4:
- трепан-биопсия — с помощью специальной иглы извлекается образец тканей из патологического очага. Однако, согласно некоторым исследованиям, метод может быть не достаточно информативным при внутрипротоковых папилломах, поскольку клетки в этом типе новообразования гетерогенны, и при взятии материала можно выбрать только доброкачественную область. Существует риск ошибочного диагноза;
- вакуумная аспирационная биопсия — используется более крупная игла для извлечения образца тканей, чем при трепан-биопсии. Метод позволяет определить доброкачественный и злокачественный процессы .
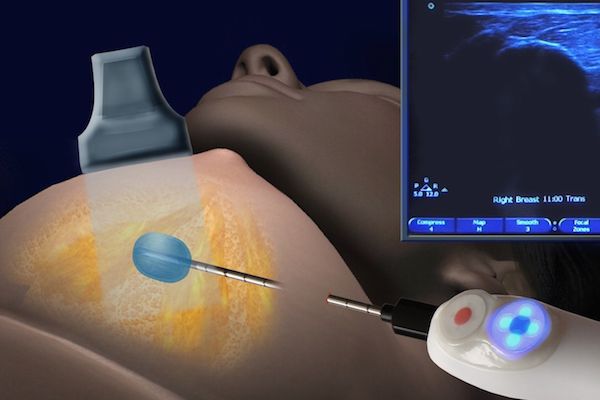
Трепан-биопсия
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удаленных во время операции, показывает, что в большинстве случаев диагнозы совпадают.
Лечение внутрипротоковой папилломы молочной железы
Лечение при внутрипротоковой папилломе не сводится к консервативной терапии. Основной метод заключается в хирургическом удалении опухоли, при этом применяются различные методики.
У молодых женщин и подростков с типичной протоковой гиперплазией, подтвержденной вакуумной аспирационной биопсией, допускается ожидание и наблюдение. Однако большинство исследователей сходятся во мнении, что папилломы, особенно в множественном виде, следует удалять.
Операция у женщин старше 45 лет обязательна, даже если процесс имеет доброкачественный характер. Исследователи рекомендуют следующий подход: если вакуумная биопсия подтверждает типичную гиперплазию, опухоль можно удалить при помощи вакуума, используя зонд G8-11.
При атипической протоковой гиперплазии, независимо от возраста, проводится секторальная резекция молочной железы. Техника операции отличается от обычной резекции при фиброаденоме. Хирургическое вмешательство выполняется в условиях наркоза. Сначала вводится красящее вещество в проток для точной локализации опухоли.
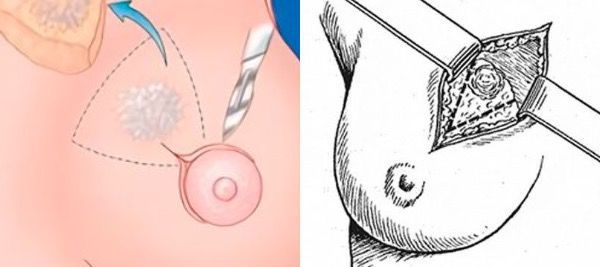
Cекторальная резекция молочной железы
Разрез делается вдоль ареолы. Под соском обнаруживается прокрашенный проток, который аккуратно извлекают из окружающих тканей и перерезают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку.
Полученный материал отправляется на гистологическое исследование для верификации вида новообразования. В 15% случаев послеоперационная диагностика выявляет, что в очаге присутствует инвазивный рак, а не гиперплазия.
Прогноз. Профилактика
При наличии единичной внутрипротоковой папилломы и правильном лечении прогноз выглядит благоприятным. Чем моложе женщина, тем меньше вероятность наличия злокачественных опухолей. Однако при наличии нескольких папиллом существует риск рецидива после операции.
Профилактика протоковых папиллом заключается в изменении образа жизни. Лактация оказывает защитное действие на молочные железы, однако женщина должна кормить ребенка грудью не менее месяца для сохранения позитивного эффекта. Сохранение лактации более года может привести к негативным последствиям.
Гормональные контрацептивы оказывают профилактический эффект на молочные железы, но лишь при их регулярном приеме в течение года или более. Применение препаратов соединения эстрогена, таких как тамоксифен, может, напротив, увеличить риск гиперпластических процессов в молочных железах.
Для профилактики протоковых папиллом необходимо своевременно диагностировать и лечить гинекологические заболевания. Миома, эндометриоз, кисты яичников и хронические воспалительные процессы представляют риск.
Искусственные аборты следует избегать, так как они могут нарушить гормональный баланс и увеличить вероятность опухолей в молочных железах. Женщинам, не планирующим беременность, необходимо выбрать эффективный метод контрацепции.
Основной метод профилактики — регулярные визиты к врачу и самодиагностика после месячных. После удаления протоковой папилломы рекомендуется женщинам посещать врача на осмотр 1-2 раза в год для своевременного обнаружения рецидива.
Список литературы
- Исследователи Варнакова Е.С. и Гурьева В.А. обсуждают особенности диагностики внутрипротоковой патологии молочной железы с использованием современных методов в своей статье, опубликованной в журнале «Современные проблемы науки и образования» в 2012 году.
- Врач Ирина Веселкова рассматривает заболевания молочной железы в статье, выпущенной в журнале «Медицинский вестник» в 2017 году.
- Ирине Высоцкой и ее коллегам из Российского общества онкомаммологов пришлось разработать клинические рекомендации по профилактике рака молочной железы, дифференциальной диагностике, лечению предопухолевых и доброкачественных заболеваний молочной железы в 2016 году.
- Доступный клинический протокол по доброкачественным новообразованиям молочной железы.
- Врачи Зайцев В.Ф., Банькова Е.М. и Моисеенко В.В. подробно рассматривают мастопатию и гинекомастию в своей книге, выпущенной издательством «Четыре четверти» в 2016 году.
- Ученые Иванов О.А. и Акишкин В.Г. вместе с коллегами написали учебное пособие «Основы клинической маммологии», изданное в Астрахани в 2008 году.
- Врачи Козырев М.А. и Марковская И.М. представили учебное пособие по заболеваниям молочной железы, выпущенное в Минске в 2007 году.
- Научные материалы конференции «Рак молочной железы-2017» отражают морфологические предикторы развития этого заболевания, представленные Викторией Кометовой.
- В статье, опубликованной в журнале «Медицина в Кузбассе» в 2018 году, Левченко К.Ф. и Баранов А.И. обращают внимание на значимость вакуумной аспирационной биопсии в диагностике и малоинвазивном лечении внутрипротоковых папиллом молочных желез.
- Патологи Fitzgibbons PL, Henson DE и Hutter RV обновили данные о доброкачественных изменениях в молочной железе и риске развития рака молочной железы в своей статье, опубликованной в журнале Arch Pathol Lab Med в 1998 году.
- Лопес-Гарсия М.А., Гейер Ф.С., Лакруа-Трики М. и другие исследователи пересмотрели предпосылки рака молочной железы, рассмотрели молекулярные особенности и обсудили пути прогрессирования в своей статье, опубликованной в журнале Histopathology в 2010 году.
- Автор Рейнольдс Х.Е. провел обширный обзор литературы по осуществлению биопсии хирургическим путем при сложных доброкачественных состояниях молочной железы в своей статье, опубликованной в журнале AJR Am J Roentgenol в 2000 году.
Симптомы и проявления внутрипротоковой папилломы молочной железы
В данном разделе мы рассмотрим влияние гормонального фона на развитие внутрипротоковой папилломы молочной железы. Гормоны играют ключевую роль в функционировании молочной железы, и любые нарушения в их сбалансированности могут привести к различным патологиям, включая внутрипротоковую папиллому.
Например, избыток гормонов, таких как пролактин, может способствовать развитию гиперплазии протоков молочной железы, что, в свою очередь, может привести к возникновению внутрипротоковых папиллом. При этом неправильное созревание эпителия протоков также является одним из факторов, способствующих развитию данного заболевания.
Другим важным аспектом является перестройка молочной железы, которая происходит при беременности и кормлении грудью. Интересно, что у женщин, которые завершили грудное вскармливание или имеют поздний или отсутствующий синдром менструации, уровень риска развития внутрипротоковых папиллом может быть выше из-за изменений в гормональном фоне.
Роль гормонального фона в развитии внутрипротоковой папилломы молочной железы
Гормональный фон играет важную роль в развитии внутрипротоковой папилломы молочной железы. Нарушения в процессах регуляции гормонов, таких как гипоталамо-гипофизарная система и функция яичников, могут привести к развитию данного заболевания.
Например, гиперпластические изменения в эпителии молочной железы могут быть вызваны избыточным выделением эстрогенов, что часто наблюдается на фоне ановуляции или поликистозных яичниках. Беременность, хроническое ожирение, дефицит овуляции также могут увеличить вероятность развития узловой формы папилломы.
Во взаимодействии с гормональным фоном гиперплазия стромы молочной железы способствует возникновению пролиферативных изменений, что увеличивает риск появления папилломы. Нарушения в секреции пролактина также могут играть свою роль, особенно в сочетании с эндометриозом.
Хирургические методы лечения внутрипротоковой папилломы молочной железы
| 1. Люмпэктомия | — удаление опухоли с минимальным объемом здоровой ткани вокруг |
| 2. Мастэктомия | — полное удаление молочной железы |
| 3. Экстирпация лимфатических узлов | — проводится при подтвержденном распространении опухоли на лимфатические узлы |
Выбор метода хирургического лечения внутрипротоковой папилломы молочной железы зависит от многих факторов, включая размер и локализацию опухоли, степень ее разрастания, а также индивидуальные особенности пациента. Важно провести обследование и консультацию у специалиста для выбора оптимального плана лечения, который обеспечит наилучшие результаты и минимальные риски для здоровья пациента.
Последствия удаления внутрипротоковой папилломы молочной железы
После операции по удалению внутрипротоковой папилломы молочной железы возможны различные последствия, связанные с гормональным дисбалансом и изменениями в организме женщины. Они могут быть как временными, так и длительными, влияя на общее состояние здоровья.
- Избыточное прерывание беременности и неправильное использование контрацепции могут способствовать развитию внутрипротоковой папилломы молочной железы и осложнить ее удаление.
- Гормональный фон имеет ключевое значение в появлении заболеваний молочной железы, таких как мастопатия, и их последствиях после удаления папилломы.
- Патологическая ановуляция, ритмическая анвуляция, а также инфекционные заболевания яичников и их придатков могут быть следствием избыточной секреции гормонов и способствовать возникновению патологической эпителия внутрипротоковой папилломы.
Видео по теме:
Вопрос-ответ:
Какие симптомы сопровождают внутрипротоковую папиллому молочной железы?
Симптомы внутрипротоковой папилломы могут включать в себя увеличение размеров груди, выделение кровавого секрета из соска, болезненность и покраснение груди. В некоторых случаях опухоль может быть болезненной на ощупь.
Каковы причины развития внутрипротоковой папилломы молочной железы?
Причинами развития опухоли могут быть дисфункция яичников, гиперпластические заболевания репродуктивных органов, а также другие факторы, влияющие на гормональный баланс в организме женщины.
Какова вероятность злокачественной дегенерации внутрипротоковой папилломы молочной железы?
Хотя внутрипротоковые папилломы обычно являются доброкачественными опухолями, в редких случаях они могут дегенерировать в злокачественные опухоли. Однако вероятность такого развития считается невеликой.
Каким образом диагностируется внутрипротоковая папиллома молочной железы?
Для диагностики внутрипротоковой папилломы могут осуществляться маммография, ультразвуковое исследование, магнитно-резонансная томография, биопсия и другие методы обследования.
Каковы возрастные особенности появления внутрипротоковой папилломы молочной железы?
Опухоли могут образовываться как у подростков, так и у женщин после климакса. При этом различные возрастные группы могут иметь различные характеристики опухоли и ее потенциальный риск развития злокачественности.
Как проявляется внутрипротоковая папиллома молочной железы?
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Симптомы могут включать в себя выделение крови из соска, уплотнение в молочной железе и боль при пальпации.
Какие факторы могут способствовать развитию внутрипротоковой папилломы молочной железы?
Основные причины развития опухоли включают в себя дисфункцию яичников, которая приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов, а также гиперпластические заболевания репродуктивных органов, такие как миома, эндометриоз и гиперплазия эндометрия. Эти факторы могут вызвать изменения в эндокринной системе и способствовать развитию папилломы.