Антенатальная гибель плода — это смерть плода в утробе до начала родов после 21 недели беременности. Она составляет до 39-42 % всех случаев мертворождения. При антенатальной гибели плода отсутствуют сердцебиение, дыхание, движения и пульсация сосудов пуповины.
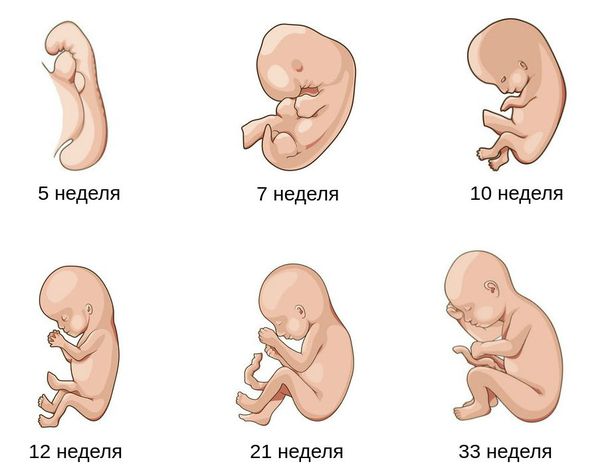
Сроки развития плода
По оценкам, каждый год рождается более 7200 мертворожденных детей. Даже в развитых странах Европы и Северной Америки уровень мертворождения не опускается ниже 1,3 %. В 2018 году в России уровень мертворождения составил 5,51 %. При этом 91,8 % всех случаев мертворождения были связаны с антенатальной гибелью плода. Однако за последние пять лет индикатор перинатальной смертности (смерть ребенка до и после родов) снизился.
Больше всего внутриутробная гибель плода наблюдается у девочек-подростков из-за незрелости организма, а также у женщин старше 35 лет. В этом возрасте у женщины часто возникают хронические заболевания, снижается овариальный резерв, то есть количество фолликулов в яичниках. Все это увеличивает риск невынашивания беременности из-за хромосомных патологий плода.
Также повышенный риск антенатальной потери у женщин с более чем двумя родами, привычным невынашиванием беременности, искусственными абортами, многоплодной беременностью, наличием рубца на матке после операции и при проведении ЭКО.
Существует множество причин внутриутробной гибели плода, как со стороны самого плода, так и со стороны матери.
Причиной прямой смерти считается дистресс-синдром плода, включающий все нарушения функции плода, в том числе движения и сердцебиение.
Косвенные причины антенатальной гибели плода:
- Врожденные аномалии развития плода — синдром Дауна, синдром Патау, синдром Эдвардса и другие.
- Инфицирование плода в утробе матери, часто возникающее при:
- инвазивной диагностике и лечении беременных — например, амниоцентезе, пункции сосудов пуповины;
- несоблюдении стерильности при введении препаратов внутрь матки;
- раннем разрыве околоплодных оболочек;
- инфекциях матери — TORCH-инфекциях, сифилисе, туберкулезе, урогенитальном хламидиозе и ВИЧ-инфекции.
- Экстрагенитальные заболевания матери — сахарный диабет, патологии щитовидной железы, почек и надпочечников, травмы, алкоголизм, курение, особенно при наличии воспалительных процессов в урогенитальной системе.
- Особенности беременности:
- различные формы преэклампсии;
- угроза прерывания беременности;
- фетоплацентарная недостаточность;
- инфекции;
- нарушения кровотока в матке и плаценте;
- тазовое предлежание плода.
- Неизвестные причины.
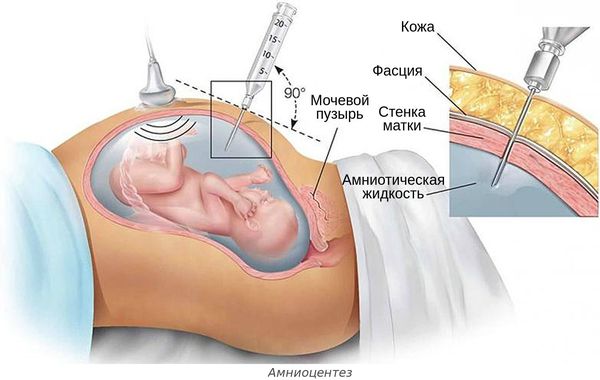
Амниоцентез
Инфекция может быть вызвана различными вирусами (цитомегаловирусы, вирусы простого герпеса, краснухи, Коксаки, ВИЧ), бактериями (хламидии, микоплазмы, уреаплазмы, стрептококки группы В, энтеробактерии, кишечная палочка) и грибками (кандидоз).
Для выявления схожих симптомов следует обратиться к врачу. Не стоит пытаться лечиться самостоятельно — это может навредить вашему здоровью!
Признаки недоразвития плода до его рождения
Процесс внутриутробного недоразвития плода не всегда сопровождается изменениями в самочувствии женщины. Иногда будущая мама замечает более частые движения плода, но затем они полностью прекращаются. Это свидетельствует о острой нехватке кислорода для плода. Тем не менее, часто смерть малыша наступает незаметно как для матери, так и для врачей, что приводит к позднему обнаружению недоразвития плода.
В первые три дня после недоразвития малыша пациентка может обратить внимание на следующие изменения в своем состоянии:
- прекращение движений плода;
- уменьшение размера молочных желез и снижение их напряжения;
- уменьшение объема живота;
- ощущение слабости, усталости и тяжести внизу живота.
Если с момента недоразвития плода прошло несколько недель, могут появиться признаки воспалительной реакции:
- повышение температуры до 38 ℃;
- сильные тянущие боли внизу живота;
- головная боль и головокружение;
- сонливость;
- нарушение сознания.
Патогенез антенатальной гибели плода
Однако, несмотря на глобальность проблемы внутриутробной гибели плода, вопросы ее возникновения до сих пор остаются нерешенными . Специалисты проводят ряд исследований, в том числе исследования плаценты — считается, что изменения в ней являются основной или одной из основных причин смерти плода. Определить фактическую причину при вскрытии мертворождённого достаточно сложно .
Суть возникновения заключается в нарушении функционирования плаценты, развитии хронической плацентарной недостаточности, нарушении кровоснабжения плода, его росте и развитии. Поражаются внутренние органы плода — возникает внутриутробная пневмония, менингит и другие заболевания. В определенный момент происходит нарушение нормального функционирования плаценты, возникает острая плацентарная недостаточность и плод погибает.
Ученый И. В. Бариновой в 2015 году представила два типа случаев потери плода при внутриутробной гипоксии. У каждого из них есть свои особенности, связанные с матерью, плацентой и плодом.
Механизм возникновения первого типа характеризуется совокупностью таких признаков, как развитие ранней тяжелой преэклампсии и васкулопатии, то есть патологическое изменение сосудов плаценты (неполное перестроение спиральных артерий, необходимое для улучшения кровоснабжения плода, острый атероз, тромбоз и кровотечение). Все это влияет на циркуляцию крови в плаценте .
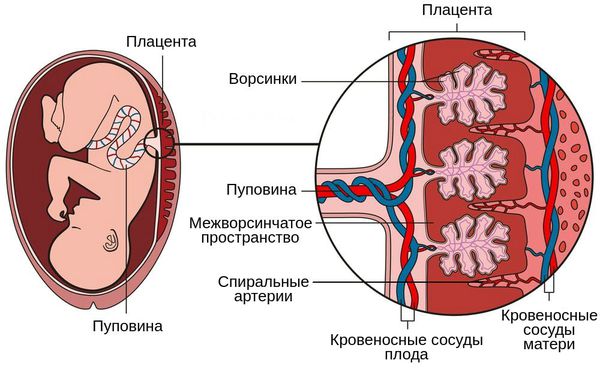
Плацентарное кровообращение
Механизм возникновения второго типа связан с нарушением циркуляции в части плаценты, недоразвитием ворсин для данного срока беременности, а также васкулопатией сосудов плода и тромбозом ворсин.
Эти основные составляющие механизма антенатальной гибели позволяют своевременно предотвращать и назначать соответствующее лечение фетоплацентарной недостаточности .
Классификация и стадии развития антенатальной гибели плода
На сегодняшний день нет универсальной классификации внутриутробной смерти плода. Тем не менее, изучение причин перинатальной смертности привело к выделению двух основных типов:
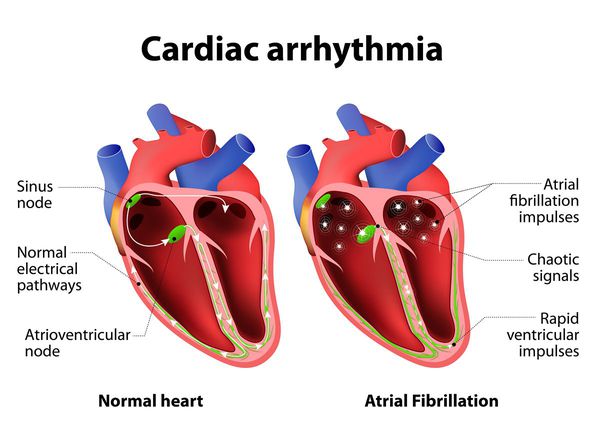
- «Необъяснимое» мертворождение — внезапная гибель плода происходит по неизвестным причинам, которые можно выявить лишь после анатомического вскрытия и изучения плаценты. Часто обнаруживаются отклонения в развитии опорно-двигательной и нервной систем, несовместимые с жизнью, а также поражения сердечно-сосудистой системы, в том числе фатальная аритмия — нарушение сердечного ритма.
- Мертворождение, связанное с задержкой роста плода — гибель плода возникает из-за нарушений обмена веществ, недостатка кислорода и нарушений кровоснабжения, вызванных материнскими и факторами, связанными с плодом и плацентой.
Для выявления причины смерти внутриутробно погибшего плода необходимо провести полноценное гистологическое исследование. Некоторые женщины отказываются от этого, но это не правильно, поскольку у женщин с историей потерь возрастает риск повторных утрат в будущем . Поэтому изучение причин мертворождения поможет предотвратить возникновение этой трагедии в дальнейшем.
Осложнения антенатальной гибели плода
При своевременном обращении к врачу антенатальная гибель плода не вызывает осложнений. Если же женщина обратилась за медицинской помощью спустя более двух недель после смерти ребёнка, то с большой вероятностью могут возникнуть такие осложнения, как:
- Кровотечение во время и после родов.
- Гнойно-септические осложнения:
- хориоамнионит — воспаление стенок плодного пузыря и инфекция околоплодных вод;
- послеродовой метроэндометрит — воспаление стенки матки;
- инфекции послеоперационной раны — возможны после кесарева сечения;
- послеродовой сепсис — инфекция крови.
- плановые роды при высоком риске кровотечения;
- профилактика анемии;
- гемостатическая терапия;
- зажатие пуповины не ранее первой минуты после рождения;
- соблюдение стерильности при проведении кесарева сечения и вагинальных исследований;
- использование индивидуальных комплектов при процессе родов;
- необязательность катетеризации мочевого пузыря и эпизиотомии без явной необходимости;
- профилактический приём антибиотиков после инвазивной диагностики или длительного безводного периода;
- ранний выход из родильного дома (на третий день после родов) .
- в 12 % случаев второй ребёнок также погибает;
- в 18 % случаев у него обнаруживаются неврологические нарушения.
Для предотвращения данных осложнений необходимо тщательное наблюдение за состоянием пациентки и проведение профилактических мероприятий:
Эпизиотомия
Антенатальная гибель плода является серьёзным для многоплодной беременности. При дихориальной беременности гибель одного плода не влияет на второго, а в монохориальной беременности риски повреждения другого ребёнка выше:
Поэтому необходимо контролировать результаты эхокардиографии (УЗИ сердца), оценку мозгового кровотока (УЗИ головного мозга) и МРТ выжившего плода .
Помимо прочего, у женщины могут возникнуть депрессия, тревожное и посттравматическое расстройство из-за пережитой трагедии или чувства греха. Она может испытывать страх перед новой беременностью и желание избежать её . В таких случаях требуется психотерапевтическая помощь.
Диагностика антенатальной гибели плода
Когда женщина обратилась к врачу, пожаловавшись на болезненное состояние и отсутствие движений плода, врач отправил пациентку на диагностику. Это помогло установить точный диагноз.
Определение внутриутробной смерти плода включает следующие этапы исследования:
- Слушание сердечных сокращений плода специализированным стетоскопом. Обычный медицинский стетоскоп не может обнаружить сердцебиение. Для этого используется специальный акушерский стетоскоп с широкой воронкой, которая плотно прилегает к животу беременной женщины.
- Слушание сердечных сокращений фетальным аудиодопплером и/или монитором. Фетальный допплер можно применять уже с 12 недели беременности. Женщине нужно лечь на спину, нанести гель на участки живота для хорошего сигнала и медленно проводить допплер без резких движений. Исследование длится 3-7 минут.
- Ультразвуковое сканирование плода (УЗИ). Этот метод является одним из наиболее надежных для диагностики внутриутробной смерти плода. Врач может определить отсутствие сердцебиения у младенца.

Слушание сердечных сокращений плода специализированным стетоскопом и фетальным допплером
Анализы для определения внутриутробной смерти плода на поздних сроках беременности не играют такой важной роли. Если отсутствуют движения плода в течение нескольких дней и УЗИ показало отсутствие сердцебиения, это достаточно для точного диагноза.
Лечение антенатальной гибели плода
При подтверждении диагноза антенатальной гибели плода рекомендуется немедленная госпитализация и принятие решения о способе и времени родоразрешения. Чем быстрее будет выполнено родоразрешение после установления диагноза, тем меньше вероятность осложнений в процессе родов и после них.
Выбор метода родоразрешения определяется индивидуально, исходя из клинической картины и особенностей акушерской ситуации. Наиболее предпочтительным методом родоразрешения при антенатальной гибели плода являются естественные роды. Однако в некоторых случаях может потребоваться кесарево сечение, например, при преждевременном отслоении плаценты, обильном или продолжающемся кровотечении из половых путей.
При родоразрешении беременных с антенатальной гибелью плода, осложненной септическим состоянием, рекомендуется немедленное хирургическое вмешательство. Объем операции определяется индивидуально, в некоторых случаях может потребоваться удаление матки вместе с плодом (экстирпация).
После родов необходимо тщательное наблюдение за состоянием роженицы, профилактика послеродового кровотечения и гнойно-септических осложнений. Отслеживание выделений из половых путей (гнойных или кровянистых), температуры тела, появление озноба, слабости, низкоплодных болей внизу живота также является важным моментом.
Во всех случаях внутриутробной гибели плода рекомендуется проведение патологоанатомического исследования плода и последа (его оболочек). Отказ от проведения исследования по желанию близких лиц оформляется в соответствии с действующим законодательством.
Одним из наиболее сложных вопросов остается определение времени гибели плода. Прежде считалось, что основой для определения времени гибели является степень макерации — размягчения и расслоения тканей плода. Однако наличие признаков макерации не всегда дает возможность точно определить момент наступления гибели, поскольку скорость развития процесса зависит от причин смерти младенца.
Прогноз. Профилактика
Переживание беременной женщиной потери плода является основанием для проведения медицинской, психологической и социальной реабилитации. Для выяснения причины смерти плода требуется провести полный комплекс диагностических исследований. Выбор методов обследования основан на данных анамнеза, особенностях беременности и результатах патологоанатомического исследования плода и последа.
Женщины, пережившие внутриутробную смерть плода, имеют повышенный риск таких осложнений при последующих беременностях. Поэтому планирование беременности требует комплексного подхода к подготовке женского организма к зачатию, вынашиванию и рождению здорового малыша. Оптимальный перерыв между беременностями должен быть не менее 6 месяцев, чтобы уменьшить риск осложнений при следующей беременности.
При неизвестной причине смерти плода важно учитывать этот факт при разработке плана родов для последующих беременностей.
Профилактика антенатальной смертности плода включает в себя:
- ведение здорового образа жизни;
- диагностику и адекватное лечение соматических и хронических инфекционных заболеваний;
- своевременное выявление генетических патологий;
- контроль артериального давления;
- контроль уровня глюкозы в крови у беременных с сахарным диабетом;
- предотвращение травм живота;
- избегание воздействия бытовых токсичных веществ;
- устранение профессиональных рисков (смена работы);
- рациональное применение лекарств во время беременности;
- прием фолиевой кислоты до зачатия;
- комплексное наблюдение за состоянием плода в утробе;
- отметка о движениях плода на 28 неделе беременности;
- ведение гравидограммы с 24 недели беременности — что помогает улучшить диагностику задержки развития плода и уменьшить риск его потери в 1,8 раза.
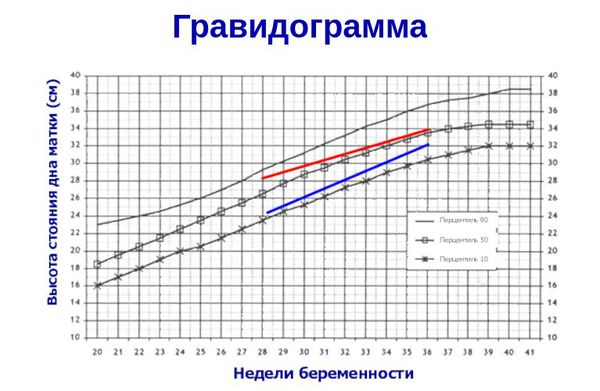
Гравидограмма
Курение увеличивает риск перинатальной смертности на 27%. Однако чаще всего антенатальная смерть плода наблюдается у беременных, злоупотребляющих алкоголем — в 6,25% случаев. Поэтому отказ от вредных привычек существенно увеличивает вероятность родить здорового ребенка.
Список литературы
- Исследован патогенез и процесс возникновения смерти плода при антенатальной гипоксии в диссертации Бариновой И. В. для получения учёной степени доктора медицинских наук в Москве в 2015 году на страницах 39-40.
- Работа Беженарь В. Ф., Ивановой Л. А., Белитченко Н. В. под названием «Стандарты ультразвукового исследования при антенатальной гибели плода» опубликована в журнале «Лучевая диагностика и терапия» в 2019 году, № 1 (10) на стр. 98-104.
- Глуховец Б. И. и Рец Ю. В. рассматривают компенсаторные, приспособительные и патологические реакции плода при хронической фетоплацентарной недостаточности в журнале «Архив патологии» в 2008 году, Т. 70, № 2, стр. 59-62.
- Глуховец Б. И., Глуховец Н. Г. и другие авторы исследуют внутриутробную смерть жизнеспособного плода в книге «Нозология, этиология, диагностика» в Санкт-Петербурге в 2010 году, на 90 страницах.
- Захаренкова Т. Н., Санталова М. А. обсуждают клинико-морфологические параллели при антенатальной гибели плода в журнале «Проблемы здоровья и экологии» в 2017 году, № 3 (53), стр. 18-24.
- Исследование М. М. Зиганшиной, С. В. Павловича, Н. В. Бовина и Г. Т. Сухих посвящено гуморальному отторжению в акушерской патологии в журнале «Акушерство и гинекология» в 2013 году, № 6, стр. 3-10.
- В книге «Клинические рекомендации. Нормальная беременность» изданной Министерством здравоохранения РФ в 2019 году содержится информация о современных подходах к нормальной беременности на 88 страницах.
- Статья Коротовой С. В., Фаткуллиной И. Б., Намжиловой Л. С., Ли-Ван-Хай А. В. и других авторов о проблеме антенатальной гибели плода опубликована в журнале «Сибирский медицинский журнал» в 2014 году, № 7 (130), стр. 5-10.
- Всемирная организация здравоохранения представила мировую статистику здравоохранения за 2017 год, фокусируясь на мониторинге показателей здоровья в рамках Целей устойчивого развития (2018, 112 стр.).ссылка
- Руководство В. Е. Радзинского и коллег о прегравидарной подготовке было опубликовано в 2016 году в Москве (84 стр.).
- Министерство здравоохранения РФ утвердило Приказ № 50 «О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях» в 2003 году.
- Приказ № 1687 «О медицинских критериях рождения, форме документа о рождении и порядке его выдачи» был утвержден Минздравом России в 2019 году.
- Министерство здравоохранения РФ опубликовало Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей во втором издании, переработанном и дополненном, в 2002 году (54 стр.).
- В статье Ремневой О. В., Ершовой Е. Г., Черновой А. Е., Кравцовой Е. С., Брусенцова И. Г. исследуется антенатальная гибель доношенного плода, факторы риска, а также возможности телемедицины в прогнозировании этого процесса в журнале «Современные проблемы науки и образования» в 2018 году, № 5.
- Авторы Сельков С. А. и Павлов О. В. представили работу о плацентарных макрофагах в Москве в 2007 году на 186 страницах.
- Министерство здравоохранения РФ разработало клинические рекомендации (протокол лечения) по септическим осложнениям в акушерстве в 2017 году на 59 страницах.
- В статье Серова В. Н., Абубакировой А. М., Баранова И. И. исследуют возможности применения эфферентных методов в лечении наркоманий у беременных в журнале «Акушерство и гинекология» в 2001 году, № 1, стр. 54-56.
- Серов В. Н., Сухих Г. Т., Прилепская В. Н., Радзинский В. Е. подготовили руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии в третьем издании, переработанном и дополненном, в Москве в 2018 году, на стр. 241.
- В российской Федерации действует Федеральный закон «Об основах охраны здоровья граждан», принятый 21.11.2011 года под номером 323-ФЗ.
- Авторы Щеголев А. И., Туманова У. Н., Ляпин В. М. исследуют патологоанатомическую оценку давности внутриутробной гибели плода в журнале «Архив патологии» в 2017 году, № 6, стр. 60-65.
- В работе Flenady V., Koopmans L., Middleton P., Frёen J. F. и др. проведен обзор основных факторов риска в стиллбертности в развитых странах в журнале «Lancet» в 2011 году, том 377 (9774), стр. 1331-1340. ссылка
- Авторы Korteweg F. J., Gordijn S. J., Timmer A., Holm J. P. и др. исследуют влияние плацентарных причин на внутриутробную смерть в зависимости от системы классификации перинатальной смертности в журнале «Placenta» в 2008 году; Том 29 (1): 71-80. ссылка
- В исследовании MacDorman M. F., Kirmeyer S. из Division of Vital Statistics рассматривается проблема фетальной смертности в публикации «NCHS Data Brief» в 2009 году, выпуск 16: 8. ссылка
- Pinar M. H., Singer D. B. изучают причины фетальной и неонатальной смерти в книге «Pathology of the fetus, infant and child» под редакцией Enid Gilbert-Barness в 2007 году на стр. 307-332.
- Reddy U. M., Laughon S. K., Sun L., Troendle J. и др. анализируют предгравидарные факторы риска для антепартальной стиллбертности в США в публикации «Obstet. Gynecol.» в 2010 году; том 116 (5): 1119-1126. ссылка
- В статье Maslovich M. M., Burke L. M. рассматривается внутриутробная смерть в период беременности в издании «StatPearls Publishing» в 2020 году. ссылка
Интравитальные методы оценки состояния плода
В данном разделе мы рассмотрим различные методы оценки состояния плода во время беременности. Они позволяют выявить возможные проблемы и заболевания, которые могут повлиять на здоровье ребенка.
Во время беременности проводится ряд исследований, таких как проверка на наличие инфекций (например, вич-инфекции, туберкулёза, хламидиоза) и определение общих показателей состояния организма беременной (например, гемолитической формы анемии). Также осуществляется анализ состояния околоплодных оболочек и тазового тракта матери для выявления возможных осложнений.
Особенное внимание уделяется введению различных препаратов для профилактики и лечения возможных заболеваний, таких, как микоплазмы, энтеробактерии или краснуха. Эти препараты должны быть безопасными для плода и не наносить вред его здоровью.
В случае позднего введения инфекций или нарушения стерильности окружающей среды растет вероятность развития осложнений, поэтому необходимо проводить мониторинг состояния плода на протяжении всей беременности. Это позволит своевременно выявить и решить возможные проблемы и обеспечить здоровье как матери, так и будущего малыша.
Современные технологии в диагностике и лечении антенатальной гибели плода
- Важно отметить, что инфекции могут проникнуть в матку через кровь матери или посредством возникновения воспалительных процессов в оболочках плода. Например, хламидиоз или диабет матки могут способствовать таким процессам.
- Наличие инфекций в организме матери часто сопровождается угрозой прерывания беременности или преждевременным открытием маточного шейки, что увеличивает риск антенатальной гибели плода.
- Для диагностики возможных инфекций проводят специальные анализы, такие как амниоцентез и обследование крови. Эти методы позволяют выявить возможные инфекционные агенты и принять необходимые меры по лечению.
Профилактика инфекций во время беременности играет огромное значение для сохранения здоровья плода. Поэтому особенно важно проводить своевременное обследование и лечение возможных инфекций до и во время беременности.
Психологическая поддержка родителей при антенатальной гибели плода представляет собой важный аспект в процессе их переживания потери. В современной медицине существует много причин такой трагической ситуации, начиная от инфекционных заболеваний, недостаточности фетоплацентарной массы и до травм во время беременности.
Многие болезни также могут привести к прерыванию беременности, такие как грибковые и бактериальные инфекции, сифилис, стрептококковая инфекция, инфекции краснухи, хламидиоз, а также нарушения метаболизма, например, сахарный диабет. Помимо этого, пороки плаценты, возникающие в результате токсикоза и других факторов, могут стать причиной антенатальной гибели плода.
Поддержка родителей в такой ситуации имеет большое значение и включает в себя не только медицинскую помощь, но и психологическую поддержку. Врачи и психологи помогают родителям преодолеть потрясение и горе, связанные с потерей ребенка, и находить путь к пониманию и принятию события.
Генетические аспекты антенатальной гибели плода
В данном разделе рассматриваются особенности воздействия различных инфекций (например, torch-инфекций), генетических нарушений, вирусов и бактерий на развитие плода в утробе матери. Особенное внимание уделено возможным угрозам для здоровья плода, вызванным такими факторами, как пролонгированная течение беременности, травмы плода, поражение урогенитального тракта матери, различные виды воспалений и нарушения кровообращения.
Среди основных причин антенатальной гибели плода могут быть неустановленные инфекции (например, сифилис, хронические вирусные инфекции), грибковые инфекции (например, кандидоз), нарушения плаценты, врожденные пороки развития, генетические аномалии.
Особенно важно учитывать возможные риски, связанные с краснухой, сахарным диабетом у беременных, применением определенных препаратов, токсическими воздействиями на плод, а также с угрозой прерывания беременности.
Предупреждение и раннее выявление генетически обусловленных проблем позволяет принять необходимые меры по защите и поддержке здоровья будущего плода.
Видео по теме:
Вопрос-ответ:
Что такое антенатальная гибель плода?
Антенатальная гибель плода — это внутриутробная смерть плода, которая наступает до начала родов, но после 21 недели беременности. У таких детей отсутствует сердцебиение, дыхание, движения и пульсация сосудов пуповины.
Каковы сроки развития плода при антенатальной гибели?
Примерно каждый год на свет появляется более 7200 мертворождённых детей. Даже в развитых странах Европы и Северной Америки уровень мертворождения не опускается ниже 1,3%. В России в 2018 году уровень мертворождения был равен 5,51%, при этом доля антенатальной гибели плода составила 91,8%.
Почему антенатальная гибель плода чаще происходит у женщин старше 35 лет?
Чаще внутриутробная гибель плода наблюдается у девочек-подростков из-за незрелости организма, а также у беременных женщин 35 лет и старше из-за риска хромосомной патологии плода, вызванной хроническими заболеваниями и снижением овариального резерва.
Какие факторы увеличивают риск антенатальной гибели плода?
Риск антенатальной потери плода выше у женщин с более чем двумя родами в анамнезе, привычным невынашиванием беременности, искусственными абортами, многоплодными беременностями, наличием послеоперационного рубца на матке и при экстракорпоральном оплодотворении (ЭКО).
Какие могут быть причины антенатальной гибели плода?
Опосредованные причины внутриутробной гибели плода могут включать в себя врождённые аномалии развития плода, инфицирование плода в утробе матери при различных процедурах, таких как амниоцентез и пункция сосудов пуповины, а также преждевременный разрыв околоплодных оболочек.