Воспаление вульвы — это проявление воспаления наружных женских половых органов (вульвы), чаще всего возникающее из-за раздражения вульвы патологическими выделениями из влагалища.
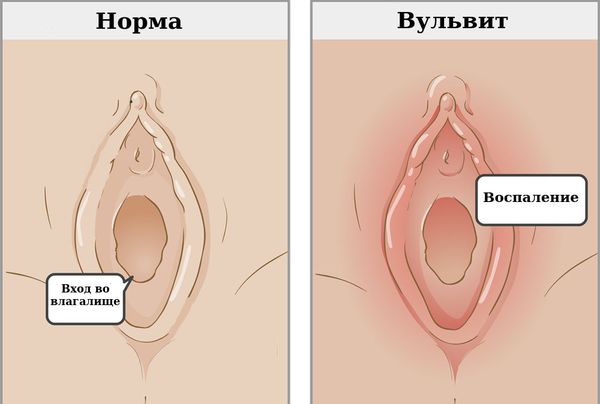
Воспаление вульвы
Встречается редко, так как недостаточно преград для микроорганизмов, вызывающих воспаление. Для врачей и физиологов удобно делить половой тракт на отделы, но для инфекционных агентов преграду может создать только девственная плева, но только в начальной стадии. Без своевременной гигиены и лечебных мероприятий инфекция распространяется дальше. Чаще всего сочетается с вагинитом и называется «вульвовагинит«.
Проблема воспалений органов малого таза связана с их частотой (60-65 % в общей структуре гинекологических заболеваний).
Бывает первичным и вторичным. Первичное возникает из-за первичного воспаления на вульве, обусловленного нарушением гигиены или травмой, чаще у девочек. Инфекция активизирует флору и вызывает воспаление вульвы.
Вторичное воспаление вульвы чаще происходит у женщин репродуктивного возраста на фоне гинекологических заболеваний, таких как дистрофия вульвы, бактериальный вагиноз и другие. Иногда диагностируется как «вульвит» из-за доминирующих клинических симптомов.
Причины воспаления вульвы чаще связаны с инфекциями, грибками, вирусами и другими микробами. Часто аллергическая природа. От 15 до 40 % инфекций вульвы и влагалища вызваны грибковой инфекцией.
Факторы, способствующие развитию вульвита:
- Повреждения кожи и слизистой из-за иммунодефицита;
- Несоблюдение гигиены;
- Использование неудобного синтетического нижнего белья;
- Долгосрочное применение антибиотиков;
- Гормональные нарушения;
- Недостаточный контроль мочеиспускания;
- Повреждения при псориазе или повышенной потливости.
Некоторые образцы, вызывающие воспаление вульвы, следует рассмотреть подробнее.
Бактериальный вагиноз — это заболевание с характерными обильными выделениями из влагалища и специфическим запахом, вызванное микрофлорой. Не передается половым путем, но может быть связано с сексуальной активностью. Он обусловлен разными микроорганизмами, в основном анаэробными и факультативно-анаэробными.
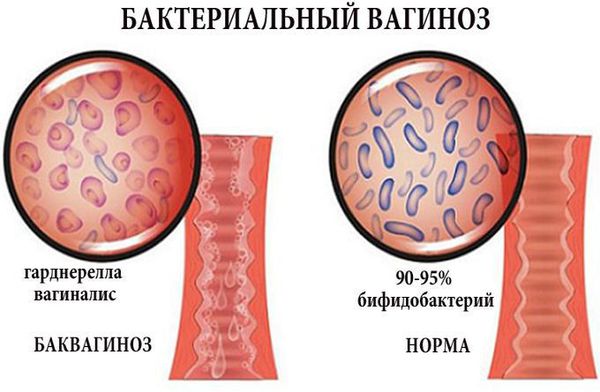
Бактериальный вагиноз
Неспецифический аэробный вагинит — заболевание, при котором в влагалище преобладают аэробные микроорганизмы.
Для женщин пожилого возраста характерно развитие воспаления вульвы на фоне дистрофии. Дистрофия вульвы — это нарушение роста и развития эпителия, которое может быть предраковым состоянием. Различают несколько форм дистрофии.
Дистрофические изменения вульвы не до конца изучены, но говорят об аутоиммунных, гормональных, генетических, вирусных и других причинах. Наличие дистрофии увеличивает риск развития рака.
Факторы, способствующие дистрофии:
- Постменопаузальный возраст;
- Длительная инфекция ВПЧ;
- Хронические заболевания половых органов;
- Дисплазия шейки матки;
- Гормональные расстройства;
- Химиотерапия или лучевая терапия;
- Сахарный диабет, ожирение;
- Несоблюдение личной гигиены.
Склерозирующий лихен вульвы — это заболевание, характеризующееся зудом, изменениями кожи и другими симптомами.
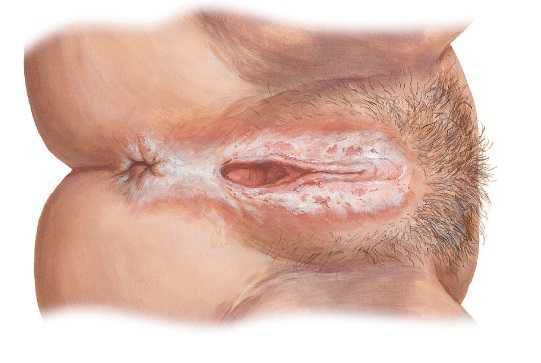
Склерозирующий лихен
Симптомом является сильный зуд, который приводит к бессоннице и ухудшению качества жизни. В 15 % случаев встречается смешанная дистрофия.
Все перечисленные состояния сопровождаются зудом, травмами вульвы и воспалением.
Перед тем как начать лечение, обязательно проконсультируйтесь с врачом. Не рискуйте своим здоровьем, не занимайтесь самолечением!
Признаки воспаления вульвы
Симптомы вульвита обычно включают в себя зуд и жжение, болезненность при ходьбе и мочеиспускании.
Признаки острого и хронического воспаления могут различаться. Острым вульвитом характеризуется покраснение вульвы. Также могут наблюдаться следующие симптомы:
- появление язв на коже половых органов;
- боль при прикосновениях и движении;
- серозно-гнойные выделения с неприятным запахом;
- увеличение лимфоузлов;
- бессонница и нервозность.
При хроническом воспалении у пациенток часто наблюдается небольшой отек, жжение, дискомфорт в области паха, краснение кожи. После того, как острая фаза проходит, раны заживают, меняется форма половых органов. У девочек при хроническом воспалении могут возникнуть сращения половых губ — синехии.
Синехия
Следует отметить, что из-за широкого применения антибиотиков многие инфекции проявляются неспецифично, что затрудняет диагностику по клинической картине.
Патогенез вульвита
Влагалище содержит около 1500 различных микроорганизмов, но основная доля составляется лактобактериями, четырьмя видами которых являются L. Crispatus, L. Jensenii, L. Inners, L. Gasseri.
Эстрогены способствуют размножению лактобактерий. Они питаются гликогеном, вырабатывая молочную кислоту и перекись водорода, что создает кислую среду в влагалище. Этот баланс благоприятен для роста лактобактерий и вреден для патогенных микроорганизмов. Лактобактерии образуют биопленку, защищающую влагалище изнутри.
Два вида лактобактерий способны вызывать инфекции. У женщин с рецидивирующим бактериальным вагинозом они чаще всего обнаруживаются. Условно-патогенные микроорганизмы составляют всего 2-5 % влагалищной флоры.
Лактобактерии способствуют защите влагалища, стимулируя иммунные реакции и создавая барьер против инфекций. Влагалищная жидкость, содержащая различные элементы, активно предотвращает развитие инфекций.
Уменьшение количества лактобактерий может привести к развитию вульвита, вызывающего воспаление. Характерные симптомы вульвовагинита связаны с фазами воспаления.
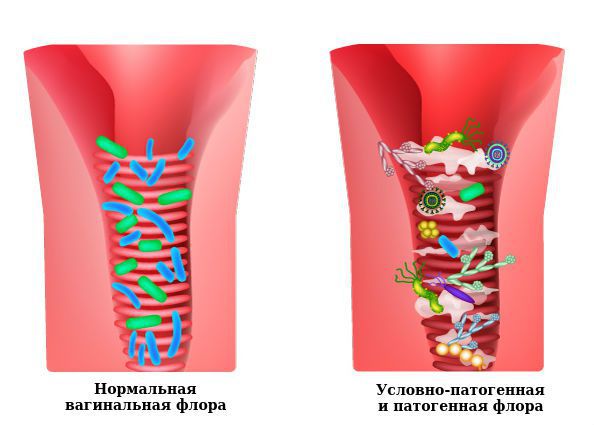
Микрофлора влагалища
Воспаление слизистой протекает в три фазы:
- Повреждение ткани.
- Экссудация (скопление воспалительной жидкости).
- Пролиферация (разрастание ткани).
Экссудация создает условия для размножения микробов в воспалительной жидкости, что приводит к боли, покраснению и отеку. При длительном воспалении начинается фаза пролиферации, которая может привести к образованию рубцов и различным дистрофическим изменениям вульвы.
Классификация и стадии развития вульвита
Поскольку вульвит обычно развивается совместно с вагинитом, стоит рассмотреть типы вульвовагинита.
По характеру:
- Активный вульвит/вагинит/вульвовагинит.
- Подострый вульвит/вагинит/вульвовагинит.
- Хронический вульвит/вагинит/вульвовагинит.
- Абсцесс и язвы вульвы. Это самая тяжелая степень повреждения вульвы, когда защитные механизмы организма перестают справляться с воздействием вредного агента. Пострадают не только поверхностные слои слизистой оболочки, но и более глубокие, соединительные — дерма.
По причине возникновения различают первично-инфекционные и первично-неинфекционные вульвовагиниты.
Первично-инфекционные образуются под воздействием патогенных микроорганизмов и вирусов:
- Неспецифический (бактериальный) вульвовагинит, вызванный условно-патогенной флорой.
- Специфические вульвовагиниты:
- гонорейный;
- протозойный/трихомонадный;
- хламидийный;
- уреамикоплазменный;
- туберкулёзный;
- микозный;
- герпетический;
- сифилитический;
- папилломатоз и кондиломатоз вульвы/влагалища;
- возникающие на фоне детских вирусных инфекций (кори, скарлатины, дифтерии, ветряной оспы);
- неопределенного происхождения.
- на фоне хронических воспалительных заболеваний органов ЛОР, дыхательной и мочевыделительной систем, кишечного дисбактериоза;
- атопический вульвовагинит (при аллергическом происхождении);
- на фоне внегенитальных (негинекологических) заболеваний: сахарного диабета, гепатохолецистита, лейкоза, гиперкортицизма, дисплазии соединительной ткани;
- на фоне снижения функции яичников;
- на фоне механических/химических/термических повреждений вульвы и влагалища;
- на фоне онанизма, глистной инфекции, наличия постороннего предмета, красного плоского лишая, склеродермии или дистрофии вульвы .
- Склерозирующий лишай (крауроз вульвы и атрофический вульвит).
- Плоскоклеточная гиперплазия (лейкоплакия).
- Смешанные формы (атрофические и гиперпластические изменения).
- Другие дерматозы .
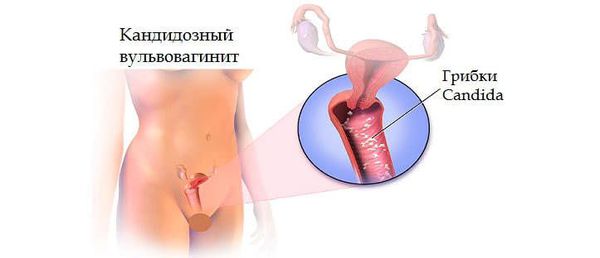
Кандидозный вульвовагинит
Первично-неинфекционные проявляются на фоне различных патологий или воздействий:
К дистрофическим поражениям кожи и слизистой оболочки вульвы относятся:
Осложнения вульвита
Учитывая, что вульвит представляет собой воспалительный процесс, вызванный в основном инфекционным агентом, осложнения вульвита связаны с осложнениями, вызванными этим инфекционным агентом.
Если вульвит связан с микрофлорой, ассоциированной с бактериальным вагинозом, то характерны следующие патологии:
- Развитие акушерских и перинатальных осложнений из-за влияния инфекции на эндометрий, шейку матки, плаценту, плодные оболочки. Это хориоамнионит (воспаление плодных оболочек), плацентит (воспаление плаценты), внутриутробное заражение плода, пневмония, внутриутробная смерть плода.
- Послеродовые, послеоперационные и послеабортные септические осложнения, такие как эндометрит, параметрит, пельвиоперитонит, сепсис.
- Бесплодие и неудачи в репродукции из-за воспалительных заболеваний в системе репродукции.
- Увеличенный риск инфекций, передаваемых половым путем. Из-за изменений в кислотности влагалища на фоне воспаления слизистая ткань становится более уязвимой для патогенных микроорганизмов, включая ВИЧ.
- Увеличенный риск рака шейки матки и вульвы.
При аэробном вульвовагините повышается риск воспалительных заболеваний органов малого таза (например, цервицита, вагинитов). Увеличивается риск дисплазии шейки матки, осложнений беременности любой стадии, таких как выкидыши, замершие беременности, преждевременные роды. Увеличивается вероятность послеродовых и послеоперационных септических осложнений.
Мочевыделительная система часто вовлечена в патологический процесс, что может привести к развитию цистита и уретрита. Существует риск восходящей инфекции с развитием плацентита и хориоамнионита во время беременности. Возможно внутриутробная смерть плода.
При кандидозных вульвовагинитах возможно появление локализованной или диссеминированной формы кандидоза у новорожденного.
Диагностика вульвита
Основные методы выявления заболеваний
Исследование мазка под микроскопом. На этом этапе определяются возбудители инфекций вульвовагинальной области: кандиды, трихомонады, гонококки, а также неспецифическая флора.
Бактериологическое исследование и проведение сева с целью определения чувствительности к антибиотикам и бактериофагам помогают вырастить возбудителя на специальных питательных средах и подобрать наиболее эффективное лечение с учётом чувствительности микробов к препаратам.
Бактериофаги — это вирусы, созданные в лабораториях и способные встроиться в бактериальные клетки, подавляя их размножение. Существуют различные виды бактериофагов, включая стрептококковый, стафилококковый, кишечной палочки, а также поливалентные бактериофаги, способные атаковать разные виды бактерий. Эти препараты находят все большее применение в лечении, особенно с учётом устойчивости бактерий к антибиотикам.
Исследование уровня pH проводится с использованием лакмусовых полосок с индикатором кислотности на конце, позволяя выявить повышение уровня pH.
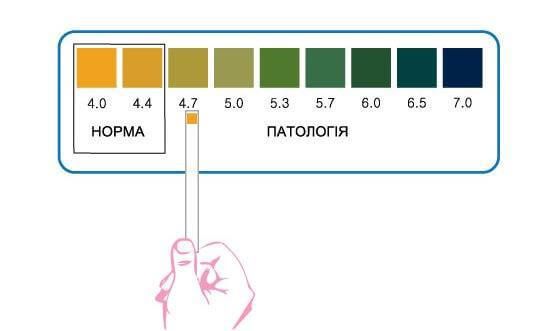
рН тест
Также применяется аминный тест: каплю выделений наносят на предметное стекло, добавляют немного 10 % раствора калия гидроксида. При положительном результате появляется «рыбный запах».
Аминный тест и измерение pH являются диагностическими критериями бактериального вагиноза, при котором снижается количество полезных бактерий и меняется pH на щелочной. Это приводит к росту кокковой флоры, гарднерелл, атопобиум. Измерение pH является самым информативным методом диагностики в гинекологии. Проведение pH-метрии обязательно для беременных женщин и для самостоятельного контроля.
ПЦР-диагностика — наиболее точный метод выявления возбудителей инфекций по ДНК. ПЦР-анализы фемофлора и флороценоза позволяют определить специфическую и неспецифическую флору, включая различные виды инфекций.
При аэробном вагините наблюдается снижение количества полезных бактерий, уровень pH может измениться от 4,5 до 5,5, а также отмечаются разнообразные выделения. Может быть признаки воспаления, но не всегда. Аминный тест при этом отрицательный, флора аэробная условно-патогенная.
Цитологическое исследование позволяет выявить наличие раковых клеток с помощью мазков с наиболее подозрительных участков вульвы.
Дополнительные методы диагностики
Дополнительные исследования проводятся по индикациям.
Вульвоскопия (простая и расширенная). Использование микроскопа с увеличением в 7-28 раз позволяет выявить изменённые клетки и эпителиальное покров, труднодоступные при обычном осмотре. Расширенная вульвоскопия включает использование различных красителей:
- 2 % раствор толуидина голубого: помогает выделить атипичные клетки;
- раствор Люголя (проба Шиллера): определяет границы изменённого эпителия, так как он не окрашивает здоровые участки.
Вульвоскопия позволяет оценить реакцию тканей на лекарственные препараты.
Вульвоскопия
Биопсия вульвы с последующим исследованием. Проводится под местной анестезией, вырезается кусочек ткани и отправляется в лабораторию для анализа. Биоптационная игла позволяет проводить менее травматическую биопсию. Показаниями для биопсии являются подозрения на рак вульвы.
Гистологическое исследование помогает определить состояние кожи и тканей, наличие воспаления, изменения эпидермиса и подкожной жировой клетчатки.
Дифференциальная диагностика проводится для выявления отличий от других состояний, таких как нейродермит, витилиго, красный плоский лишай, чесотка и вульводиния.
Вульводиния представляет собой боль в области вульвы, которая длится более 3 месяцев и не связана с инфекцией или другими состояниями. Симптомы включают жжение, раздражение, мокнутие и может быть как постоянной, так и эпизодической. Проблема вульводинии до сих пор не решена, и рекомендации отсутствуют.
Лечение вульвита
Великая значимость в успешном лечении вульвовагинита приписывается правильной диагностике, которая основана на детальном изучении истории болезни, данных клинических и лабораторных исследований. Лечение следует начинать лишь после получения результатов бактериологического, вирусологического и гистологического исследований, подтверждающих поставленный диагноз.
В первую очередь, применяется препарат против инфекций, учитывая чувствительность и вид микроорганизма.
- Например, при кандидозе применяют антимикотические препараты, такие как «Дифлюкан», флуконазол, нистатин, леворин, клотримазол, кетоконазол и другие.
- Для герпеса назначают противовирусные препараты: ацикловир, «Валтрекс», «Фамвир».
- При заболеваниях передающихся половым путем назначают антибиотики в зависимости от типа возбудителя.
- При бактериальном вагинозе используют местные антисептики, например «Клиндацин».
- Для аэробного вульвовагинита назначают местные антисептики и антибиотики с учетом результатов посевов.
Пациентки с длительными воспалительными процессами вульвы лечатся совместно с дерматологами. Таким женщинам можно рекомендовать применение комбинированного местного препарата «Тетрадерм». В его состав входят:
- Мометазон — сильнейший глюкокортикостероид, безопасный для местного применения. Обладает противовоспалительным, противозудным и антиэкссудативным эффектом.
- Эконазол — эффективный противогрибковый компонент с бактерицидным действием.
- Гентамицин — антибактериальный компонент.
- Декспантенол — регенерирующий компонент с иммунным действием.
Комплексный препарат «Макмирор» включает в себя нифурател и нистатин. Этот препарат не влияет на рост лактобацилл, что позволяет микрофлоре влагалища быстро восстановиться после курса лечения.
Применение противомикробных средств приводит к уничтожению как патогенной, так и полезной микрофлоры. Для восстановления флоры после противомикробной терапии рекомендуется использовать эубиотики — препараты, содержащие живые культуры полезных микроорганизмов. Например, такие как «Лактожиналь».
- Лактобактерии LCR 35 образуют защитную пленку, нормализуют рН влагалища и устойчивость микрофлоры.
- Лактозы моногидрат являются питательной средой, усиливают антибактериальное действие.
Для эубиотиков можно использовать также свечи «Ацилакт», «Лактонорм», «Триожиналь».
Важную роль в лечении играют протеолитические ферменты, которые усиливают действие антибиотиков и помогают в быстром заживлении тканей.
Фотодинамическая терапия представляет собой высокотехнологичный метод лечения вульварной дистрофии, который позволяет минимизировать воздействие на здоровые ткани.
Прогноз. Профилактика
Прогноз выздоровления зависит от индивидуального подхода к лечению каждого пациента. В нынешнюю эпоху передовых медицинских технологий вульвит возможно побороть полностью. Важен правильный диагноз и определение причины заболевания. Современные методы диагностики значительно упрощают этот процесс. Лечение должно подбираться с учётом чувствительности возбудителя инфекции. Только в поздних стадиях воспаления, когда нарушены структуры слизистой вульвы, полное выздоровление может оказаться проблематичным.
Профилактическим мероприятиям при вульвовагините в первую очередь следует направить свои силы на своевременное и полное вылечивание инфекционных заболеваний мочеполовой системы.
Кроме того, в целях профилактики необходимо:
- Проводить обследование и лечение сексуального партнёра.
- Соблюдать правила санитарии и гигиены.
- Выполнять правила личной гигиены, как то ежедневное мытьё внешних половых органов, использование нижнего белья из хлопка, индивидуального полотенца.
- Для гигиены внешних половых органов использовать средства с оптимальным pH для лактобактерий.
- Использовать только одноразовые инструменты, прошедшие стерилизацию, при посещении медицинских учреждений и салонов красоты.
- Проводить систематическую санитарно-просветительскую работу среди населения сотрудникам медицинских и педагогических учреждений.
- Использовать барьерные методы контрацепции.
Главным средством профилактики вульвовагинита является предотвращение случайных половых отношений.
Список литературы
- Исследования количественного содержания вагинальной микрофлоры А.Н. Масфари и Б.Л. Дурдена // Жениторин. Мед. — 1986; 62(4): 256-263. ссылка
- Новые подходы к лечению бактериального вагиноза Р.Л. Свит // Амер. Ж. Акушерства и Гинекологии. — 1993; 169 (2 Pt 2): 479-482. ссылка
- Количественная бактериология вагинальной флоры при генитальных заболеваниях М. Уилкс, Р. Тин, С. Табагчали // Журн. Мед. Микробиол. — 1984; 18(2): 217-231. ссылка
- Гинекология: национальное руководство / под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского, И.Б. Манухина. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2017. — 1008 с.
- Заболевания шейки матки, влагалища и вульвы: клинические лекции / под ред. проф. В.Н. Прилепской. — М.: МЕДпресс-информ, 2005. — 390 с.
- Применение протеолитических ферментов для лечения трихомониаза В.Н. Бедновой, Н.М. Васильевой // Вестн. дерматолгии и венерологии. — 2009.
- Система интерферона в норме и при патологии Ф.К. Ершова. — М., 2006.
- Хламидиоз и вирусные заболевания женских половых органов А. Кирющенкова // Врач. — 2016.
- Вирусные, хламидийные, и микоплазменные заболевания гениталий В.И. Козловой, А.Ф. Пухнера. — М., 2019.
- Помощь женщинам с хроническими выделениями и дискомфортом вульвы в разные возрастные периоды: вульвовагиниты и вульводиния Ю.А. Филяева // Открытые Медицинские Коммуникации. — 2019.
- Гинекологические и дерматологические проблемы женщин зрелого возраста А.З. Хашукоевой, И.М. Корсунской // Открытые Медицинские Коммуникации. — 2019.
- Улучшение качества диагностики и эффективности лечения инфекций вульвы и влагалища на современном этапе Е.Ф. Киры // Открытые Медицинские Коммуникации — 2019.
- Опыт микробиологической диагностики внутриштамной инфекции влагалища А.С. Анкирской, В.В. Муравьевой // Клин. микробиология и антимикроб. химиотерапия. — 2001. — Т. 3, № 2. — С. 190-192.
Симптомы и диагноз вульвита
Симптомы и диагноз вульвита связаны с воспалительным процессом, который развивается в области вульвы. Некоторые признаки вульвита могут включать в себя различные изменения на коже вульвы, блестящую или повышенную потливость, а также раздражение и зуд. Общие симптомы могут включать болезненность при мочеиспускании и половом контакте, а также чувство дискомфорта и жжения.
Для диагностирования вульвита врач проводит осмотр вульвы и влагалища, а также может назначить лабораторные исследования для выявления патогенов, вызывающих воспаление. Важно учитывать факторы риска, такие как возраст (большинство случаев вульвита диагностируются у женщин в возрасте от 10 до 35 лет) и наличие других заболеваний, которые могут способствовать развитию вульвита, таких как лихен плоский или злокачественные опухоли.
Лечение острого и хронического вульвита включает в себя применение антибиотиков, антимикробных средств, противогрибковых препаратов, а также средств для уменьшения зуда и воспаления. Реабилитация после лечения вульвита включает рекомендации по уходу за интимными зонами, а также советы по профилактике вульвита, чтобы предотвратить его повторное возникновение.
Лечение острого и хронического вульвита
При лечении острого и хронического вульвита необходимо учитывать различные виды поражений кожи вульвы. Острый вульвит чаще всего вызывается бактериальной инфекцией, в то время как хронический вульвит чаще ассоциируется с дистрофическими изменениями кожи.
Острая форма вульвита характеризуется появлением зуда, покраснения и пятен на коже вульвы. При хроническом вульвите часто наблюдаются различные виды дистрофий кожи, такие как лихен склерозирующий и дистрофия вульвы. Для лечения острого вульвита часто используются антибиотики для борьбы с бактериальной инфекцией, а для хронического вульвита применяются местные препараты для улучшения состояния кожи.
Важным аспектом лечения вульвита является реабилитация и рекомендации по уходу за вульвой. Необходимо избегать ношения неудобной одежды, следить за гигиеной в интимной зоне и обращаться к врачу при первых признаках воспаления. Важно также соблюдать правила профилактики и избегать факторов, способствующих развитию вульвита, таких как ожирение, дефицит гигиены и нарушения в работе внутренних органов.
Важным аспектом реабилитации является поддержание гигиены наружных половых органов, а также использование мягких и гипоаллергенных средств для ухода за ними. Заболевания вульвы могут сопровождаться ощущением жжения, зудом и дискомфортом, поэтому важно избегать использования неудобных и раздражающих материалов.
| Важным аспектом реабилитации является поддержание гигиены наружных половых органов | 1. Поддержание гигиены в области вульвы |
| Заболевания вульвы могут сопровождаться ощущением жжения, зудом и дискомфортом | 2. Избегание использования раздражающих материалов |
Пациентам с вульвитом также рекомендуется следить за чистотой и сухостью в области вульвы, предотвращать застой крови и лимфы, проводить регулярное лечение сопутствующих заболеваний, таких как эндокринные расстройства или инфекции урогенитальной системы. У беременных женщин особое внимание уделяется профилактике вульвита, так как изменения в гормональном фоне могут способствовать развитию данного заболевания.
Современные методы профилактики вульвита
Один из важных аспектов заботы о себе включает в себя профилактику вульвита – воспалительного заболевания, поражающего внешние половые органы у женщин. Предотвращение вульвита играет значительную роль в сохранении здоровья и благополучия.
Для предотвращения вульвита важно соблюдать гигиену в области половых органов, избегать ношения слишком тесного и неудобного белья, а также учитывать индивидуальные особенности микробиоты влагалища. Кроме того, рекомендуется избегать длительного контакта с раздражающими веществами, такими как химические средства для гигиены или личной ухода.
Основными причинами развития вульвита могут быть нарушения в микробиоте влагалища, бактериальный вагиноз, или диспареуния. Данная патология может передаваться половым путем, что подчеркивает важность профилактики и своевременного обращения к врачу.
Для предотвращения вульвита, особенно при повышенном риске (например, у пожилых женщин или женщин с заболеваниями, подверженных дисбалансу микробиоты), рекомендуется регулярно проводить обследование и поддерживать здоровье внешних половых органов. При наличии каких-либо симптомов следует обратиться к специалисту для постановки диагноза и назначения соответствующего лечения.
Видео по теме:
Вопрос-ответ:
Чем обусловлена высокая частота вульвита среди женщин?
Актуальность проблемы воспалительных заболеваний органов малого таза обусловлена высокой частотой встречаемости (60-65 % в общей структуре гинекологических заболеваний).
Какие микроорганизмы могут вызывать вульвит?
Причиной возникновения вульвита могут быть стафилококки, стрептококки и хламидии, грибы рода кандида, трихомонады, вирус простого герпеса и другие инфекции.
Какие факторы способствуют развитию вульвита?
Факторами, способствующими развитию вульвита, являются повреждения на коже или слизистой при сниженном иммунитете, а также неправильная гигиена половых органов.
Чем отличается первичный вульвит от вторичного?
Первичный вульвит возникает при первичном воспалении на вульве, чаще у девочек. Вторичный вульвит развивается у женщин на фоне генитальных патологий.
Какие мероприятия помогают предотвратить развитие вульвита?
Важными мерами для предотвращения вульвита являются поддержание личной гигиены, избегание травм и регулярные осмотры у гинеколога для выявления и своевременного лечения возможных проблем.
Что такое вульвит и каковы его основные причины?
Вульвит — это воспаление наружных женских половых органов, которое как правило развивается вторично в результате раздражения вульвы патологическими выделениями из влагалища. Основные причины вульвита могут быть связаны с нарушением личной гигиены, травмами, генитальными патологиями, аллергическими реакциями, а также инфекциями вызванными различными микроорганизмами.
Какие факторы способствуют развитию вульвита?
Факторы, способствующие развитию вульвита, включают в себя повреждения на коже или слизистой на фоне снижения иммунитета, неправильную гигиену половых органов, а также наличие генитальных патологий, аллергических реакций, грибковых инфекций и других инфекций, вызванных различными микроорганизмами.