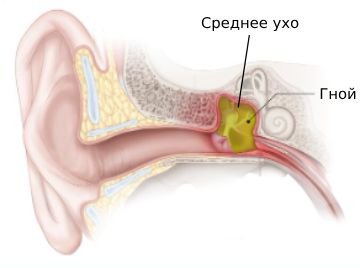
Гнойный средний отит (Suppurative otitis media) — это воспалительное заболевание среднего уха, которое характеризуется болью и заложенностью уха, выделением гноя, потерей слуха, слабостью и повышением температуры.
Гнойный средний отит
Гнойный средний отит бывает острым и хроническим. Острый вид развивается из острого среднего катарального отита (воспаление без гноя) при недостаточном лечении.
По статистике, примерно 80 % детей сталкиваются с этим заболеванием в течение жизни.
Факторы риска
Один из важнейших факторов риска — детский возраст. Это связано с особенностями строения слуховой трубы, которая у детей шире и короче, чем у взрослых, и лежит более плоско, что способствует заражению в барабанную полость. Дети также часто имеют эмбриональную миксоидную ткань в барабанной полости (особенно до года, иногда — до трех лет), где мало сосудов, что способствует размножению микроорганизмов.
У детей также часто происходит увеличение аденоидов, которые могут блокировать слуховые трубы, нарушая их функцию: проветривание среднего уха и дренаж. Частые простуды, особенно в первый год посещения детского сада, также могут способствовать развитию гнойного среднего отита.
Отказ от грудного вскармливания, аллергия, пассивное курение, сахарный диабет, гиповитаминоз, генетическая предрасположенность, аномалии нёба (например, расщелина), кохлеарная имплантация, авиаперелёты (из-за резких перепадов давления) также могут способствовать воспалению в среднем ухе.
При выявлении схожих признаков рекомендуется обратиться к врачу. Не экспериментируйте с лечением без консультации специалиста — это может быть опасно для вашего здоровья!
Признаки гнойного среднего отита
При данном заболевании наблюдается резкая боль в ухе, гнойные выделения из него, нарушение слуха, повышение температуры до 38–39 °C, слабость и недомогание. Могут также возникать заложенность уха, шум и головокружение, головная боль, потеря аппетита, сильная усталость и тошнота. У пациента также может проявляться раздражительность и тревожность.
У маленьких детей часто отмечается капризность, потеря аппетита, нарушение сна и повышение температуры.
Механизм развития гнойного среднего отита
Ухо состоит из трех частей:
- внешнее;
- среднее (барабанная полость с костями, евстахиева труба и сосцевидный отросток);
- внутреннее.
Структура уха
При гнойном среднем отите происходит воспаление структур среднего уха.
Чаще всего инфекция проникает в среднее ухо через слуховую трубу, открывающуюся в носоглотку, что обычно происходит на фоне заболеваний носа (при ОРЗ, аллергическом рините, синусите, аденоидите и других).
К реже встречающимся причинам относятся:
- травматический — при повреждении барабанной перепонки;
- менингогенный — при распространении менингококковой инфекции через структуры лабиринта в среднее ухо;
- гематогенный (через кровь) — при инфекционных заболеваниях, таких как корь и скарлатина .
Механизм развития гнойного отита связан с размножением в среднем ухе бактерий, вызывающих воспаление слизистой оболочки. Основными возбудителями острого среднего отита являются пневмококк, стрептококк, гемофильная палочка и моракселла .
Нарушение оттока секретов и накопление гнойного содержимого в барабанной полости приводят к дискомфорту и боли; кроме того, барабанная перепонка может раствориться под действием ферментов гноя. После этого гной эвакуируется в наружный слуховой проход, и боль в ухе утихает.
Классификация и стадии развития гнойного среднего отита
Существует два вида течения данного заболевания: острое и хроническое. Хронический гнойный средний отит подразделяется на две формы: туботимпанальную (мезотимпанит) и эпитимпанально-антральную (эпитимпанит). В первом случае воспаление в основном затрагивает слизистую оболочку среднего и нижнего отделов барабанной полости. Во второй форме наблюдается гнойно-кариозное воспаление в задне-верхних отделах с разрушением костной ткани и высоким риском внутричерепных осложнений.
Иммунодефицитные состояния (например, после химиотерапии или при ВИЧ-инфекции), сахарный диабет, хронические воспалительные заболевания носа и околоносовых пазух с длительным нарушением носового дыхания (например, хронический синусит или хронический ринит), курение (включая пассивное), аллергия и несоответствующий климат — все эти факторы могут способствовать повторному воспалению и переходу заболевания в хроническую форму.
Этапы заболевания
Острый средний отит характеризуется развитием на протяжении пяти стадий в соответствии с классификацией В. Т. Пальчуна и его коллег:
- Сначала происходит стадия острого евстахиита.
- Затем наступает стадия катарального воспаления.
- После этого наступает стадия гнойного воспаления до перфорации барабанной перепонки.
- Далее идет стадия гнойного воспаления после перфорации.
- В конце концов наступает репаративная стадия (заживление).
Острый средний отит может закончиться на первой или второй стадии, а может прогрессировать в острый гнойный средний отит.
Осложнения гнойного среднего отита
Одним из наиболее распространенных осложнений является острый мастоидит, который обычно развивается у детей. Среднее ухо находится в костях височной области, и за барабанной полостью расположен сосцевидный отросток, куда может распространиться инфекция. Мастоидит — это воспаление слизистой оболочки, надкостницы и кости сосцевидного отростка височной кости. Опасность заключается в том, что рядом находятся важные структуры: сосуды, нервы и мозг.
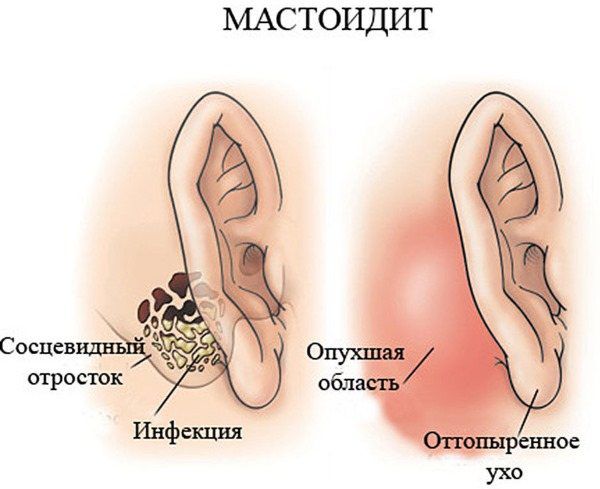
Мастоидит
При остром мастоидите возникают боли в области уха и головные боли, ушная раковина становится выпячивающейся, симптомы интоксикации усиливаются (слабость, головная боль, лихорадка, тошнота, ломота).
Также встречаются нетипичные формы мастоидита, подробнее здесь: информация о данном заболевании.
Помимо мастоидита, к осложнениям гнойного среднего отита относятся:
- Постоянная потеря слуха. Это осложнение особенно опасно для детей, у которых формируется речь.
- Парез лицевого нерва. Часть нерва проходит через барабанную полость, где возникает воспаление при гнойном среднем отите. Поражение лицевого нерва ограничивает подвижность брови, глаз и рта, что может привести к невозможности закрыть глаз или излишнему слюнотечению. Восстановление проводимости нерва зависит от многих факторов, включая продолжительность контакта нерва с очагом воспаления. Даже при благоприятном исходе функции лицевого нерва могут не восстановиться полностью, и при неблагоприятных условиях симптомы могут вернуться.
- Воспаление внутреннего уха (лабиринтит). Оно проявляется головокружением, нарушениями равновесия, иногда тошнотой и рвотой, а также ухудшением слуха и шумом в ушах.
- Внутричерепные осложнения, такие как менингит, тромбоз сигмовидного синуса, абсцесс мозга и мозжечка. Эти осложнения могут быть фатальными.
- Холестеатома (скопление клеток эпидермиса и холестериновых отложений, прорастающих через барабанную перепонку). Требует хирургического вмешательства.
Осложнения гнойного среднего отита обязательно лечатся в стационаре.
Диагностика гнойного среднего отита
Основной метод выявления гнойного среднего отита — это отоскопия, осмотр барабанной перепонки через наружный слуховой проход.

Отоскопия
Обычно эту процедуру выполняет ЛОР-врач, однако сейчас и терапевты, и педиатры, и врачи общей практики владеют этим методом диагностики. При отоскопии врач видит изменение цвета барабанной перепонки, её выпячивание, признаки наличия жидкости в барабанной полости, дырку в барабанной перепонке и гноение (оторею). Если есть отверстие в барабанной перепонке, то врач может оценить некоторые структуры среднего уха.
Иногда гной, собранный из среднего уха, направляют на посев. Если нет дырки в барабанной перепонке, проводят парацентез (прокол). Посев помогает определить, какие бактерии вызвали заболевание, и подобрать более точное лечение. Однако результаты анализа нужно ждать около 5 дней (столько же времени требуется для роста бактерий), поэтому до их получения назначают препараты широкого спектра действия.
Лабораторные исследования при среднем отите включают полный анализ крови, в котором обычно увеличен уровень лейкоцитов (лейкоцитоз) и повышена СОЭ. Это особенно важно для детей до 4 месяцев жизни.
Компьютерную и/или магнитно-резонансную томографию проводят, если отсутствует положительная динамика после 10 дней лечения или состояние ухудшается, и врач подозревает осложнения.
Лечение гнойного среднего отита
В соответствии с медицинскими рекомендациями, всем пациентам с гнойными формами острого среднего отита следует принимать антибиотики . В большинстве случаев первыми назначаются препараты пенициллинового ряда, на которые до сих пор остаются чувствительными многие возбудители острого гнойного среднего отита, такие как пневмококк, гемофильная палочка и моракселла.
Если пациент аллергичен к пенициллинам или принимал их в течение последних 30 дней, ему могут назначить цефалоспорины III поколения (Цефиксим или Цефтибутен). При аллергии как к пенициллинам, так и к цефалоспоринам, используют антибиотики из группы макролидов (Кларитромицин или Азитромицин). Однако последние годы показали резкое увеличение устойчивости бактерий к этим препаратам.
Очень важно принимать антибактериальные препараты только по назначению врача и следовать рекомендованной продолжительности курса. Стандартный курс обычно составляет 7–10 дней, недостаточное продолжительное применение антибиотиков может привести к развитию устойчивости бактерий к ним.
Помимо системных антибиотиков, также назначают лечение, направленное на восстановление функций слуховой трубы:
- средства для сужения сосудов (Оксиметазолин, Ксилометазолин, Фенилэфрин);
- промывание носа солевыми растворами (промывание или опрыскивание, например спреи с морской водой);
- лекарства, способствующие разжижению слизи (муколитики) и облегчению ее отделения (Ацетилцистеин, Карбоцистеин).
Также можно применять обезболивающие препараты из группы нестероидных противовоспалительных средств (НПВС). Самыми безопасными являются Парацетамол или Ибупрофен.
При наличии перфорации барабанной перепонки рекомендуется использование ушных капель на основе Рифамицина, а также фторхинолоны . Однако в таких случаях не рекомендуется применять капли, содержащие аминогликозиды или спирт, поскольку они могут нанести вред внутренним структурам уха.
Эффективным дополнением к лечению может быть процедура туалета уха — удаление гнойного содержимого из слухового прохода при помощи специальных инструментов. Такую процедуру может провести только специалист.
При некоторых осложнениях может потребоваться проведение парацентеза — операции, при которой производится небольшое отверстие в барабанной перепонке для стока содержимого из среднего уха .
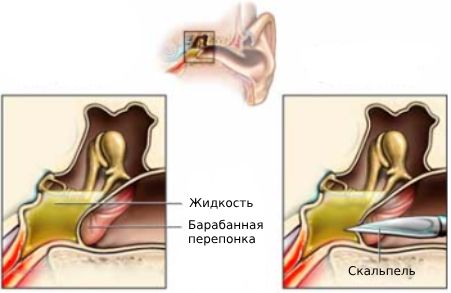
Парацентез
Показания к проведению парацентеза:
- выраженные симптомы (сильная боль в ухе, которую не устраняют препараты НПВС, лихорадка, интоксикация);
- подтвержденная отоскопическая картина (выпячивание барабанной перепонки);
- отсутствие улучшения в течение трех суток после начала приема антибиотиков;
- необходимость авиаперелета.
Процедуру можно провести под местной анестезией или амбулаторно. Хотя парацентез может быть болезненным, острая боль обычно не длится дольше нескольких минут, особенно если принять НПВС перед процедурой . После парацентеза состояние значительно улучшается, а отверстие в барабанной перепонке заживает в скором времени.
Лечение осложнений
При осложнениях острого гнойного отита может потребоваться экстренное хирургическое вмешательство на ухе под наркозом . Во время операции хирург делает разрез в кости черепа за ушной раковиной для удаления гнойного содержимого из сосцевидного отростка. У детей до 1–2 лет может выполняться антротомия (вскрытие антрума — структуры среднего уха), так как у маленьких детей сосцевидный отросток еще не сформирован. У более старших детей проводится антромастоидотомия — вскрытие также других клеток сосцевидного отростка, помимо антрума.
Лечение хронического гнойного среднего отита, как правило, также выполняют под общим наркозом. Группа отохирургов удаляет холестеатому, устанавливает протез вместо поврежденных слуховых косточек для улучшения звукопередачи и восстанавливает целостность барабанной перепонки.
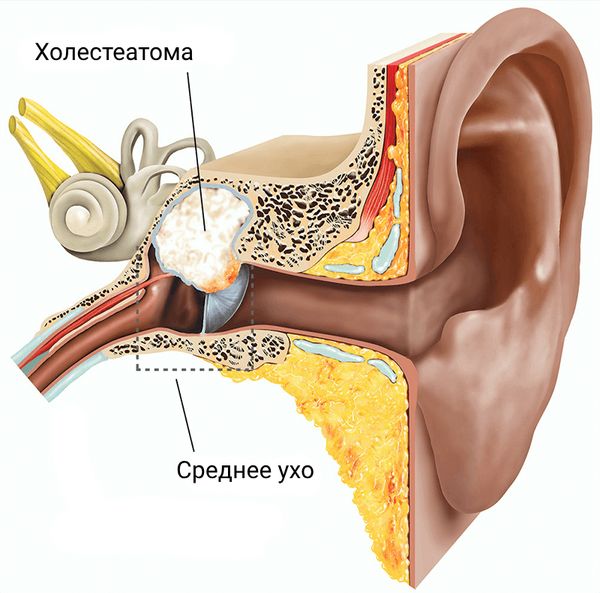
Холестеатома
Операцию чаще всего проводят под микроскопом, но в последнее время в отохирургии также используют эндоскопы. Доступ может быть различным: заушный (разрез сразу за ушной раковиной) или внутриканальный (операции внутри слухового прохода).
После операции рекомендуется избегать авиаперелетов и попадания воды в ухо не менее месяца. В некоторых случаях это сроки могут увеличиться из-за объема хирургического вмешательства и индивидуальных особенностей организма. Также не следует чихать и сморкаться после операции.
Прогноз. Профилактика
В большинстве случаев прогноз при лечении отита благоприятный: в среднем через 10–14 дней наступает выздоровление. Этот срок может изменяться в зависимости от тяжести инфекции, эффективности лечения и особенностей организма. Однако иногда отит становится хроническим. Также могут возникнуть серьезные внутричерепные осложнения, которые, хотя и редки, могут угрожать жизни.
В постперфоративной стадии, когда происходит прорыв барабанной перепонки, важно регулярно наблюдаться у врача. Это поможет контролировать эффективность лечения, восстановление перепонки, а также проветривание барабанной полости и клеток сосцевидного отростка. Врач также своевременно обнаружит возможные осложнения. На этом этапе рекомендуется проводить аудиологические исследования: тимпанометрию и аудиометрию.
Тимпанометрия позволяет определить наличие жидкости в барабанной полости. Процедура не проводится во время острой фазы воспаления и выполняется при отсутствии дефектов в барабанной перепонке. Во время исследования в наружный слуховой проход вводят зонд со вставкой, который создает разные уровни давления. Затем с помощью микрофона и генератора звука измеряется реакция барабанной перепонки на изменения давления. Процедура безболезненная и занимает не более 5 минут.
Тимпанометрия
Аудиометрия – это метод оценки слуха. Пациенту надевают наушники и подают звуковые сигналы разной частоты и громкости. Результаты фиксируются в виде специального графика.
Профилактика гнойного отита
Согласно рекомендациям Американской академии педиатрии, пациентам, перенесшим четыре или более эпизода острого среднего отита за последний год, может быть показано шунтирование барабанной полости. При этом производится небольшой разрез барабанной перепонки, через который устанавливается специальная трубка для вентиляции среднего уха, оттока содержимого и доставки ушных капель непосредственно в барабанную полость (при необходимости). В среднем через полгода шунт удаляется.
Для предотвращения отита также важно лечить сопутствующие заболевания, которые могут способствовать развитию гнойного среднего отита:
- удалять аденоиды, если они увеличены;
- контролировать уровень глюкозы при сахарном диабете;
- следовать рекомендациям аллерголога при аллергии;
- прекратить курение (включая пассивное);
- своевременно лечить острые респираторные и хронические заболевания верхних дыхательных путей.
Вакцинация против пневмококка и гемофильной палочки также снижает риск развития отита.
Список литературы
- Danishyar A., Ashurst J. V. Острый лабиринтный перитонит // Издательство StatPearls. — 2023. ссылка
- Monasta L., Ronfani L., Marchetti F. Оценка бремени заболевания, вызванного отитом средним: систематический обзор и глобальные оценки // PLoS One. — 2012. — № 4. ссылка
- Национальная медицинская ассоциация оториноларингологов. Острый средний отит: клинические рекомендации. — М., 2016. — 24 с.
- Rovers M., Schilder A., Zielhuis G. Острый геморрой // Журнал The Lancet. — 2004. — № 9407. — Р. 465–473.ссылка
- Национальная медицинская ассоциация оториноларингологов. Острый средний отит: клинические рекомендации. — М., 2021. — 27 с.
- Grevers G., Wiedemann S., Bohn J. C. и др. Идентификация и характеристика бактериальной этиологии клинически проблемного острого отита у детей в Германии после тимпаноцентеза или спонтанной отореи // BMC Infect Dis. — 2012. — Том 12.ссылка
- Marchisio P., Bianchini S., Baggi E. и др. Ретроспективная оценка микробиологии острого отита у детей с осложнениями в виде спонтанной отореи, проживающих в Милане, Италия // Инфекция. — 2013. — № 3. — Р. 629–635. ссылка
- Ngo C. C., Massa H. M., Thornton R. B., Cripps A. W. Преобладающие бактерии, обнаруженные в среднем ушной жидкости у детей с отитом: систематический обзор // PloS One. — 2016. — № 3. ссылка
- Ивойлов А. Ю. Хронический гнойный средний отит у детей: современные представления о патогенезе, диагностике, лечении и профилактике: автореф. дис. … д-ра мед. наук. — М., 2009. — 50 с.
- Тос М. Руководство по хирургии среднего уха. В 4 томах. Том 1. Подходы, мирингопластика, оссикулопластика и тимпанопластика. — Томск: СГМУ, 2004. — 412 с.
- Mustafa A., Debry C., Wiorowski M. и др. Лечение острого мастоидита: отчет о 31 случае за десятилетний период // Rev Laryngol Otol Rhinol (Bord). — 2004. — № 3. — Р. 165–169. ссылка
- Национальная медицинская ассоциация оториноларингологов. Мастоидит: клинические рекомендации. — М., 2016. — 9 с.
- Карнеева О. В., Поляков Д. П. Диагностическая и лечебная тактика при остром среднем отите в соответствии с современными рекомендательными документами // РМЖ. Оториноларингология. — 2015. — № 23. — С. 1373–1376.
- Rosenfeld R. M., Shin J. J., Schwartz S. R. и др. Клиническое практическое руководство: отит с эффузией (обновление) // Otolaryngol Head Neck Surg. — 2016. — Том 154. — Р. S1–S41. ссылка
- Егорова О. А., Козлов С. Н., Рачина С. А. и др. Фармакотерапия острого среднего отита у взрослых в амбулаторной практике: результаты многоцентрового фармакоэпидемиологического исследования // Клиническая микробиология и антимикробная химиотерапия. — 2004. — № 2. — С. 201–203.
- Bhutta M. F., Monono M. E., Johnson W. D. Лечение инфекционных осложнений отита у детей в ресурсодоступных условиях // Curr Opin Otolaryngol Head Neck Surg. — 2020. — № 3. — Р. 174–181.ссылка
- Paradise J. L., Hoberman A., Rockette H. E., Shaikh N. Лечение острого отита у маленьких детей: что составляет успех? // Pediatr Infect Dis J. — 2013. — № 7. — Р. 745–747. ссылка
- Wanna G. B., Dharamsi L. M., Moss J. R. и др. Современное лечение внутричерепных осложнений отита // Otol Neurotol. — 2010. — № 1. — Р. 111–117. ссылка
- Поляков Д. П. Длительный ход острых средних отитов у детей раннего возраста (клинико-аудиологические аспекты): автореф. дисс. … к-та мед. наук: 14.00.04. — М., 2008. — 148 с.
Факторы, способствующие развитию осложнений
Осложнения в процессе лечения гнойного среднего отита не всегда возникают по случайности. Существует целый ряд причин, которые способствуют их развитию. Понимание этих факторов позволяет более эффективно предотвращать осложнения и обеспечивать успешную реабилитацию пациентов.
Одним из основных факторов, способствующих осложнениям после гнойного среднего отита, является некорректное применение лечебных средств. Неправильно выбранные антибиотики или недостаточно продолжительный прием препаратов могут привести к возрастанию сопротивляемости патогенов и обострению воспалительного процесса. Важно соблюдать рекомендации врача и вовремя проводить все медикаментозные процедуры.
Другим важным фактором, который может способствовать осложнениям после гнойного среднего отита, является нарушение правил личной гигиены уха. Недостаточная гигиеническая обработка ушей или нарушение правильного ухода за ними может привести к повторному заражению и возникновению новых осложнений. Регулярное очищение ушей и соблюдение правил гигиены помогут предотвратить возможные осложнения и ускорить процесс выздоровления.
Исключая негативные факторы, которые способствуют развитию осложнений, можно значительно улучшить результаты лечения гнойного среднего отита. Внимательное внедрение правильной тактики лечения и предупреждение возможных проблем послужат основой успешной реабилитации пациентов и предотвращению новых осложнений.
Реабилитация после излечения гнойного среднего отита
После прохождения лечения гнойного среднего отита очень важно провести комплексную реабилитацию, чтобы восстановить здоровье ушей и предотвратить возможное повторное возникновение заболевания. Эффективная реабилитация поможет вернуть пациенту комфорт и качество жизни.
Первым шагом в реабилитации после гнойного среднего отита является контрольный осмотр у врача-оториноларинголога, который оценит состояние ушей и примет решение о дальнейших медицинских процедурах. Возможно, потребуется проведение аудиометрии и других специальных обследований для полного контроля за процессом восстановления.
- Для улучшения заживления слизистой оболочки ушей, врач может назначить специальные мази или капли, которые помогут ускорить процесс регенерации тканей.
- Физиотерапевтические процедуры, такие как ультразвуковое облучение или лазеротерапия, могут способствовать улучшению кровообращения и общему восстановлению ушной полости.
- Важным этапом реабилитации является контроль за гигиеной ушей, чтобы предотвратить повторное заражение.
Современные методы лечения гнойного среднего отита позволяют добиться полного выздоровления при условии правильной и своевременной реабилитации. Важно следовать всем рекомендациям врача и не пренебрегать процедурами восстановления, чтобы избежать рецидивов и дополнительных осложнений.
Современные подходы к излечению гнойного среднего отита
В данном разделе мы рассмотрим актуальные методы лечения гнойного среднего отита, которые применяются сегодня в медицинской практике. Эти методы обеспечивают эффективное и безопасное излечение заболевания, сокращая риск осложнений и улучшая качество жизни пациентов.
Один из ключевых подходов к лечению гнойного среднего отита – это применение антибиотиков, которые помогают уничтожить патогенные микроорганизмы, вызывающие воспаление среднего уха. Эти препараты обладают высокой эффективностью и помогают предотвратить распространение инфекции.
Помимо антибиотиков, врачи также могут применять противовоспалительные средства для снятия болевого синдрома и уменьшения отека слизистой оболочки уха. Такие препараты способствуют быстрому облегчению симптомов и ускоряют процесс выздоровления.
Кроме того, в некоторых случаях может потребоваться хирургическое вмешательство для удаления гноя из среднего уха или восстановления целостности барабанной перепонки. Эти процедуры позволяют избежать осложнений и сохранить слух пациента.
Современные методы лечения гнойного среднего отита сочетают в себе медикаментозные и хирургические подходы, обеспечивая комплексное воздействие на заболевание. Они основаны на последних достижениях медицины и позволяют добиться высоких результатов в излечении этого распространенного заболевания уха.
Психологическая поддержка пациентов с гнойным средним отитом
- Поддержка близких людей. Родственники и друзья играют важную роль в поддержке пациентов с гнойным средним отитом. Поддержка, понимание и забота со стороны близких помогают пациентам быстрее преодолевать трудности и восстанавливать эмоциональное равновесие.
- Профессиональная помощь. Психологи и психотерапевты специализирующиеся на медицинской психологии помогают пациентам справляться с эмоциональными трудностями, связанными с заболеванием. Они помогают пациентам разработать стратегии управления стрессом и адаптации к новым обстоятельствам.
- Групповая поддержка. Участие в групповых сессиях психологической поддержки может быть эффективным способом деликатной помощи пациентам, страдающим от гнойного среднего отита. Общение с людьми, находящимися в подобной ситуации, помогает пациентам чувствовать себя менее изолированными и поддерживает их в процессе лечения и реабилитации.
Таким образом, психологическая поддержка является важной составляющей в комплексном лечении пациентов с гнойным средним отитом. Сочетание психологической помощи с медицинским лечением способствует более успешной реабилитации и восстановлению пациентов после этого заболевания.
Видео по теме:
Вопрос-ответ:
Чем характеризуется гнойный средний отит?
Гнойный средний отит проявляется болью, заложенностью в ухе, выделением гноя, снижением слуха, недомоганием и повышением температуры.
Какие факторы риска способствуют развитию гнойного среднего отита?
К факторам риска относятся детский возраст, особенности строения слуховой трубы у детей, увеличение аденоидов, частые простудные заболевания, отсутствие грудного вскармливания, аллергия, пассивное курение, сахарный диабет, гиповитаминоз, генетическая предрасположенность, анатомические аномалии нёба, кохлеарная имплантация и авиаперелеты.
Какие формы гнойного среднего отита существуют?
Гнойный средний отит бывает острым и хроническим. Острая форма развивается на фоне острого среднего катаррального отита, при отсутствии своевременного лечения. Хроническая форма может длиться длительное время и требует специального лечения.
Какое соотношение детей переносит средний отит?
По статистике, приблизительно 80% всех детей переносят средний отит в течение жизни.
Какие особенности строения слуховой трубы способствуют развитию гнойного отита у детей?
У детей слуховая труба шире, короче и располагается более горизонтально, что увеличивает риск попадания инфекции в барабанную полость. Эмбриональная миксоидная ткань также способствует развитию инфекции из-за недостаточного кровообращения в ней.
Какие симптомы сопровождают гнойный средний отит?
Гнойный средний отит проявляется болью и заложенностью в ухе, выделением из него гноя, снижением слуха, недомоганием и повышением температуры.
Почему детей чаще всего страдают от гнойного среднего отита?
Детей чаще всего страдают от гнойного среднего отита из-за особенностей строения слуховой трубы, увеличения аденоидов, частых простудных заболеваний и других факторов риска, таких как отсутствие грудного вскармливания, аллергия и генетическая предрасположенность.